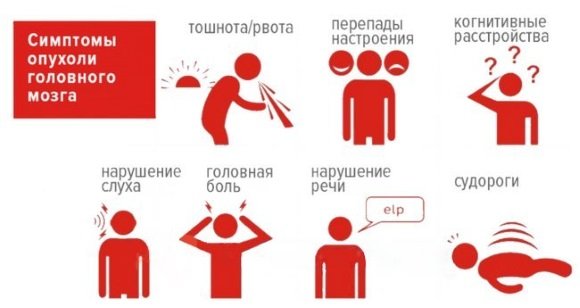
Первые симптомы рассеянного склероза
Содержание:
- Питание (диета Эмбри) при рассеянном склерозе (что можно и что нельзя есть)
- В чем причины рассеянного склероза?
- Чем опасно заболевание, и сколько живут с РС?
- Диагностика
- Лечение
- Патогенетическая терапия
- Симптоматическая терапия
- Профилактика
- Как снять
- Расстройства в функционировании тазовых органов
- Когда появляются первые симптомы?
Питание (диета Эмбри) при рассеянном склерозе (что можно и что нельзя есть)
Правильное питание позволяет нормализовать обмен веществ в организме пациента, а также способствует стиханию воспалительных процессов в ЦНС, обеспечивая более полное восстановление нервной ткани после обострения заболевания.
Принципами диетотерапии при рассеянном склерозе являются:
Сбалансированное питание. В рационе должны присутствовать белки, жиры и углеводы в необходимых количествах. В то же время, рекомендуется ограничить употребление белков животного происхождения, так как они могут способствовать прогрессированию заболевания.
- Регулярное питание. Пациентам рекомендуется питаться по 4 – 5 раз в сутки малыми порциями, что позволит избежать осложнений со стороны желудочно-кишечного тракта и системы пищеварения (запоров, диареи и так далее).
- Правильный питьевой режим. При рассеянном склерозе рекомендуется ограничить употребление жидкости до 1,5 – 2 литров в суки. Во-первых, это предотвратит развитие отека головного мозга во время обострения воспалительного процесса. Во-вторых, при нарушении функций мочевого пузыря (то есть при недержании мочи) это позволит снизить частоту непроизвольных мочеиспусканий.
- Употребление продуктов, богатых линолевой кислотой (грецких орехов, растительного масла, цельнозерновых круп). Данная кислота входит в состав клеточных мембран большинства клеток человеческого организма, в том числе нервных волокон. При ее недостатке отмечается более быстрое разрушение миелиновых оболочек и поражение отростков нервных клеток, сопровождающееся необратимым нарушением их функций.
- Исключение продуктов, на которые у пациента аллергия. Употребление даже небольшого количества такого продукта может еще больше стимулировать иммунную систему, тем самым, спровоцировав более выраженное поражение нервной системы.
Питание при рассеянном склерозе
|
Что можно употреблять? |
Что следует исключить из рациона? |
|
|
Стоит отметить, что многие специалисты рекомендуют пациентам питаться по диете Эмбри, суть которой заключается в полном исключении из рациона определенных продуктов.
Согласно диете Эмбри, из рациона следует исключить:
- Молоко и кисломолочные продукты.
- Глютеносодержащие продукты – злаки, продукты из сои, конфеты и так далее.
- Продукты с повышенным содержанием белков – сливочные масла, маргарин, сыры, йогурты.
- Газированные напитки.
- Продукты, которые могут провоцировать аллергии – шоколад, цитрусовые и так далее.
Считается, что все вышеперечисленные продукты могут нарушать работу иммунной системы, тем самым, стимулируя прогрессирование аутоиммунных поражений центральной нервной системы.
при рассеянном склерозе.
Зеленый чай при рассеянном склерозе
содержит дубильные вещества и другие полезные компоненты, обладающие антиоксидантным действием. Это предотвращает повреждение тканей (
в том числе нервных волокон
) в очаге воспаления при аутоиммунном процессе, что благоприятно влияет на течение заболевания.
В то же время, стоит помнить, что избыточное употребление жидкости может отрицательно повлиять на функции ЦНС при рассеянном склерозе, вследствие чего не рекомендуется употреблять зеленый чай более 2 раз в сутки (по 1 чашке).
В чем причины рассеянного склероза?
Ученые все еще ломают голову над точной причиной возникновения РС, но они сформировали несколько основных теорий:
- Инфекционные заболевания.
- Генетика.
- Уровни витамина D.
Вполне вероятно, что причиной является сложное взаимодействие между генами и окружающей средой.
Прямо сейчас не выделено определенного гена (ов), который врачи могли бы проверить, чтобы определить, есть ли у кого-то РС или склонность к его появлению. Но определенные факторы риска могут увеличить вероятность заболевания. Вот некоторые из них:
- женский пол — женщины болеют РС куда чаще
- возраст старше 20-ти, но младше-50-ти
- жизнь в северном суровом климате
Чем опасно заболевание, и сколько живут с РС?

Опасность РС прежде всего, в том, что с этим заболеванием (с приданием достойного качества жизни) могут справиться только сильные системы здравоохранения в развитых государствах. Дорогостоящее лечение, выход на инвалидность в молодом возрасте, применение средств реабилитации – вначале трости, затем костылей, потом ходунков и колясок, ложится тяжким бременем на семью пациента, государственные и частные фонды. Консультации врачей, оплата труда сиделок, массажистов, затем психологов приводят к тому, что это заболевание является самым дорогим по стоимости одного случая.
Могут возразить, что лечение лейкозов, редких злокачественных новообразований стоит еще дороже. Но там высока стоимость лекарства, при увы, короткой продолжительности жизни (вспомним, что в онкологии принята 5 – летняя выживаемость). Здесь же пациент живет десятки лет, с постепенным ухудшением качества жизни.
Чтобы помочь пациентам, во многих странах существуют группы поддержки. Функционирует целая система концепции «жизнь с рассеянным склерозом». Это действительно так: случаев спонтанного излечения практически нет, а очаги демиелинизации могут вновь появиться в любое время, с быстрым прогрессированием.
Сколько живут с рассеянным склерозом? На этот вопрос можно ответить так же легко, как на вопрос «сколько проживет еще неродившийся малыш, который появится на свет в неизвестно какой стране». У РС есть очень много коварных моментов, которые усложняет прогноз, например:
- Нет простого и однозначного диагностического теста или анализа. Нужны исследования, мрт, «укладывание в клинические критерии». Нужно доказать диссеминацию (распространение процесса) в месте и во времени, материально – техническая база и высокий уровень специалистов;
- Между дебютом болезни и обращением к врачу иногда проходят годы – в среднем, от 3 до 5 лет;
- Эта болезнь редкая, и встречается не «порциями», а «россыпью» в популяции, но при этом все равно преобладают женщины. Так, по данным клиники Мэйо (США), распространенность РС составляет 3 случая на 2000 человек. Эти данные являются проверенными и достоверными (2000г.).
Именно поэтому дать определенный прогноз о продолжительности жизни, и тем более о её качестве, можно только после нескольких лет наблюдения пациентки, и то при выявлении определенных закономерностей в течении заболевания.
Диагностика
Симптомы настолько размыты, что их можно отнести к любому другому заболеванию. Поэтому необходимо только глубокое, инструментальное обследование в клинике.
Пациент находится под наблюдением у кардиолога, невропатолога, офтальмолога, иммунолога, уролога.
- магнитно-резонансная томография головного и спинного мозга;
- вызванные потенциалы мозга (во время этого обследования происходит регистрация электрических импульсов, которые поступают в головной мозг, от органов чувств);
- изучение спинномозговой жидкости и крови, например, при рассеянном склерозе в спинно-мозговой жидкости повышаются гамма-глобулины.
Лечение
Прогноз заболевания зависит от возраста больного и от количества проявляемых симптомов. Позднее заболевание менее опасно для здоровья и жизнедеятельности. Наличие большого количества проявлений болезни затрудняет ход лечения. Лечение ведется по нескольким направлениям.
- лечение, направленное на замедление развития заболевания;
- лечение, направленное на уменьшение стадии обострения;
- лечение проявляемых симптомов;
- профилактическое лечение, позволяющее увеличить стадию ремиссии;
- меры, направленные на адаптацию больного к последствиям стадии обострения, чтобы облегчить жизнь.
Патогенетическая терапия
Во время обострения заболевания выделяют несколько методов борьбы с болезнью.
- Основным является гормональная терапия, которая проводится непродолжительными курсами, но доза максимальная. Чем раньше начать лечение, тем эффективнее будет противовоспалительное действие. Совместно с подобными препаратами дают лекарства, защищающие слизистую желудка, витаминный комплекс, препараты с содержанием калия и магния.
- Плазмоферез. Суть процедуры заключается в безопасном очищении крови на клеточном уровне при помощи специальных аппаратов.
- Цитостатики. Они тормозят патологическое клеточное размножение или полностью его устраняют.
- В-интерфероны иммуномодуляторы, позволяющие бороться с вирусами и тормозить процесс прогрессирования заболевания.
Симптоматическая терапия
- Антиоксиданты. Они способны очистить организм от вредных молекул.
- Ноотропы благотворно влияют на работу всего головного мозга. Улучшаются когнитивные процессы, стимулируется интеллектуальная сфера.
- Аминокислоты. Они помогают организму быстрее восстановиться после болезни. Повышают иммунитет.
- Витаминные комплексы.
- Антихолинэстеразные препараты. Их лечебное действие заключается в торможении активности холинэстеразы. Эти препараты усиливают сокращение гладкой мускулатуры глаз, бронхов и других органов. Помогает при энурезе.
- Сосудистая терапия направлена на очищение сосудов и на активацию их деятельности.
- Миорелаксанты. Они снимают напряжение мышц, снимают боль. Дрожание конечностей, неловкость движений.
- Энтеросорбенты. Они выводят из крови и желудочно-кишечного тракта вредные вещества, которые возникли из-за патологических процессов при данном заболевании.
- Антидепрессанты, успокоительные препараты.
- Антигистаминные препараты используют, например, при частых головокружениях.
Полностью это заболевание неизлечимо. Комплексное лечение поможет снизить симптомы, и продлить стадии ремиссии.
Профилактика
От рассеянного склероза никто не застрахован. Можно попытаться уберечься от его возникновения. Для этого не нужно допускать инфекционных заболеваний, избегать стрессовых ситуаций, особенно длительных, полностью отказаться от вредных привычек.
Чаще всего в профилактике нуждаются уже заболевшие рассеянным склерозом люди. Назначаются иммуномодуляторы, которые способны снизить проявление симптомов, и увеличить промежутки между обострениями. Данные уколы сопровождают больного всю жизнь.
Врач подбирает схему лечения: либо ежедневные инъекции, либо через день, а может еще реже. Рассеянный склероз является серьезным, тяжелым заболеванием, которое требует ответственного, трудоемкого лечения. Всем, кто окружает больного, стоит запастись терпением и силами, чтобы как можно лучше перенести все трудности, связанные с эти заболеванием.
Как снять
Первое, что необходимо при возникновении болевого синдрома шейного или поясничного отдела, это помочь как можно быстрее облегчить состояние больного. Уровень интенсивности боли решает, какой способ будет наиболее эффективным для конкретного случая.
При наличии сильнейших болей, требуется серьезное медикаментозное лечение или госпитализация. В любом случае, нельзя оставлять без внимания свое состояние организма
Важно найти время, чтобы продиагностироваться у специалистов, которые подскажут способ снять боль
Болевые синдромы снимаются общими методами для всех видов разновидностей заболевания (если нет противопоказаний, если нет вероятности навредить больше, например, при защемлении позвонков, если нет ограничений от лечащего врача-специалиста):
Расслабление
Первое, что требуется сделать больному, это не тревожить больное место и постараться расслабить его (например, если это спина – аккуратно прилечь, если шея – сесть или лечь, подложив мягкое под голову, если болит копчик – лечь на живот). Такой метод хорошо работает при состоянии, когда говорят “заклинило”, тогда нужно прилечь на ровную жесткую поверхность, вытянуть руки и ноги, расслабиться.
Важно! Отлично подойдет жесткий пол, накрытый одеялом, матрасов, если человек давно страдает остеохондрозом, то можно приобрести специальный ортопедический матрас. Важно, после каждого расслабления, вставать аккуратно и, по мере сил и возможностей, разминать заболевшую часть.
Растяжки
Когда боль стихает или незначительна, часть тела можно слегка размять
Это могут быть легкие массажные движения в области больного места и вокруг него, легкие гимнастические движения (внимание! не резкие). Например, наклоны для спины, наклоны головы, полуприседания
Хорошо сделать аккуратно растяжку, слегка потянуться.
Такой способ позволить крови разогнаться в теле и ее приток ослабит боль. Растяжку делать нужно плавно, начинать с наклонов и переходить к плавным круговым движениям. При этом каждый элемент действия максимально вытягивать и зависать на восемь или десять секунд, затем расслаблять и переходить к следующему действию.
Массаж
Домашний или лечебный. Его начинают с легких круговых движений в области больного места, затем более сильнее массируют ладонью или большими пальцами рук, после переходят к круговому массажу подушечками пальцев. Заканчивают массаж легкими похлопываниями или пощипыванием. Перед процедурой можно нанести обезболивающий или лечебный гель, и таким образом, втереть его.
Компрессы
Некоторые боли снимаются с помощью наложения теплых компрессов – это могут быть уксусные растворы, водяные. Смоченные компрессы накладывают поверх больного места, при этом обязательно соблюдать постельный режим. Например, такой народный метод позволит избавиться от головной боли, вызванной остеохондрозом шейных позвонков.

Гимнастика
Действует как профилактический способ, позволить уменьшить или предотвратить болевой приступ. Можно делать упражнения самостоятельно, их легко найти в интернете, вспомнить разминку в школе или получить комплекс упражнений от врача-специалиста. Последний вариант предпочтительнее.
К упражнениям относятся статические и динамические. Первые это наклоны и повороты с фиксацией полученного положения конечностей на восемь или десять секунд, вторые – максимальные поднятия и сгибания конечностей. Упражнения выполняют лежа, стоя или сидя.
Медицинские обезболивающие
Самый простой и доступный способ. Он позволяет снять спазмы и облегчить состояние человека. Это таблетки, мази, обезболивающие пластыри. Таблетки, которые снимают спазмы можно приобрести в аптеке без рецепта, а сильные обезболивающие только по рецепту врача, после его посещения.
Лекарственные средства для снятия и облегчения синдрома боли: анальгин, но-шпа, кетанал, найз в таблетках и геле, нектс, цитрамон, пенталгин, диклофенак, бутадион.
Внимание! Из народных средств можно заваривать травяные сборы, которые помогут снять боль и успокоить. Например, сбор брусничный, втирание ментолового масла в виски, березовый сбор, имбирь с медом
Перед употреблением проверить на переносимость и отсутствие аллергии.
Расстройства в функционировании тазовых органов
Шестьдесят восемь процентов людей с РС испытывают одну или несколько видов патологий тазового дна. Симптоматика включает потерю или отсутствие контроля над мочевым пузырем или кишечником: недержание мочи, частоту и срочность мочеиспускания, недержание кишечника, сексуальную дисфункцию, пролапс тазовых органов и боль в области таза, связанную со «спастическим» дном таза.
Среди пациентов с РС наиболее распространен диагноз — спастический (гиперактивный) мочевой пузырь. Орган не в силах удерживать нормальное количество мочи в мочевом пузыре, который не опорожняется должным образом.
Для спастического мочевого пузыря характерны:
- частные мочеиспускания;
- нерешительность в начале мочеиспускания;
- частое ночное мочеиспускание;
- недержание мочи;
- невозможность полностью опорожнить мочевой пузырь.
Здоровая функция мочевого пузыря важна для долгосрочного здоровья почек, профилактики инфекций, личной независимости, уверенности в себе и улучшения качества жизни. Необработанные проблемы с мочевым пузырем могут вызвать:
- нарастание слабости;
- инфекции мочевого пузыря и мочевыводящих путей (ИМП) или камни в почках, которые причиняют серьезную боль и ставят под угрозу общее состояние здоровья;
- проблемы с работой, домом и социальной деятельностью;
- потерю независимости, самооценки и уверенности в себе.
Ранняя медицинская оценка важна для определения причины дисфункции мочевого пузыря и выбора подходящих методов лечения. Более серьезные проблемы с мочеиспусканием могут привести к инфекциям крови и кожи.
Когда появляются первые симптомы?
Рассеянный склероз – заболевание молодых людей. Первично его диагностируют в возрасте от 15 до 40 лет. Бывают случаи, когда заболевание диагностируют у детей и у взрослых в возрасте от 50 лет, но это исключение, а не правило. Рассеянному склерозу, как и всем аутоиммунным заболеваниям, в большей степени подвержены женщины – практически в 2 раза чаще, чем мужчины. Существует несколько теорий о причинах возникновения рассеянного склероза, среди них рассматривается теория о влиянии гормонального фона. Наиболее распространенная версия возникновения рассеянного склероза предполагает распознавание иммунной системой нервных клеток организма как «чужих, враждебных» и дальнейшее их уничтожение. Учитывая выявление при диагностике иммунологических нарушений, основой лечения рассеянного склероза является коррекция иммунных нарушений.
В большинстве случаев факторов, влияющих на проявление заболевания, может быть несколько одновременно:
- наследственность (риск заболевания возрастает на 20-30% если в семье есть прямые родственники (брат, сестра и т.п.), страдающие рассеянным склерозом);
- вирусные заболевания (корь, герпес, ветряная оспа, краснуха и др.);
- повышенный радиационный фон;
- ультрафиолетовое излучение (особенно у белокожих при сильном загаре в южных широтах);
- аутоиммунные заболевания (псориаз, красная волчанка, ревматоидный артрит и т. п.);
- перенесённые ранее операции и травмы спинного и головного мозга;
- частое психоэмоциональное напряжение, стрессы;
- ожирение;
- предиабет, сахарный диабет;
- вредное производство (работа с токсичными красками, растворителями, и др.).
Первые признаки рассеянного склероза обычно проходят незаметно. Диагностировать болезнь на ранней стадии достаточно сложно из-за разнообразия первичных симптомов, способов их проявления и стадии заболевания. У одного пациента в разное время могут проявляться сразу несколько симптомов, а затем остаться только один. Стадии обострения и ремиссии чередуются в произвольном порядке – от нескольких часов до нескольких месяцев.
Определить частотность и спрогнозировать начало следующего приступа практически невозможно. Бывают случаи, когда периоды ремиссии могут длиться несколько лет, и при этом пациент чувствует себя абсолютно здоровым. Но это время, когда болезнь «затаилась» и никуда не ушла – следующее обострение будет сильнее. Спровоцировать рецидив могут самые различные факторы: простуда, вирусное заболевание, травма, стресс, переохлаждение, употребление алкоголя и т.п.
Выделяют три основные фазы течения рассеянного склероза:
Лёгкая. Редкие обострения чередуются с длительной ремиссией, во время которой состояние пациента удовлетворительное. Во время следующего обострения симптоматика остаётся прежней, не выявляются новые симптомы.
Средней тяжести. Длительные периоды ремиссии (иногда до нескольких лет) сменяются фазой обострения с появлением новых симптомов или с усилением ранее имеющихся.
Тяжёлая степень. В ней выделяют две фазы: первично и вторично-прогрессирующую. При первичной происходит постоянное медленное нарастание симптомов после выявления болезни и постановки диагноза, а фазы обострения практически отсутствуют. Состояние больного постепенно ухудшается. При вторично-регрессирующей фазе после длительной ремиссии наступает резкое ухудшение состояния.