Синдром слабости синусового узла: что такое, причины, диагностика, лечение
Содержание:
- Симптомы
- Патогенез
- Симптомы заболевания
- Лечение
- Способы диагностики
- Синдром слабости синусового узла (СССУ)
- ЭКГ при синдроме слабости синусового узла
- Пример 1: Синусовая брадикардия у пожилого пациента
- Пример 2: Синусовая аритмия у пожилого пациента
- Пример 3: выскальзывающие сокращения у пожилого пациента
- Пример 4: СА-блокада II степени тип 2 у пациентки 19 лет после перенесенного миокардита
- Пример 5: Выскальзывающий АВ-узловой ритм на фоне синус-ареста
- Пример 6: Синус-арест у мужчины 54 лет по данным холтер-мониторирования
- Симптоматика
- Рекомендации по изменению образа жизни
- Симптомы СССУ
- Берут ли в армию
- Диагностика СССУ
- Классификация
Симптомы
Проявления зависят от формы и степени тяжести патологических отклонений. Среди возможных признаков:
- Боли в грудной клетке. Интенсивность различна, от незначительного покалывания до серьезных приступов дискомфорта. Несмотря на яркую выраженность, говорить о происхождении без тщательной диагностики невозможно.
- Ощущение пропускания ударов сердца, трепетания, гулкого биения. При этом тахикардия сменяется обратным явлением. Эпизоды длятся от 15 до 40 минут и чуть более.
- Одышка. Неэффективность работы легочных структур обусловлена гипоксией тканей. Таким способом организм пытается нормализовать кислородный обмен. На начальном этапе, когда дефектов еще нет (размеры сердца обычные, мышечный слой тоже, системы работают стабильно), симптом возникает только при повышенной активности. Заметить его еще сложно. На поздних — появляется интенсивная одышка даже в состоянии покоя. В рамках расширенной диагностики проводятся специфические тесты (велоэргометрия как пример).
- Аритмии иного типа. Помимо ускорения работы сердца фибрилляции, групповые или единичные экстрасистолии.
Опасность конкретного вида определяется в ходе ЭКГ и динамического наблюдения. Потенциально летальные формы развиваются несколько позже от начала основного патологического процесса.
Церебральные структуры страдают в результате гемодинамического нарушения и снижения питания головного мозга:
- Шум в ушах, звон.
- Вертиго. Доходит до того, что пациент не может нормально ориентироваться в пространстве. Страдает внутреннее ухо, мозжечок.
- Цефалгия неопределенного происхождения. По характеру напоминает таковую при повышенном давлении или мигрени.
- Обмороки, синкопальные состояния. До нескольких раз в сутки.
- Психические нарушения. По типу депрессивных эпизодов длительного характера, агрессивности, повышенной раздражительности.
- Когнитивные и мнестические отклонения. Пациент не может вспомнить важные вещи, заполнить новую информацию. Падает эффективность мышления.
- Ощущение онемения конечностей, слабости, сонливости.
Общие симптомы:
- Бледность кожных покровов.
- Цианоз носогубного треугольника.
- Снижение работосуепособности, возможности обслуживать себя в быту.
Симптомы слабости синусового узла определяются церебральными, кардиальными и общими проявлениями.
Патогенез
Понимание сути развития болезни заключается в определении анатомических и физиологических особенностей. В основе синдрома лежит нарушение нормальной активности синусового узла. Это специальное скопление клеток, ответственных за генерирование электрического импульса достаточной мощности. В адекватных условиях сердце работает автономно, без сторонних факторов стимуляции. Выработка сигнала — задача водителя ритма.
Под действием тех или иных моментов происходит снижение интенсивности электроимпульса. Он продолжает проводиться по специальным волокнам к атриовентрикулярному узлу и далее по ножкам пучка Гиса, но сила столь мала, что не позволяет сократиться миокарду полностью. Восстановление проводится радикальными, но не всегда хирургическими методами. Суть заключается в стимуляции «ленивого» сердца.
По мере прогрессирования патологического процесса наблюдается еще большее ослабление в работе миоцитов. Возникает нарушение сократимости миокарда, снижается кровяной выброс, гемодинамика страдает. Тотальные функциональные дефекты нередко приводят к остановке работы органа, инфаркту или коронарной недостаточности.
Симптомы заболевания
Симптоматика при синдроме слабости синусового узла варьирует и имеет прямую зависимость от клинического течения болезни. Медики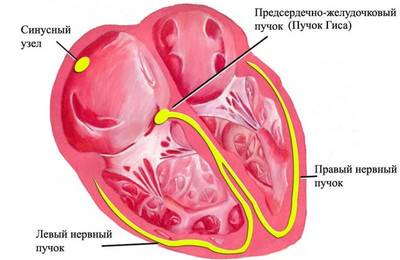 выделяют несколько типов:
выделяют несколько типов:
- Латентный;
- Компенсированный;
- Декомпенсированный;
- Брадисистолический, сопровождающийся мерцательным сбоем сердечного ритма.
Для латентного типа характерно отсутствие проявлений и нормальный результат электрокардиографической диагностики. Синдром слабости синусового узла обнаруживают после проведения электрофизиологического исследования.
Справочно. Пациенты с таким типом болезни не ощущают снижения работоспособности, и им не требуется установка кардиостимулятора.
Компенсированный тип синдрома слабости синусового узла проявляется двумя формами:
- Брадисистолическая;
- Брадитахисистолическая.
При брадисистолическом виде больные жалуются на слабое состояние, головокружение. Наблюдается ограниченная трудоспособность. Однако таким пациентам кардиостимулятор не вживляют.
Брадитахисистолическая форма имеет такую же симптоматику, но при этом к ней присоединяются приступообразные повышения частоты ритмы сердца в верхних его отделах. Таким больным необходимо хирургическое лечение, а кроме того – противоаритмическая терапия.
Декомпенсированный тип синдрома слабости синусового узла имеет точно такое же деление на подвиды, как и предыдущий тип. При брадисистолической форме данного типа заболевания имеется снижение количества ударов сердца, сбои церебрального кровообращения, недостаточность сердечной работы. Такие больные имеют пониженную работоспособность, и им нередко требуется вживление искусственного водителя ритма.
При брадитахисистолической форме декомпенсированного типа, ко всей симптоматике добавляется наджелудочковое учащение сокращений, трепетание и мерцание предсердий. Для этих людей характерна полная утрата работоспособности. Для лечения применяется только хирургическое вживление кардиостимулятора.
Брадисистолический тип с мерцательной аритмией беспокоит пациентов учащением либо урежением количества ударов сердца. В первой ситуации трудоспособность больного не имеет ограничений, и вживление кардиостимулятора не требуется. Для второго случая характерны нарушенное кровоснабжение головного мозга и недостаточность сердца, что является поводом для вживления водителя ритма.
Справочно. Синдром слабости синусового узла протекает в острой форме или затяжной. Острый тип заболевания формируется как осложнение перенесённого инфаркта миокарда. Повторы приступов синдрома способны усиленно прогрессировать.
Стоит отметить, что симптоматика СССУ очень вариабельна. У ряда больных болезнь протекает совершенно без каких-либо симптомов, а у других она способна провоцировать сбои ритма сердца, приступы МЭС и другие клинические признаки. Болезнь способна спровоцировать:
- формирование острой левожелудочковой недостаточности,
- отёк лёгких,
- грудную жабу,
- иногда и инфаркт миокарда.
Симптоматика синдрома слабости синусового узла касается, по большей части, сердца и головного мозга. Пациент обычно жалуется на усталое и раздражительное состояние, ухудшение памяти. В дальнейшем, при усиленном развитии болезни, у больного могут развиваться пресинкопальные состояния, гипотония и побледнение кожных покровов. Если у пациента развито урежение сердечных сокращений, возможно ухудшение памяти, кружение головы, снижение мышечной силы и расстройства сна.
Со стороны сердца симптомы возможны совершенно разнообразные:
- ощущение собственного пульса,
- болевые ощущения в области грудной клетки,
- диспноэ,
- формируется сбой ритма,
- сердечное функционирование нарушается.
Внимание. При прогрессировании синдрома слабости синусового узла формируется наджелудочковая тахикардия и несогласованное сокращение мышечных волокон сердца, что угрожает жизни пациента.
Помимо того, нередко симптомами синдрома слабости синусового узла служат снижение количества выделяемой мочи, перемежающаяся хромота, нарушенное функционирование пищеварительной системы, мышечная слабость
Помимо того, нередко симптомами синдрома слабости синусового узла служат снижение количества выделяемой мочи, перемежающаяся хромота, нарушенное функционирование пищеварительной системы, мышечная слабость.
Лечение
На выбор терапии влияет история болезни пациента, форма СССУ, а также ее симптоматическое течение. При легкой клинической картине достаточно будет постоянного наблюдения у лечащего врача и соблюдения его рекомендаций относительно образа жизни. При тяжелой клинике понадобится хирургическое вмешательство.
Терапевтическое
Стандартными рекомендациями специалиста в случае обнаружения проблем в работе синусового узла является исключение факторов, которые мешают работе этого органа или снижают его активность. Среди них:
- отказ от алкоголя и табачных изделий;
- прием согласованного с врачом количества кофеина (в чае, кофе и др. напитках);
- включение нормальной физической активности;
- исключение сдавливания шеи: не носить одежду с тугими воротниками, галстуки и т.п.);
- лечение сопутствующих заболеваний, мешающих работе синусового узла.
Медикаментозное
Прием лекарственных препаратов, как правило, направлен на лечение причин развития СССУ, а также устранение симптомов тахикардии и брадикардии. Лечебная эффективность такого рода терапии довольно низкая. При этом нужно тщательно подбирать медикаменты, так как некоторые из них могут отрицательно воздействовать на работу узла.
Чаще всего специальные лекарства назначаются для стабилизации сердечного ритма при умеренных нарушениях. Препараты при этом выполняют лишь поддерживающую функцию. Этот метод обычно предшествует хирургическому вмешательству.
Операция
Операция — это основной способ лечения СССУ. Для восстановления и поддержки функций синусового узла используют электрокардиостимулятор. Его имплантация позволяет вырабатывать импульсы тогда, когда узел этого сделать не может. Обязательными показаниями к проведению этой хирургической процедуры считается:
- Остановка сердца на длительное время.
- Проявления синдрома Морганьи – Эдамса – Стокса.
- Сердечная недостаточность, стенокардия или инсульт.
- Развитие тромбоза на фоне меняющегося сердечного ритма.
- Неэффективность приема медикаментов.
При указанных последствиях синдрома врачом сразу должна быть назначена операция по установке кардиостимулятора.
Народные средства
Рассматриваемое заболевание представляет опасность для человека, выраженную в возможной остановке сердца. Поэтому самолечение в этой ситуации просто недопустимо. Любые народные средства при этом должны быть согласованы со специалистом. Подобная терапия играет роль вспомогательной и помогает справиться с некоторыми симптомами заболевания: повысить качество ночного сна, помочь выйти из стресса, нормализовать нарушенный сердечный ритм.
В качестве успокоительных средств при СССУ используют настои из лекарственных растений, вроде мяты перечной, валерианы, пустырника и тысячелистника.
Способы диагностики
Поставить точный диагноз помогают собранный при первом обращении больного анамнез, результаты обследования. При подозрении развития СССУ показана ЭКГ. Её выполняют всем больным. Однако подробные сведения она даёт при тяжёлой клинической картине. По информации ЭКГ основными проявлениями патологии являются синусовая брадикардия, остановка СУ, постэкстрасистолическое угнетение, мерцательная аритмия при хроническом развитии.
К сведению!
Симптоматика брадикардии и тахикардии присуща половине больных, страдающих от СССУ.
Холтеровское мониторирование
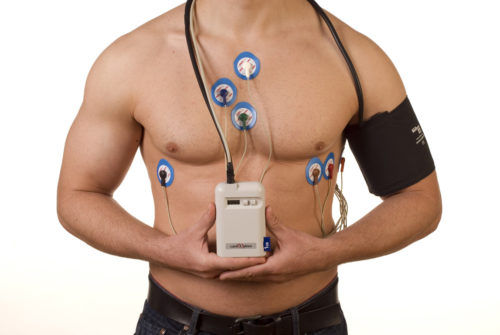
При диагностировании патологии наиболее информативный вид исследования, который выполняют на протяжении одних-двух суток. Тест даёт возможность определить патологии миокарда, включая прочие нарушения ритма. Благодаря исследованию возможно выявить характерные для СССУ признаки, оценить ЧСС в динамике. Последнее у здоровых сильно разнится из-за дополнительных воздействий – состояние покоя или возбуждения, время суток, возраст, пол.
Но в целом выделены такие значения: если нет патологий сердечно-сосудистой системы и прочих серьёзных болезней средняя дневная частота – 80-90 уд./мин., ночью показатель – 55-70 уд./мин. Значимые проявления СССУ – моменты (на протяжении нескольких минут и более) брадикардии с частотой менее 50 уд./мин., а ещё надёжнее – до 40. Среди недостатков такого вида мониторинга называют невозможность при регуляторной дисфункции определить СССУ.
Медикаментозные пробы
Для оценки значимости выявленных на ЭКГ изменений и исключения ВДСУ применяют такой метод. Есть несколько видов проб, представленных в табличной форме:
| Наименование | Описание |
|
Атропиновая проба |
Эффективна при определении ВДСУ у молодых больных. Медикамент вводят внутривенно из расчёта 0,02 мг/кг. Картину оценивают спустя 3 минуты. Если ЧСС увеличилась до 90 и более уд./мин. либо не менее чем на 25 %, это норма. Отрицательный результат – не повод исключать дисфункцию водителя ритма, поскольку впрыскивание вещества не избавляет от гиперсимпатикотонии. Чтобы организовать полную блокаду водителя ритма для определения его фактических импульсов поочередно делают инъекции обзидана 0.1 мг/кг в/в струйно на протяжении 5 мин. или 5 мг внутрь и спустя 10 мин. – атропин. Считают показатель так: 118,1-(0,57 х возраст) |
|
Изопротеренолом |
Вводят вещество (2-3 мкг/кг) в/в струйно. Порядок выполнения пробы, как и критерии, аналогичны упомянутым выше |
|
Аденозинтрифосфатом (АТФ) |
Тест проводят путём быстрого впрыскивания в вену. У АТФ двухфазное воздействие: в первые две-три секунды подавляет автоматизм СУ и проводящую функцию, а затем стимулирует появление рефлекторной тахикардии. Последнюю провоцирует периферическая вазодилатация. Такие тесты могут быть проведены после введения атропина |
К сведению!
Если же у человека ЧСС начального выше 90 уд./мин. Изначально, в инъекции атропином нет смысла.
С физической нагрузкой
При выполнении подобных проб при нормальной функции синоатриального узла отмечают субмаксимальную ЧСС. Но это бывает только в том случае, если тест не прекратили из-за развития ишемии, подъёма артериального давления, выраженной одышки или физической усталости больного, приводящей к неспособности продолжать нагрузку. Недостаточное нарастание ЧСС – показатель патологии:
- на первой ступени – менее 90 уд./мин.;
- на второй – до 100;
- на третий и четвёртой – менее 110-125.
Внутрисердечное электрофизиологическое исследование
По его результатам возможно определить время восстановления СА-узла, которое считают показателем его автоматизма. Последний будет больше, если на восстановление функций требуется меньше времени. Подавляют работу узла импульсами частой электрокардиостимуляции. Если время превышает значения характерные для здоровых людей, можно говорить о СССУ. Однако достоверность исследования – не выше 70%. Больным с бессимптомной дисфункцией выполнение теста нецелесообразно.
Синдром слабости синусового узла (СССУ)
Выраженная синусовая брадикардия, не соответствующая активности пациента (или Причины возникновения СССУ
- Идиопатические дегенеративные изменения синусового узла у пожилых пациентов
- Ишемия клеток синусового узла при окклюзии СА-артерии (чаще отходящей от ПКА)
- Повреждение клеток синусового узла вследствие миокардита, операции на сердце, травмы и т.п.
- Инфильтративные заболевания – амилоидоз, гемохроматоз, саркоидоз и пр.
- Прием медикаментов (дигоксин, хинидин, β-адреноблокаторы)
- Гиперкалиемия
- Гипотиреоз
ЭКГ при синдроме слабости синусового узла
У части пациентов, особенно у тех, кто обращается по поводу головокружения, синкопальных состояний и других проявлений недостаточности кровообращения, проявления СССУ присутствуют и на рутинной ЭКГ. В тех случаях, когда вы подозреваете у пациента СССУ, но на ЭКГ патологических изменений нет – для обнаружения эпизода брадикардии используйте холтер-мониторирование (24-72 часа) либо имплантируемые ЭКГ-регистраторы (30 дней и более).
Одно из наиболее важных ЭКГ-проявлений – это паузы более 2 сек. Именно такие паузы клинически проявляются головокружениями, потерей равновесия или потерей сознания и становятся основным показанием для имплантации ЭКС.
Паузы могут возникать по трем причинам:
- СА-блокада II ст. тип 2 (“блокада на выходе”) – в этом случае длительность паузы равна двум нормальным интервалам RR.
- Синус-арест – пауза длится до тех пор, пока не сработает пейсмеркер следующего порядка (появится “выскальзывающий ритм”) или пока не заработает синусовый узел. Длительность паузы может быть любой, вплоть до асистолии.
- СА-блокада III степени – на стандартной 12-канальной ЭКГ не отличается от синус-ареста. При снятии эндокардиальной ЭКГ видно, что синусовый узел генерирует имаульсы, но они не проходят на миокард предсердий.
Пример 1: Синусовая брадикардия у пожилого пациента
- Синусовая брадикардия с ЧСС=45 уд./мин.
- Поскольку эта ЭКГ зарегистрирована у пожилого пациента, не принимающего препараты, урежающие ЧСС, – брадикардия 45 ударов в минуту считается патологической. Вероятнее всего, на холтер-мониторировании можно обнаружить эпизоды ещё более медленного ритма. Такая же ЭКГ, зафиксированная у хорошо тренированного спортсмена, может быть вариантом нормы (см. Спортивное сердце, Сиэттлские критерии).
Пример 2: Синусовая аритмия у пожилого пациента
Синусовая аритмия, не следующая за дыхательными циклами ( все сокращения синусовые, но через разные промежутки времени ). Синусовая аритмия в пожилом возрасте чаще всего носит патологический характер (см. подробнее. ). Данное состояние может быть асимптомным, а может давать ощущение “перебоев” в работе сердца. Также у данного пациента синусовая аритмия чередовалась с другими проявлениями СССУ (см. следующий пример №3).
Пример 3: выскальзывающие сокращения у пожилого пациента
- У того же пациента, что в предыдущем примере №2, на фоне головокружения зафиксирован эпизод брадикардии.
- На ЭКГ доминируют выскальзывающие АВ-узловые сокращения.
- Первое сокращение в стандартных отведениях I-II-III – сливное (зубец Р совпал с началом QRS из АВ-узла).Второе – таже сливное, зубец Р слишком близко к QRS, т.е. он не запустил сокращение желудочков, а совпал с ним во времени.Третье сокращение – также АВ-узловое, без явного Р.
- В отведениях aVR-aVL-aVF чередуются узловое, два синусовых, и еще одно узловое сокращение.
Пример 4: СА-блокада II степени тип 2 у пациентки 19 лет после перенесенного миокардита
Ритм синусовый, неправильный , ЧСС – 65-32 уд/мин, СА-блокада II степени тип 2 с неправильной периодичностью. При этом пауза при выпадении равна двум интервалам P-P (отличает СА-блокаду II степени тип 2 от типа 1).
Пример 5: Выскальзывающий АВ-узловой ритм на фоне синус-ареста
ЭКГ снята у пациента, жалующегося на “предобморочное состояние”, удушье, загрудинную боль. Подробнее этот клинический случай описан тут.
- АВ-узловой ритм (волны Р отсутствуют)
- Частота – 35 ударов в мин.
- Нормальная ЭОС (по-старому – горизонтальная. Подробнее. )
- Депрессия ST в V3-V6 – вероятные признаки нарушения коронарного кровотока: NSTE-ACS (Подробнее. ).
Пример 6: Синус-арест у мужчины 54 лет по данным холтер-мониторирования
ЭКГ водителя пассажирского автобуса, мужчины 54 лет, не предъявляющего жалоб. Холтер-мониторирование выполнено при прохождении медицинской комиссии.
В ночное время на фоне синусовой брадикардии выявлена пауза длительностью 3,72 сек., в течение которых регистрировалась изолиния
Возможно причиной паузы стало волнообразное повышение вагусной активности – обратите внимание на постепенно удлиняющийся интервал R-R
Симптоматика
Больные при развитии патологии испытывают дискомфорт на фоне нарушений в работе органов ЖКТ. Дисфункции вызваны недостаточным поступлением кислорода в органы. Другие больные жалуются на проблемы с мочевыделительной сферой: моча выводится из организма не в должном объеме (малом количестве). Страдающие СССУ могут отмечать, что пульс становится реже, и возникает ощущение «остановки сердца».
Клинические проявления при СССУ касаются изменений. Последние сведены в таблицу:
| Группа изменений | Характеристика симптомов |
|
Общие |
Бледность и дряблость эпидермиса, холод в конечностях, потеря мышечного тонуса, появление хромоты при передвижении |
|
Церебральные |
Ощущение шума в ушах, исчезновение чувствительности, эмоциональная нестабильность, обморочные состояния, ухудшение памяти |
|
Сердечные |
Проблемы с ритмом, одышка в покое, болезненные ощущения за грудиной |
При дисфункции синоатриального водителя ритма наблюдают обмороки, которые проходят самостоятельно либо нуждаются в реанимационных действиях. Потерю сознания могут спровоцировать резкие повороты головой, чихание; незначительный или сильный кашель, плотно прилегающая к шее одежда (воротник, галстук). Регулярная брадикардия сочетается с неврологическими нарушениями. Среди последних кардиологи называют такие:
- Повышенная возбудимость.
- Ухудшение состояния памяти.
- Нарушения сна.
- Появление проблем с речью.
- Слабость.
Рекомендации по изменению образа жизни

После того как установлен кардиостимулятор, пациенту требуется изменить образ жизни:
- регулярная проверка правильности работы устройства;
- выполнение легких гимнастических упражнений;
- ношение справки, которая подтверждает наличие кардиостимулятора (актуально при прохождении рамок металлоискателя в аэропорту, магазине);
- не стоять рядом с металлоискателями, сигнализациями, т.к. они нарушают проведение электрического импульса;
- не носить магниты на уровне грудной клетки;
- доводить до сведения специалистов факт наличия устройства (особенно при инструментальных исследованиях);
- не контактировать с промышленным оборудованием, двигателями;
- сильное электрическое, магнитное поле нарушает функционирование аппарата.
Когда происходит направление импульса в сердце, человек ощущает небольшую пульсацию, трепетание в области шеи, чувство, что грудная клетка наполняется воздухом. При возникновении подобных осложнений необходимо проконсультироваться с кардиохирургом.
Симптомы СССУ
На начальных этапах болезни симптоматики может и не быть. Однако при прогрессировании патологии возникают брадиаритмии. Пациенты при этом ощущают головокружение и чувство слабости до потери сознания. Потеря сознания часто бывает при синдроме МАС. Обморочные состояния могут быть спровоцированы тесной одеждой (тугой воротничок рубашки), резким поворотом головы. Обмороки проходят самостоятельно и не нуждаются в реанимационном пособии. Также больные отмечают боли за грудиной, одышку, выраженную усталость, раздражительность, забывчивость, похолодание конечностей, холодный липкий пот, снижение артериального давления и эмоциональную лабильность. Кроме того, у пожилых пациентов часто возникает снижение памяти и интеллекта.
Если брадикардия прогрессирует, возникают явления дисциркуляторной энцефалопатии. Признаки СССУ регистрируются ещё тогда, когда нет никаких клинических проявлений.
Берут ли в армию
На медицинской комиссии в военкомате жалобы молодого парня иногда могут быть проигнорированы. Если у юноши есть подозрения на дисфункцию, ему следует предварительно пройти обследование в районной поликлинике. Препятствовать службе могут и постоянные, и временные проблемы со здоровьем. А чтобы с ними разобраться, комиссия может дать отсрочку с повторным медицинским освидетельствованием.
Но верное решение она не всегда принимает самостоятельно. Больной должен своевременно обращаться в больницу и постоянно наблюдаться у кардиолога, если есть нарушения в работе миокарда. Тогда на медкомиссии в военкомате призывник будет точно знать, можно ли служить ему с нарушением в работе водителя ритма. Халатность и невнимательность медперсонала может стать причиной серьезных патологий в дальнейшем. Есть много фактов, когда на полосе препятствий солдаты теряли сознание и прямо с учений отправлялись в госпиталь.
Если у парня обнаружена дисфункция без других нарушений, служить в армии ему всё-таки придется. Но врачи могут дать отсрочку с последующим лечением. Освободить от воинских обязательств может нарушение на фоне прочих серьёзных патологий сердца, поскольку любые физические нагрузки могут усугубить состояние юноши и нанести непоправимый вред здоровью.
К сведению!
Если парень уверен, что медкомиссия проигнорировала жалобы, нужно обратиться к опытному юристу и посоветоваться с лечащим врачом.
Когда призывник не годен
Юношу освобождают от несения воинской повинности, если на фоне дисфункции у него выявлена ещё одна болезнь миокарда. Специалисты называют такие:
- ишемическое заболевание;
- недостаточность;
- порок;
- кардиосклероз;
- пролапс митрального клапана;
- ИБС;
- нарушение сердечной проводимости;
- имплантация ИВР.
Негоден молодой человек для службы в случае оперативного вмешательства, которое связано с дисфункцией сердечно-сосудистой системы. Юношу не призовут, если риск для здоровья слишком велик. Пароксизмальная желудочковая терапия с частыми приступами – причина для отказа в прохождении службы. Годность определяют в зависимости от вида патологии и причины её развития. Решение всегда остаётся за комиссией
Но важно не затягивать с лечением болезни, чтобы потом не сожалеть о последствиях, которые могут быть печальнее, чем страх перед службой в войсках
Установление категории годности
Если у юноши было выявлено и подтвержден СССУ, то ему присваивают категорию «Д» (п. «а» ст. 44). Такой призывник не будет годным к армии. Ему выдают военный билет, он не призыватся на службу
При освидетельствовании, проводимом ВВК, степень выраженности стенокардии и проявлений сердечной недостаточности во внимание не принимают
Диагностика СССУ
Синусовая брадикардия
Это замедление синусового ритма. ЧСС при этом состоянии снижается ниже 60 ударов в минуту. Если синусовая брадикардия возникла в контексте СССУ, она очень устойчива, нечувствительна к физической нагрузке, а также к введению атропина.
Брадисистолическая форма мерцательной аритмии
Представляет собой беспорядочные нескоординированные между собой сокращения отдельных волокон миокарда с частотой от 340 до 750 ударов в минуту. Число сокращений желудочков при этой форме составляет менее 60 в минуту.
Миграция водителя ритма
Блуждающий ритм в синусовом узле;Блуждающий ритм может быть в нескольких вариациях:
- Блуждающий ритм в предсердиях;
- Ритм между АВ- и синусовым узлами;
Пассивные эктопические ритмы
Предсердный. Он крайне медленный. Предсердный ритм разделяется на правопредсердный, левопредсердный, ритм коронарного синуса, нижнепредсердный эктопический ритм;Когда синусовый узел слабый происходит включение других очагов электрической импульсации, целью которых является замещение выпавшего слабого синусового узла. Из замещающих ритмов стоит выделить:
- Узловой ритм. Он происходит из АВ-соединения. Импульсация идёт от 40 до 60 ударов в минуту. Бывает узловой ритм с возбуждением предсердий и желудочков одновременно и разновременно друг с другом;
- Идиовентрикулярный ритм. Импульсация возникает прямо в желудочках и количество ударов в минуту составляет около 20-30. Этот ритм в терминальной стадии заболевания неустойчивый и крайне медленный;
- СА-блокада. Импульс не может образовываться в синусовом узле и переходить к предсердиям. САБ встречается более часто в возрасте от 50 до 60 лет и преимущественно у женщин. САБ 1 степени, которая не диагностируется на ЭКГ и определяется только при стимуляции предсердий электрическим током. САБ 2 степени отличается частичным проведением импульсов. При первом типе САБ 2 степени увеличение расстояний между зубцами Р. При втором типе САБ 2 степени – асистолия, выпадение одного сокращения. При полной САБ возникает асистолия и продолжается до тех пор, пока не включаются автоматические центры 2,3 и 4 порядка;
- Остановка синусового узла. Синусовый узел периодически не может генерировать импульсы, что приводит к выпадению возбуждения и сокращения.
Классификация
Типизация патологического процесса проводится по ряду оснований.
Исходя из происхождения болезни, говорят о таких видах:
- Первичный СССУ. Развивается на фоне самих кардиальных проблем. Некоторые врачи (теоретики и практики) понимают под указанным термином становление процесса без сторонних факторов. Это крайне редкая ситуация.
- Вторичная разновидность. Формируется под влиянием внесердечных причин. Встречается в 30% зафиксированных случаев.
В зависимости от активности, течения:
- Латентный тип. Определяется в 15% ситуаций. Это наиболее мягкая форма в большинстве случаев, поскольку не имеет симптомов, не прогрессирует на протяжении длительного периода времени. Возможен и обратный вариант, когда движение вперед есть, усугубление тоже, но пациент ничего не чувствует.
- Острый манифестирующий. Характеризуется появлением тяжелого приступа тахикардии или ослабления ЧСС, с выраженными проявлениями со стороны кардиальных структур, нервной системы. Нередко отграничить синдром слабости синусового узла от прочих отклонений с ходу невозможно. Далее течение болезни определяется постоянными рецидивами.
- Хронический тип. Симптоматика присутствует постоянно. Но как таковых обострений нет. Интенсивность проявлений также минимальна. В основном дает знать о себе тахикардией.
По выраженности объективных органических отклонений:
Компенсированная форма. Сердце пока еще справляется с нарушениями работы. Активизируются адаптивные механизмы, наблюдается адекватная сократимость миокарда.
Подобное положение вещей может сохраняться годами, пациент в таком случае и не подозревает, что болен.
Симптомы отсутствуют или же клиническая картина минимальна. Легкие приступы сердцебиения, незначительная одышка или покалывание в груди. Вот и все, что возникает на фоне данного типа.
Декомпенсированная форма. Встречается чаще. Это классический вариант, при котором симптоматика достаточно выражена для определения неполадок со здоровьем. Но проявления неспецифичны. Требуется объективная диагностика.
Наконец, исходя их вариантов клинической картины и преобладающего признака:
- Брадикардический вид. Частота сердечных сокращений снижается. Порой до опасного минимума в 40-50 ударов в минуту. Бывает менее. Присутствует угроза острых состояний, вроде инсульта или приступов Морганьи-Адамса-Стокса. Требует имплантации кардиостимулятора.
- Смешанный, брадитахисистолический тип. Отмечается попеременное чередование ускорения и замедления частоты сокращений сердца. Возможно подключение прочих аритмий, что усугубляет прогноз. Качество жизни пропорциональной падает.
Представленные классификации клинически важны, поскольку позволяют определиться с вектором диагностики и выработкой грамотной терапевтической тактики.