Что такое синдром шегрена и каковы причины его возникновения?
Содержание:
Какие симптомы возникают
Симптоматика заболевания Шегрена достаточно разнообразная. Необходимо знать, какие симптомы возникают в первую очередь, чтобы вовремя обратиться к врачу и предотвратить опасные последствия патологии.
Характерные для патологии симптомы
Начальные клинические проявления представлены в виде:
- повышения сухости слизистой оболочки ротовой полости;
- болевого синдрома в глазах (может быть резким, режущим);
- появления жажды во время концентрации внимания на мониторе компьютера, телевизора;
- повышения сухости слизистых глаз, что часто становится причиной возникновения такого сопутствующего заболевания, как конъюнктивит;
- болевого синдрома в горле во время попытки сглотнуть слюну, что происходит по причине пересыхания слизистых.
Со временем присоединяется иная симптоматика:
- боязнь света (если попытаться посмотреть на горящую лампочку, в глазах начинает «резать», то есть возникает острая боль, происходит ухудшение зрительной функции);
- человеку становится трудно смотреть на предметы ярких оттенков (он начинает ходить с закрытыми глазами, чтобы снизить интенсивность болевого синдрома);
- возникает невозможность выдавить слезу, человек не может из-за этого плакать, ведь нарушено функционирование слезных желез;
- с течением времени (2-3 стадия) заболевание начинает поражать зубы: нарушается целостность эмали, развивается кариес, зубы – шаткие и хрупкие, пломбы выпадают, а проблемные зубы расшатываются.
Увеличивается нижняя лицевая часть, то есть подбородок. Пересохший язык покрывается мелкой сыпью, которая со временем переходит в мелкие язвочки.
Пересыхают и губы, на которых начинают формироваться язвочки и волдыри. В пересушенной носоглоточной полости появляется корка. С развитием синдрома возникают частые носовые кровотечения. Спустя 2-3 недели после начала активного патологического процесса полностью пропадает голос.
Симптомы со стороны иных органов и систем
Проникшая в организм вирусная инфекция может вовлечь в поражение не только внешние железы, но и любой внутренний орган.
Исходя из состояния почек и органов пищеварительного тракта, можно рассмотреть картину появления патологии. При синдроме Шегрена часто развивается цирроз печени или же происходит деформация клеток органа, что впоследствии формирует гепатит. Основные симптомы в данном случае – тошнота и рвота, привкус горечи в ротовой полости. Вследствие болезненности приема пищи ухудшается аппетит, а также повышается риск развития язвы за счет того, что снижена кислотность желудка.
Также поражаются половые органы у женщин. Такое явление имеет особую опасность. Возникает зудящий синдром, жжение и пересыхание слизистых во влагалище. За счет отсутствия увлажнения в данной области нарушается процесс полового контакта, так как не происходит выделение смазки. Однако точно сказать, что у женщины развивается именно синдром Шегрена, нельзя, ведь такие симптомы могут возникать при иных гинекологических болезнях (например, при вагините).
Стоит отметить и то, что синдром Шегрена отражается и на кожных покровах: снижается или полностью прекращается потоотделение, повышается сухость эпидермиса, на нем появляются участки с шелушением, происходит поражение сальных желез. С течением времени на коже формируются язвочки, которые переходят в крапивницу.
Нарушается функционирование мышечного и суставного аппарата, человеку становится сложно разгибать и сгибать конечности. Человека беспокоит постоянная слабость всего туловища и общий упадок сил.
В некоторых случаях развивается онкологическое заболевание, например, формируется злокачественная опухоль на месте пересыхания желез. Если не начать своевременно лечение синдрома, возникает значительный сбой в работе иммунитета, что может стать причиной для развития рака кожи, а иногда – летального исхода.
Причины развития
Причины патогенеза остаются не полностью исследованными, поэтому исходя из многолетних сведений, было отмечено, что заболевание обусловлено факторами внешней среды, которые негативно влияют на организм человека, имеющего предрасположенность к недугу. Болезнь Шегрена провоцируется за счет активации иммунной системы. При этом главная роль уделяется нарушению регулирования В-лимфоцитов в крови и наличие гиперчувствительности.
Поражение экзокринных желез приводит к возникновению дегенеративных процессов, некрозу и атрофии ацинарных желез, а также снижается функциональность слюнных и слезных секретов. Помимо этого, возникает патология в нервных волокнах желез, что объясняется наличием сухости или пересыхания полостей.
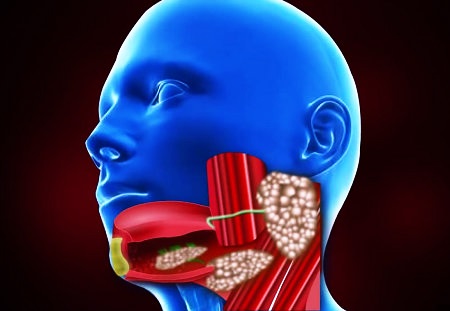
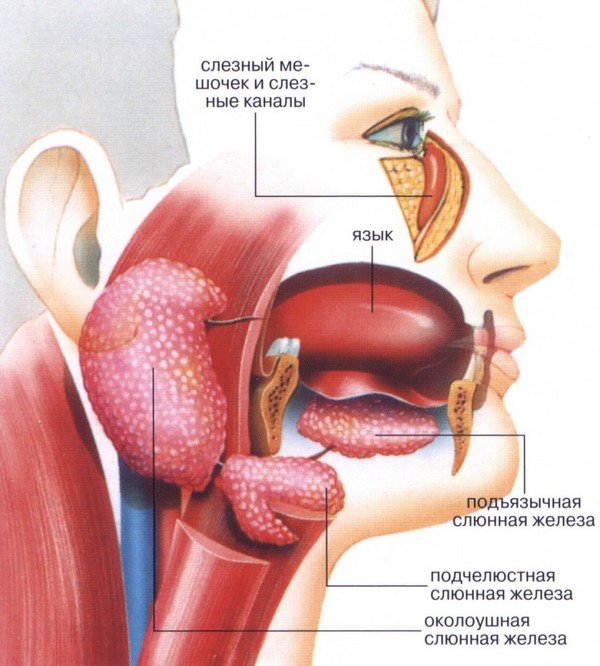 Расположение слюнных и слезных желез
Расположение слюнных и слезных желез
Если говорить простыми словами, то причины недомогания следующие:
Наличие в жизни женщины физических стрессовых процессов, таких как переохлаждение и перегревы организма.
Частые передозировки медикаментозных препаратов, что вызывает своего рода химические стрессы.
Эмоциональные стрессы: переживания, депрессия, частые перепады настроения.
Не исключается появление синдрома Шегрена и во время прогрессирования аутоиммунных заболеваний.
Реакция иммунной системы при встрече с новым для нее веществом (признак гиперчувствительности).
Генетическая предрасположенность.
Причина, из-за которой происходит распространение аутоиммунных процессов, заключается в отсутствии компенсирования основных потребностей организма.
Причина в генах является отчасти правомерной, так как имеется способность генов к кодированию и определению нормы реакции в определенных условиях. Таким образом, предрасположенность к заболеванию предков может отразиться на их потомках.
Это заболевание распространено чаще всего у женщин, а у мужчин проявляется только в 5–10% от силы. Это связано с наличием в организме женщин гормональных фонов во время менопауз.
Не исключается поражение организма за счет воздействия различных вирусов, гепатитов, герпеса и ротавирусов. Это утверждение является необоснованным научно, поэтому в его достоверности нет уверенности.
Таким образом, женщина, переживающая частые психические, физические или химические расстройства, является первым контингентом на прогрессирование заболевания. Помимо желез человека могут быть поражены следующие органы (при обострении):
- Щитовидная железа;
- Печень;
- Почки;
- Кожа;
- Нервы;
- Суставы;
- Легкие.
За счет этого заболевание относится к тяжелым и требует незамедлительного проведения лечебно-диагностических мероприятий.
Лечение болезни Шегрена
Назначается курс терапии только лечащим врачом, самолечение при этом заболевании запрещено. Группы медикаментов и конкретные лекарства подбираются в зависимости от стадии болезни, сопутствующих патологий, симптоматики. При лечении придерживаются следующих принципов:
- Для основной терапии синдрома Шегрена используют цитостатические иммунодепрессанты (циклофосфамид, хлорбутин) и гормоны.
- На начальной стадии, если нет умеренных нарушений лабораторных показателей и признаков системных проявлений, применяют длительную терапию преднизолоном по 5-10 мг/день.
- На поздней и при выраженной стадии, отсутствии системных проявлений, назначают хлорбутин по 2-4 мг за сутки и преднизолон 5-10 мг/день. Далее следует длительная поддерживающая терапия по 6-14 мг/неделю хлорбутина, 5 мг/день преднизолона. Эта же схема подходит при лечении пациентов на начальных стадиях с выраженными нарушения лабораторных показателей активности процесса, криоглобулинемии без явных системных проявлений.
- Больным с тяжелым системным течением болезни назначают пульс-терапию большими дозами циклофосфана и преднизолона. На протяжении 3-х дней ежедневно внутривенно ставят 1000 мг 6-метилпреднизолона, однократно вводят 1000 мш циклофосфана. Затем больного переводят на умеренную дозировку. Это эффективный метод лечения, если нет воздействия на печень. Такая схема терапии помогает избежать осложнений из-за длительного приема цитостатиков, преднизолона.
- При лечении пациентов со синдромом Шегрена и гломерулонефритом, язвенно-некротически васкулитом, церебровскулитом, полиневритом, обусловленными криоглобулинемией используют пульс-терапии в комбинации со следующими процедурами: двойная фильтрация плазмы, криоадсорбция, плазмаферез, гемосорбция.
Для симптоматического лечения при поражении глаз используют местную терапию для устранения сухости, защиты от присоединения вторичной инфекции. При сухости назначают применение искусственных слез, в зависимости от степени поражения органа капают по несколько капель от 3 до 10 раз за сутки. Для защиты роговицы необходимы мягкие лечебные контактные линзы. Для профилактики проникновения инфекции прописывают раствор фурацилина, ципрофлоксацина, 0,25% раствор левомицетина.
При воспалении слюнных желез хронического характера, необходимо направить лечение на укрепление стенок протоков, преодоление сухости, улучшение восстановления эпителия слизистой, профилактику обострений, борьбу со вторичной инфекцией. Для нормализации секреции, питания слюнных желез применяют новокаиновые блокады. Если началось обострение хронического паротита, нужно применять аппликации 10-30% раствором димексида. Для лечения гнойного паротита проводят следующие процедуры:
- местно применяются противогрибковые (антимикотики) препараты: нистатиновая мазь, леворин, нистатин;
- в протоки желез вводят антибиотики;
- препараты кальция внутримышечно для уменьшения проницаемости протоков.
Для ускорения заживления красной каймы губ, слизистой оболочки рта при появлении трещин, эрозий можно использовать масло облепихи, шиповника, солксериловую, метилурациловую мазь. Поможет декаминовая карамель, обработка слизистой медикаментом ЭНКАД – активные дериваты нуклеиновых кислот. При сухости слизистой носа назначают частые аппликации изотонического раствора натрия хлорида.
При сухости бронхов, трахеи прописывают длительное использование бромгексина (3 раза в день 8-16 мг на протяжении 3 месяцев). Терапию симптомов хронического гастрита с секреторной недостаточностью проводят при помощи заместительной терапии: пепсидил, натуральный желудочный сок, соляная кислота. Лечение недостаточности поджелудочной железы проводят при помощи ферментов:
- креон, панзинорм, фестал – постоянно или курсами по 2-3 месяца;
- солкосерил – внутримышечно 2 раза в день по 2 мл на протяжении месяца.
Лечение других заболеваний на букву — с
| Лечение сальмонеллеза |
| Лечение саркоидоза кожи |
| Лечение саркоидоза легкого |
| Лечение саркомы Капоши |
| Лечение саркомы матки |
| Лечение саркомы Юинга |
| Лечение сахарного диабета второго типа |
| Лечение сахарного диабета первого типа |
| Лечение себореи |
| Лечение сепсиса |
| Лечение сердечной недостаточности |
| Лечение сибирской язвы |
| Лечение синдрома Бадда-Киари |
| Лечение синдрома Гийена-Барре |
| Лечение синдрома Жильбера |
| Лечение синдрома Пархона |
| Лечение синдрома поликистозных яичников |
| Лечение синдрома пустого турецкого седла |
| Лечение синдрома раздраженного кишечника |
| Лечение синусита |
| Лечение системной красной волчанки |
| Лечение системной склеродермии |
| Лечение системный склероз |
| Лечение сифилиса |
| Лечение сколиоза |
| Лечение соматоформных расстройств |
| Лечение спинального инсульта |
| Лечение спондилеза и спондилоартроза |
| Лечение стеноза гортани |
| Лечение стеноза трахеи |
| Лечение стенозирующего лигаментита |
| Лечение столбняка |
| Лечение стоматита |
| Лечение стригущего лишая |
| Лечение субарахноидального кровоизлияния |
| Лечение субдуральной гематомы |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Клиническая картина
Отличительным симптомом синдрома Шегрена является генерализованная сухость слизистых оболочек, чаще всего включающая в себя:
- Ксерофтальмия («сухой глаз», сухость глаз). На начальном этапе больные могут не предъявлять жалоб. При дальнейшем прогрессировании болезни появляется чувство жжения, рези, «песка» в глазах.
- Ксеростомия («сухой рот», сухость полости рта). Отмечается уменьшение слюноотделения из-за поражения слюнных желез. Развивается хронический паротит, стоматит, кариес. Больные жалуются на выраженную сухость в ротовой полости, «заеды» в уголках рта, затруднение при разговоре, а на поздних стадиях даже на нарушение глотания пищи (дисфагия).
Кроме того, синдром Шегрена может вызывать поражение:
- кожи — выраженная сухость;
- носоглотки — образование корок в носу, развитие отита при поражении евстахиевой трубы, синуситы;
- вагины — зуд, боль;
- дыхательной системы — трахеобронхиты;
- пищеварительной системы — атрофический гастрит с секреторной недостаточностью, гипокинетическая дискинезия желчевыводящих путей, панкреатит;
- почек — гломерулонефрит;
- кровеносных сосудов — синдром Рейно;
- периферической нервной системы — полинейропатии, неврит лицевого, тройничного нерва.
Часто развивается выраженный упадок сил, боли в суставах, мышцах.
Пациенты с вторичным синдромом Шегрена имеют симптомы первичного ревматического заболевания, например, системной красной волчанки, ревматоидного артрита или системной склеродермии.
Симптомы
Синдром Рея развивается остро. Обычно первые симптомы возникают при гриппе на 3 сутки, а при ветрянке на 4-5 сутки высыпаний. Начинается болезнь с тошноты и рвоты. Далее, в течение 24 часов прогрессирует неврологическая симптоматика. У пациента возникает тревожность, агрессия, которая сменяется вялостью и апатией. При тяжелом течение заболевания наступает кома.
Анализы
Функцию печени отражает биохимический анализ крови. В первые часы болезни нарастают печеночные ферменты без желтухи. А также повышается содержание аммиака в крови. Дополнительно исследуются уровень лактата в крови, органические кислоты в моче. Уровень КФК повышается при синдроме Рея. Это относится к MB и MM фракциям.
Инструментальная диагностика
При тяжелых изменениях, когда пациент находится в состоянии комы, рекомендуется проводить мониторинг ЭЭГ.
УЗИ органов брюшной полости, МРТ головного мозга не позволяет провести точную диагностику этого синдрома. Изменения, которые развиваются у больного, неспецифичны. Например, при УЗИ ОБП наблюдаются диффузные изменения печени и увеличение ее размеров.

В редких случаях при атипичном течении синдрома, когда установить диагноз невозможно, врачи прибегают к биопсии печени. Морфологи описывают картину диффузной мелкокапельной жировой дистрофии.
Дифференциальная диагностика
Синдром Рея является диагнозом исключения. Поэтому прежде должны быть отменены все другие состояния, которые могут стать причиной острой печеночной энцефалопатии. Диагноз «синдром Рея» складывает из следующих составляющих:
Вирусное заболевание
| Грипп А, В, парагрипп |
Аденовирус | Полиомиелит |
| Корь | Герпес-вирус | Энтеровирус |
| Краснуха | Цитомегаловирус | Вирус Эпштейн-Барр |
Прием провокационного лекарства
| Аспирин | Инсектициды | Грибы |
| Парацетамол | Гербициды | Зидовудин |
| Просроченные тетрациклины |
Вальпроевая кислота |
Фенотиазин |
Развитие
острой печеночной недостаточности.
Предвестники
Основными предвестниками с.Рея становятся тошнота и рвота.
Однако, есть атипичная форма болезни, когда подобная клиника отсутствует.
Обычно такое течение наблюдается у новорожденных или ослабленных детей. В этом
случае сразу наступают нарушения в ЦНС.
ОСОБЕННОСТИ КЛИНИЧЕСКОЙ КАРТИНЫ
Все клинические проявления синдрома Шегрена можно условно разделить на железистые и внежелезистые симптомы. Одним из первых признаков развития заболевания является симптомокомплекс, связанный с уменьшением секреции глазной жидкости, который проявляется:
- воспалением слизистой оболочки глаз;
- ощущением чувства жжения, дискомфорта, «песка» в глазах;
- отечностью век;
- покраснением в местах поражения;
- скоплением в уголках глаз густого слизистого секрета белого цвета;
- снижением остроты зрения;
- светобоязнью.
С вовлечением в процесс слюнных желез пациент озвучивает жалобы следующего характера:
- опухлость слюнных желез, появление чувства стороннего тела;
- сухость слизистых оболочек ротовой полости;
- прогрессирование зубного кариеса;
- сухость и воспаление языка.
На поздних стадиях заболевания сухость во рту усиливается и провоцирует нарушение речи, а также осложнение процесса приема пищи. У таких пациентов на губах появляются трещины, голос становиться осиплым, увеличиваются лимфатические узлы верхней части тела. Со временем болезнь приводит к ухудшению состояния пищеварительного тракта с формированием атрофического гастрита, который сопровождается диспепсическими явлениями и снижением секреторной функции.
Внежелезистые симптомы носят системный характер. К наиболее частым клиническим проявлениям следует отнести:
- генерализированная лимфаденопатия;
- полиневриты;
- воспаление и боли в области суставов, ощущение утренней скованности движений;
- боли мышц и мышечная слабость;
- воспаление дыхательных путей, которое сопровождается сухим кашлем, першением в горле, одышкой;
- высыпания на коже по типу васкулита;
- общая интоксикация с повышением температуры тела;
- аллергические реакции на антибактериальные средства и витамины группы В, повышенная чувствительность к бытовой химии, непереносимость некоторых продуктов питания;
- развитие лимфом.
Клиническая ситуация у пациентов с болезнью Шегрена осложняется тем, что часто заболевание возникает на фоне других ревматологических проблем. Это затрудняет диагностику синдрома и ведет к быстрому возникновению осложнений.
Формы и стадии заболевания
- 1. Хроническая. Такая форма отличается медленным течением. У пациента отсутствует яркая симптоматика,поражаются в основном экзокринные железы, нарушается их функция.
- 2. Подострая. Синдром Шегрена возникает неожиданно и сопровождается симптомами воспаления, повышением температуры, поражаются не только железы, но и внутренние органы.По степени выраженности признаков выделяют раннюю, выраженную и позднюю стадию синдрома Шегрена. Различают следующие степени активности патологии:
- 3. При высокой степени активности синдрома Шегрена у человека появляются признаки воспаления конъюнктивиты, роговицы и десен, паротита, увеличения лимфоузлов,печени и селезенке.
- 4. При умеренном течение патологии наблюдается частичное разрушение железистой ткани.
- 5. При минимальной активности синдрома Шегрена в патологический процесс вовлекаются слюнные железы, что становится причиной нарушения их функции и появления ксеростомии. Также может начаться гастрит и кератоконъюнктивит.
Симптомы
В медицинской практике проявления делятся на внежелезистые и железистые. Последние обусловлены поражением секретирующих желез, что проявляется в снижении их функции. Выделяют следующие основные симптомы болезни:
- Поражение глаз. Снижается секреция слезной жидкости, человек жалуется на «песок в глазах», чувство жжения, «царапины». Проявляется конъюнктивит, зуд век, скопления белого вязкого выделения в уголках. Далее проявляется сужение глазных щелей, светобоязнь, снижение остроты зрения. Редко наблюдается увеличение слезных желез при синдроме Шегрена.
- Поражение слюнных желез является обязательным, постоянным симптомом болезни. Развивается хроническое воспаление, характерно увеличение органа и сухость во рту. Еще до появления этого признака отмечается часть симптомов: заеды, сухость красной каймы губ, увеличение ближайших лимфатических узлов, стоматит, множественный кариес зубов.
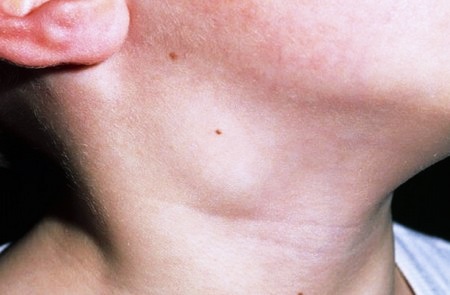
- У 30% пациентов наблюдается постепенный рост околоушных желез, что приводит к характерному изменению овала лица. В литературе этот признак описывают как «мордочка бурундука» или «мордочка хомяка».
- На первых стадиях развития болезни сухость во рту характерна только при волнении, физической нагрузке. На поздних стадиях этот симптом становится постоянным, появляется необходимость увлажнять рот во время разговора, запивать водой сухую пищу. Слизистая приобретает ярко-розовый цвет, легко травмируется. Становится мало свободной слюны, она вязка и пенистая, а язык сухой. На губах появляются корочки, признаки воспаления, иногда присоединяется вторичная инфекция (грибковая или вирусная).
- Резкая сухость рта характерна для поздней стадии, говорить становится невозможно, не получается проглотить пищу, не запив ее водой. На губах появляются трещинки, они сухие, на оболочке полости рта наблюдаются явления ороговения, язык складчатый, свободной слюны нет совсем.
- Сухость носоглотки. Образуются сухие корки в носу, при развитии в слуховых трубах может привести к развитию отита или временной глухоте. Этот же симптом становится причиной осиплости голоса.
- Распространенным осложнением становится вторичная инфекция: рецидивирующие трахеобронхиты, синуситы, пневмонии.
- У трети пациентов наблюдается поражение желез наружных половых органов. Слизистая влагалища становится сухой, покрасневшей, пациенток мучают зуд и жгучие боли.
- Распространенным признаком болезни становится сухость кожи, сниженное потоотделение.
- Нарушение глотания. Связано с сухостью слизистых, многие пациенты по этой причине страдают от атрофического гастрита с выраженной секреторной недостаточностью. Проявляется отрыжка воздухом, дискомфорт в подложечной области, снижение аппетита, тошнота. Существует взаимосвязь между угнетением секреторной функции желудка и степенью сухости.
- У большинства пациентов наблюдается поражение печени (гепатит), желчных путей (холецистит). Жалуются больные на горечь во рту, боли в правом подреберье, плохую переносимость жирной пищи, тошноту.
- При поражении поджелудочной железы (панкреатит) появляется нарушение пищеварения, боль.
Внежелезистые симптомы синдрома Шегрена разнообразны, имеют системный характер. Среди распространенных проявлений выделяют следующие:
- Небольшая скованность и боль в суставах по утрам, признаки воспаления мышц (незначительный рост уровня креатинофосфокиназы в крови, умеренная мышечная слабость, боли в мышцах) отмечается у 5-10% пациентов.
- Увеличение шейных, подчелюстных, надключичных и затылочных лимфатических узлов. Иногда сопровождается увеличением печени.
- Разнообразные поражения дыхательных путей отмечается у половины больных. Царапание, першение, сухость в горле, одышка и сухой кашель.
- Поражение сосудов. На коже голеней появляются мелкоточечные кровянистые высыпания, со временем они могут продолжить свое распространение на бедра, живот и ягодицы. Сопровождается сыпь болезненным жжением, зудом, повышением в местах поражения температуры кожи.
- У трети больных наблюдается неврит тройничного или лицевого нерва, нарушение чувствительности по типу «перчаток» или «носков».
- Аллергические реакции. У 35% больных отмечается негативный эффект от приема сульфаниламидов, антибиотиков, препаратов группы В, новокаина, химических средств, пищевых продуктов.
Диагностика
Диагностика синдрома Шегрена является трудной из-за того, что его симптомы возникают на фоне различных заболеваний, с которыми они переплетаются, а также из-за различного проявления самого заболевания у отдельных пациентов. Также трудно оценить, является ли синдром Шегрена первичным или вторичным. Диагностика может быть невозможна при однократном осмотре и при участии только одного врача.
При первом посещении больницы врач должен подробно расспросить пациента о симптомах, их проявлениях, факторах, которые облегчают или усугубляют их и т. д
Информация о наличии подобных симптомов или о возникновении других аутоиммунных заболеваний в семье является важной. Также важно знать, страдаете ли пациент какими-либо другими заболеваниями, принимает ли он какие-либо лекарства
После сбора анамнеза проводится тщательный осмотр с акцентом на наличие признаков сухости, покраснения, воспаления и изъязвления глаз и рта, отечности околоушных желез, щитовидной железы и лимфоузлов, изменений кожи, ригидности и боли в суставах и т. п.
Чтобы подтвердить диагноз и доказать любое сопутствующее заболевание, врач назначит серию анализов. Пока нет исследований, которые могли бы подтвердить диагноз со 100% уверенностью. Наиболее значимыми из них являются следующие:
• Тесты для доказательства снижения слезной секреции и других поражений глаз. Может быть назначен тест Ширмера. Он производится путем помещения бумажной полоски на нижнее веко на 5 минут.
• Тесты для доказательства снижения секреции слюны. Существует функциональный тест, который измеряет количество слюны, произведенной за определенный период времени. Может быть выполнена сиалография – это рентгенологическое исследование окружающих слюнных желез с введённым в них контрастным веществом, и сцинтиграфия слюнных желез – внутривенное введение безвредных радиоактивных изотопов, которые избирательно накапливаются и отделяются от слюнных желез, и дальнейшая визуализация посредством определения испускаемого ими излучения.
• Обычные анализы крови. Здесь, как правило, результаты не являются специфическими для заболевания: можно обнаружить анемию (уменьшение количества эритроцитов и гемоглобина, содержащихся в них), уменьшение других клеток крови (характерно для волчанки), увеличение скорости оседание эритроцитов и др.
• Иммунологические исследования. У пациентов с синдромом Шегрена выявляется ряд аномальных антител и других иммунологических явлений.
• Гормональные исследования. Часто обнаруживается снижение уровня гормонов щитовидной железы (T3 и T4) и повышение уровня гормона, стимулирующего щитовидную железу (TSH), что означает патологически нарушенную функцию органа.
• Биопсийные исследования. Эти исследования подтверждают диагноз с наибольшей точностью; с помощью иглы или разреза небольшой кусочек ткани берется из интересующего органа, а затем осматривается под микроскопом специалистом. При синдроме Шегрена биопсийный материал обычно берется из внутренней части нижней губы (где находится большое количество слюнных желез) или из околоушной слюнной железы.
• Для оценки повреждения других органов, а также для выявления сопутствующих заболеваний могут быть проведены другие исследования, например биопсия лимфоузлов, МРТ, КТ и др.