Что такое синдром гиперкальциемии, симптомы и лечение состояния
Содержание:
Симптомы и признаки гиперкальциемии
Первоначально гиперкальциемия характеризуется латентным течением, при котором у пациента не возникает никаких болезненных ощущений или же симптомы настолько неспецифичны, что больной не может распознать причину их возникновения. В этой стадии данное заболевание следует отнести к категории случайных находок при проведении скринингового лабораторного обследования пациента.
В большей степени пациенты, страдающие гиперкальциемией той или иной степени тяжести, предъявляют жалобы на различные диспепсические расстройства (тошноту, отсутствие аппетита, изжогу). В период развернутой клинической картины гиперкальциемия проявляется симптомами кишечной непроходимости (длительные запоры, метеоризм, спастический болевой синдром в проекции брюшной полости без четкой локализации). Вследствие имеющихся обратимых изменений почечных концентрирующих механизмов, у пациента может наблюдаться полидипсия, никтурия и полиурия, носящие кратковременный преходящий характер.
В ситуации, когда у пациента наблюдается гиперкальциемия с значительным увеличением концентрации кальция в организме, развивается тяжелая клиническая симптоматика, которая требует неотложного медикаментозного вмешательства. Пациент становится эмоционально лабилен, а в далеко зашедшей стадии отмечаются различные степени нарушения сознания от сомнобуленции до комы. Больного беспокоит генерализованная мышечная слабость, невозможность выполнения привычной физической нагрузки, однако судорожный синдром при данной патологии наблюдается крайне редко.
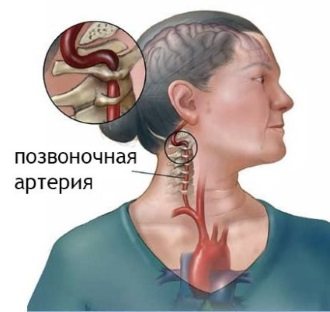
Продолжительная гиперкальциемия всегда сопровождается преходящей или хронической почечной недостаточностью, обусловленной образованием множества микрокальцинатов в толще почечной паренхимы. Необходимо помнить о том, что нарушение мочевыделительной функции почек, провоцирует развитие у больного с гиперкальциемией стойкую злокачественную гипертензию, которая в некоторых случаях является единственным клиническим проявлением данного заболевания.
Если гиперкальциемия возникает на фоне гиперпаратиреоза, у пациента имеется склонность к образованию пептических язв и признаков острого панкреатита. Длительный тяжелый гипертиреоз сопровождается развитием генерализованной фиброзной остеодистрофией, которая характеризуется повышением активности остеокластов и, как следствие, образованием участков фиброзной дегенерации и кистозной перестройки костной ткани различной локализации. Категорией риска по данной патологии являются пациенты с почечной недостаточностью, находящиеся на продолжительном диализе, а также больные с вторичной формой гиперпаратиреоза. Лабораторным подтверждением фиброзной остеодистрофии является значительное повышение в сыворотке крови показателя щелочной фосфатазы.
Статистические данные доказывают возможность летального исхода при гиперкальциемии. Смертельный исход наступает при развитии шока и острой почечной недостаточности.
Причины гиперкальциемии
Гиперкальциемию могут вызывать многие факторы и медицинские состояния. К их числу относится следующее.
Гиперактивность паращитовидных желез
Паращитовидные железы регулируют уровень кальция в организме. Если они работают слишком активно, то у человека может развиться гиперкальциемия.
Паращитовидные железы могут стать гиперактивными при увеличении или когда на них формируются нераковые образования.
Состояние, при котором паращитовидные железы работают слишком активно, принято называть гиперпаратиреозом. Это одна из самых распространённых причин гиперкальциемии.
Гиперпаратиреоз обычно диагностируется у людей в возрасте от 50 до 60 лет. Кроме того, данное состояние в три раза чаще затрагивает женщин по сравнению с мужчинами.
Чрезмерное потребление витамина D
Витамин D запускает процесс усваивания кальция в кишечнике. Сразу после всасывания кальций направляется в кровоток.
Из продуктов питания организму обычно удаётся извлечь только 10-20% содержащегося в них кальция, а остальная часть минерала выходит из организма вместе со стулом. Однако чрезмерные объёмы витамина D иногда способствуют тому, что организм начинает потреблять больше кальция, в результате чего у людей развивается гиперкальциемия.
По результатам исследования, проведённого в 2012 году американскими учёными, стало известно, что высокие терапевтические дозы витамина D могут приводить к гиперкальциемии. Такие добавки могут быть использованы для лечения рассеянного склероза и других медицинских состояний.
Следует отметить, что рекомендованная ежедневная доза кальция для взрослого человека составляет 600-800 международных единиц. Высокой считается доза, превышающая 4000 международных единиц в день.
Рак
Если человек страдает раком, то у него также может развиться гиперкальциемия. К числу форм рака, способных приводить к гиперкальциемии, относится следующее:
- рак лёгких;
- рак груди;
- рак крови.
Благодаря группе американских исследователей в 2013 году стало известно, что гиперкальциемия рано или поздно затрагивает более 2% пациентов со всеми видами рака. Кроме того, у 30% раковых больных на протяжении курса лечения наблюдается повышенный уровень кальция в крови.
Если рак рапространяется в кости, риск развития гиперкальциемии возрастает.
Другие медицинские состояния
Кроме рака, к повышенному уровню кальция в организме могут приводить следующие состояния:
- туберкулёз;
- саркоидоз;
- заболевания щитовидной железы;
- хроническая болезнь почек;
- заболевания надпочечников;
- серьёзные грибковые инфекции.
Снижение подвижности
Люди, которые лишаются возможности передвигаться на продолжительный период времени, также имеют риск развития гиперкальциемии. Когда костям приходится работать меньше, они ослабевают и начинают выделять в кровоток больше кальция.
Сильное обезвоживание
При сильном обезвоживании доля воды в крови человека уменьшается, из-за чего концентрация кальция в кровотоке может повышаться. Однако такой дисбаланс обычно корректируется сразу после поступления в организма достаточного объёма воды.
В некоторых случаях высокий уровень кальция может приводить к обезвоживанию, поэтому врачу всегда важно определить, какое из состояний наступило изначально — избыток кальция или недостаток воды
Лекарственные препараты
Некоторая фармакологическая продукция может чрезмерно стимулировать паращитовидную железу и таким образом вызывать гиперкальциемию. Одним из таких препаратов является литий, который иногда используется для лечения биполярного расстройства.
Лечение гиперкальциемии
Объем необходимых лечебных мероприятий напрямую зависит от степени концентрации сывороточного кальция, а также от имеющегося фонового заболевания, которое стало первопричиной развития гиперкальциемии.
Диета при гиперкальциемии относится к разряду второстепенных консервативных методов лечения и в тяжелой ситуации обязательно должна быть дополнена препаратами медикаментозного ряда.
В случае, когда у пациента обнаруживается резкое повышение концентрации кальция в сыворотке крови, а также при тяжелом течении гиперкальциемии, необходимо в экстренном порядке использовать медикаментозные способы коррекции.
Когда у пациента не обнаруживается признаков нарушения функции почек, целесообразно применять внутривенную инфузию натрия хлорида, действие которой направлено на стимуляцию кальциурии. Эффективной считается инфузия, при которой объем суточного диуреза составляет не менее трех литров. После введения 0,9% р-ра натрия хлорида в объеме двух литров, необходимо стимулировать диурез методом применения препаратов диуретического ряда (Фуросемид в дозе 80 мг парентерально с периодичностью каждые 8 часов и продолжительностью не менее 2 суток). Обязательной составляющей схемы диуретической терапии является использование препаратов калия хлорида, действие которых направлено на предотвращение возможной гипокалиемии.
В ситуации, когда тяжелая форма гиперкальциемии наблюдается у пациентов на фоне имеющейся почечной недостаточности, максимальным и быстрым эффектом обладает метод гемодиализа, подразумевающий использование растворов, содержащих кальций в минимальном количестве. Препаратом выбора в данной ситуации является раствор Фосфата калия и натрия, который в объеме одной дозы при внутривенном методе введения позволяет устранить проявления гиперкальциемии на протяжении двух недель
Данную методику следует применять с осторожностью, так как она имеет ряд побочных реакций, среди которых наиболее частой является образование кальцификатов в мягких тканях, особенно в местах инъекции
Пациентам с гиперкальциемией паранеопластического генеза рекомендовано применять Митрамицин в суточной дозировке 25 мг/ 1 кг веса больного методом внутривенного введения. Но следует учитывать, что данное лекарственное средство относится к категории высокотоксичных фармакологических препаратов, поэтому необходимо с особой тщательностью дозировать вводимый препарат.
В лечении хронической формы гиперкальциемии следует отдавать предпочтение Лососевому кальцитонину в максимальной суточной дозировке 8 МЕ/1 кг веса пациента подкожно или Преднизону в суточной дозе 60 мг перорально. Данные препараты используются для купирования тяжелой паранеопластической гиперкальциемии, если применение хлорида натрия не оказало должного положительного эффекта. Аналогом Кальцитонина с большей эффективностью в отношении коррекции гиперкальциемии является Нитрат галлия в разовой дозе 200 мг, продолжительность действия которого в некоторых случаях превышает 15 суток. Вследствие того, что данное лекарственное средство имеет широкий спектр побочных реакций, включая развитие признаков острой почечной недостаточности, сфера его применения резко ограничена одноразовым приемом с целью купирования острой фазы гиперкальциемии.
В качестве препарата для пролонгированной терапии гиперкальциемии следует использовать раствор нейтрального фосфата перорально. Единственным противопоказанием для его применения является тяжелая степень почечной недостаточности.
В случае развития гиперкальциемии на фоне гиперпаратиреоза, имеющего прогрессирующее течение, показано использование хирургических методов лечения. Определенную сложность может составить обнаружение локализации паратиреоидной ткани, для чего применяются различные лучевые методы визуализации, однако наибольшей достоверностью в этой ситуации обладает метод компьютерной томографии. Проведенная операция считается успешной, если концентрация сывороточного кальция нормализуется в течение 24 часов.
Лечение гиперкальциемии
Люди с гиперкальциемией могут не нуждаться в лечении, а уровень кальция в их организме со временем может вернуться к нормальным показателям. Таким пациентам необходимо регулярно посещать больницу, чтобы врач мог контролировать содержание кальция в их крови и здоровье почек.
Если уровень кальция продолжает расти или в течение продолжительного периода времи не приходит в норму, врач предложит пройти углублённую диагностику.
В случаях с более серьёзной гиперкальциемией врачам важно раскрыть причину, лежащую в основе расстройства. Пациенту могут предложить лечение, направленное на снижение уровня кальция и предотвращение возможных осложнений
Терапевтический подход может включать внутривенное вливание жидкостей и приём препаратов, таких как кальцитонин и бисфосфонаты.
Если гиперкальциемию вызывает гиперактивная паращитовидная железа, высокое содержание витамина D или другие медицинские состояния, то врач также может порекомендовать курс терапии.
При нераковых образованиях на паращитовидной железе может потребоваться операция по их удалению.
Симптомы
Состояние гиперкальциемии при онкологических процессах обусловлено метастатическим разрушением костной ткани, а также чрезмерным синтезом простагландина Е2, который запускает резорбцию кости. Помимо этого, при помощи фактора, синтезируемого лейкоцитами, и паратиреоидного гормона активируются остеокласты.
Острая провоцирует гиперкальциемию в результате резорбтивных процессов в мышечных тканях, а также усиления синтеза и секреции метаболитов витамина Д
в клетках почечной ткани.

Тиазиды способны усиливать обратное всасывание кальция выстилкой почечных канальцев. Гиперкальциемия при возникает в результате повышения концентрации метаболита витамина Д и из-за усиления всасывания ионов кальция в пищеварительной системе. Продолжительное обездвиживание провоцирует выход кальция из костной ткани.
В результате повышения концентрации кальция в крови может провоцироваться спазм артериол, снижение почечного кровоснабжения и процесса клубочковой фильтрации. Помимо этого, угнетается процесс обратного всасывания калия
, магния и натрия, увеличивается всасывание бикарбоната. Также усилена экскреция водородных ионов и ионов кальция.
Симптоматика гиперкальциемии, в основном, проявляется из-за нарушения функционирования почек.
К клиническим проявлениям гиперкальциемии относятся:
- утомляемость;
- полиурия;
- диспептические нарушения;
- увеличение артериального давления на ранних стадиях;
- гипотонические проявления или коллапс по мере прогрессирования процесса;
- заторможенность.
Хроническое состояние гиперкальциемии не имеет резко выраженной симптоматики
. Симптом полиурии связан со снижением концентрирующей функции почечной ткани из-за патологии активного транспорта ионов натрия. Также при этом понижается реабсорбция воды и градиент ионов натрия, ухудшается проницаемость канальцев. Из-за уменьшения количества внеклеточной жидкости усиливается всасывание бикарбонатных ионов, что провоцирует нарастание метаболического алкалоза. Кроме того, повышается выделение ионов калия, что провоцирует прогрессирование симптоматики гипокалиемии.
Продолжительная гиперкальциемия вызывает развитие фиброза интерстициального
. В этом случае изменения в клубочках будут минимальными. Так как внутрипочечное содержание ионов кальция повышается по направлению от коркового вещества к сосочку, то выпадение кристаллического кальция по большей части обнаруживается в мозговом веществе. Это состояние провоцирует нефрокальциноз и нефролитиаз.
Также к клиническим проявлениям почечной симптоматики относят мочевой синдром
, который включает эритроцитурию и умеренную протеинурию, преренальную азотемию, а также почечную недостаточность, развивающуюся в результате обструктивного воспаления.
Спектр клинических проявлений гиперкальциемии определяет сложность дифференциальной диагностики причин этого состояния. Поэтому целесообразно при разовом выявлении повышения концентрации кальция назначать спектр дополнительных исследований, которые позволят с высокой точностью поставить верный диагноз и назначить эффективную терапию, направленную на устранение причины патологического состояния.
Механизмы гиперкальциемии
Хотя гиперкальциемия может сопровождать многие заболевания, в основе ее развития лежат всего три механизма:
- увеличение резорбции костной ткани;
- повышение всасывания кальция в кишечнике;
- снижение экскреции кальция с мочой.
Однако практически все заболевания, сопровождающиеся гиперкальциемией, характеризуются ускорением резорбции костей. Единственное гиперкальциемическое состояние, при котором костная резорбция не повышена, — это синдром Бернетта (молочно-щелочной синдром).
Основной механизм противодействия гиперкальциемии — подавление секреции ПТГ. Это снижает резорбцию костной ткани и продукцию 1,25(OH)2D, приводя тем самым к уменьшению всасывания кальция в кишечнике и увеличению его экскреции с мочой. Ключевая роль в адаптивной реакции на гиперкальциемию принадлежит почкам, которые являются единственным органом выведения кальция из организма. Сочетание повышенной фильтрационной нагрузки со сниженной секрецией ПТГ резко повышает почечную экскрецию кальция. Однако одна только экскреция кальция с мочой — ненадежный механизм сохранения его баланса. При гиперкальциемии нарушается клубочковая фильтрация и снижается способность концентрировать мочу. Помраченное сознание притупляет чувство жажды, а тошнота и рвота усугубляют обезвоживание и азотемию. В условиях почечной недостаточности экскреция кальция снижается, и таким образом формируется порочный круг с нарастанием гиперкальциемии. Единственная альтернатива экскреции кальция с мочой — отложение фосфата кальция и других его солей в костях и мягких тканях. Действительно, при массивной кальциевой нагрузке (например, при синдроме длительного раздавливания или компартмент-синдроме), а также в случаях резкого нарушения функции почек и увеличения концентрации фосфата наблюдается кальциноз мягких тканей.
Гиперкальциемия: диета
Учитывая то, что кальций поступает в организм при приеме пищи, при гиперкальциемии диета являются одним из важнейших компонентов лечения.
В диете при гиперкальциемии необходимо сократить использование молочных продуктов, как содержащих большое количество кальция. Однако полностью отказываться от них нельзя, т.к. может развиться остеопороз. Кроме того рекомендуется ограничить употребление печени и рыбы, основной источник витамина D. Однако при снижении в организме фосфатов ряба тоже позволяет корректировать рацион. Желательно использовать как можно больше фруктов и овощей.
Заболевание гиперкальциемией выражается в избыточном составе кальция в крови, когда его цифры соответствуют показателям 2,6 ммоль/л. Признаки гиперкальциемии могут полностью отсутствовать, а заболевание случайно обнаруживается при исследованиях крови. Основную причину появления гиперкальциемии врач определяет по расспросам пациента, что он ест и пьёт. Однако главные факторы гиперкальциемии определяются на проведении рентгена, лабораторных исследований.
Термин hypercalcemia обозначает состояние пациента, анализы крови которого показывают значительное повышение показателей свободного кальция. Что это такое – гиперкальциемия, её симптомы сегодня хорошо изучены в медицине, и врачи владеют разными методиками её лечения. Основные факторы появления гиперкальциемии – онкологические заболевания, патологии паращитовидной железы. На фоне таких болезней костная ткань «рассасывается», то есть происходит костная резорбция, при которой ионы кальция проникают в кровь.
Когда в организме развивается злокачественное новообразование, hypercalcemia возникает как следствие проникновения в костные ткани метастаз, при росте которых усиленно продуцируются клетки опухоли. Это вызывает резорбцию тканей кости.
Гиперкальциемия развивается и при усиленном синтезе гормона «паратиреоид», выделяемого опухолевыми клетками. При развитии гиперкальциемии спазмируются афферентные артериолы, снижается сила тока крови в почечных ходах. Заболевание провоцирует ухудшение клубочковой фильтрации, угнетает реабсорбцию калия, увеличивает экскрецию ионов кальция. Такая дисфункция почек вызывает гиперкальциемию, что это такое, и каковы её симптомы, врачу становится понятно по результатам обследования пациента.
Гиперкальциемия: причины заболевания
Развитие гиперкальциемии может быть спровоцировано за счет повышения уровня всасываемости в ЖКТ кальция, а также при избытке его поступления в организм. Нередко наблюдается развитие заболевания среди людей, принимающих значительное количество кальция (к примеру, в процессе развития у них ) и антацидов, также содержащих в себе кальций. В качестве дополняющего фактора выступает употребление больших объемов молока в рационе питания.
Оказывает собственное влияние на повышение концентрации в крови кальция и переизбыток витамина D, который, кроме того, способствует увеличению его всасывания через ЖКТ.
Между тем, чаще всего гиперкальциемия возникает из-за (избыточной выработки паратгормона одной или несколькими паращитовидными железами). Порядка 90% из общего числа больных с диагнозом первичного гиперпаратиреоза сталкиваются с обнаружением у них доброкачественной опухоли одной из указанных желез. Для 10% остальных актуальным становится обыкновенное увеличение при выработке гормона в избыточном количестве. Крайне редким, однако не исключаемым явлением становится образование злокачественных опухолей паращитовидных желез за счет гиперпаратиреоза.
Преимущественно гиперпаратиреоз развивается среди женщин и пожилых людей, а также среди тех пациентов, которые прошли через лучевую терапию шейной области. В некоторых случаях гиперпаратиреоз образуется в качестве такого редкого наследственного заболевания, как множественная эндокринная неоплазия.
Достаточно частым явлением становится гиперкальциемия для больных с имеющимися у них злокачественными опухолями. Так, злокачественные опухоли, локализующиеся в легких, яичниках или почках начинают вырабатывать белок в избыточном количестве, он же впоследствии воздействует на организм по аналогии с паратгормоном. В конечном итоге это образует паранеопластический синдром. Распространение (метастазирование) злокачественной опухоли возможно к костям, чему сопутствует уничтожение костных клеток при одновременном их способствовании к выделению в кровь кальция. Данное течение свойственно опухолям, образующимся в частности в области легкого, молочной и предстательной желез. Поражающая костный мозг злокачественная опухоль также может способствовать разрушению кости наряду с гиперкальциемией.
В процессе развития иного типа злокачественных опухолей повышение концентрации в крови кальция на данный момент объяснениям не поддается по причине неполной изученности подобного течения патологии.
Примечательно, что гиперкальциемия также может являться спутником многих заболеваний, при которых происходит разрушение костей либо потеря кальция. В качестве одного из подобных примеров можно выделить . Развитию гиперкальциемии может способствовать и нарушение подвижности, что в частности актуально при параличах или длительности пребывания в постельном режиме. Эти состояния также приводят к потерям кальция костной тканью при последующем его переходе в кровь.
Диагностика болезни Гиперкальциемия
Первым делом при каждом неясном случае гиперкальциемии для подтверждения или исключения диагноза pHPT проводится измерение PTH. Наряду с определением iPTH с недавнего времени появились новые методы измерения с помощью специфических аминотерминальных антител. (Biointact-PTH, whole PTH). Применение PTH-Fragment-Assays obsolet.
Другие состояния, подтверждающие диагноз pHPT, — это гипофосфатемия, высоконормальный или повышенный уровень 1,25(OH)2D3 (при нормально уровне 25(OH)D3), по-вышенная щелочная фосфатаза костей, пониженное до низконормального ренальное выделение кальция (как результат усиленного ренального PTH действия и повышенной почечной «calcium-Loads») и высокое выделение фосфатов почками (однако, в значительной степени зависимой от диеты). Диагностика локализации увеличенных эпителиальных телец может перед первой паратиреоидектомией ограничиваться ультрасонографией шеи, которая в двух третях случаев определяет указующее состояние.
FHH (гетерозиготно инактиврующая мутация Calcium-sensing-Rezeptors) встречается с частотой 1 : 15 000-20 000. На основании лаборотарно химических результатов ее нельзя с уверенностью отличить от pHPT. Типичными для FHH состояниями скорее являются небольшая гиперкальциемия и выраженная гипокальциуия; специфичность однако ограничена. В постановке диагноза помощь может оказать скрининг членом семьи на гиперкальцемию и гипокальциурию. Диагноз с уверенностью можно поставить только в настоящий момент при научной постановке вопроса при применении секвенцирования Calcium-Sensing-Rezeptor-Gens. Отличие от pHPT поэтому имеет большое значение, так как FHH, как правило, может рассматриваться, как не требующая терапии аномалия, и в отношении пораженных пациентов не проводятся ненужные опера-ции на паращитовидной железе.
Исходят из того, что около 70-80% тумор-ассоциированных гиперкальциемий опосредуются гуморально. В основе большинства таких форм гиперкальциемий лежит секреция PTHrP из опухолевой ткани (часто плоскоклеточные карциномы, такие как карцинома почек, карцинома бронхов и другие). В диагностике неясных гиперкальциемий одним из последующих этаплв является также измерение PTHrP.
Гематологические малиномы (плазмацитома, лимфома), как правило, не вырабатывают PTHrP. При непонятной гиперкальциемии с помощью соответствующих диагностических мероприятий (иммуноэлектрофорез, как обязательное исследование при всякой гиперкальциемии, пункция костного мозга, радиологическое обследование скелета) должна быть исключены плазмоцитома. Плазмоцитомы и лимфомы сецернируют цитокины (интерлейкин-1, тумор-некротизирующий фактор a), которые чрез активацию остеокластов приводят к гиперкальциемии. Систематическое выявление этих цитокинов не имеет никакого клинического значения.
Если имеется подозрение на опухоль, то должна быть проведена программа поиска с тщательным клиническим обследованием (например, лимфома, подозреваемые изменения кожи, опухоль груди, увеличение простаты), серологических маркеров опухоли, Haemoccult, снимок грудной клетки (объемный процесс), сонография живота (метастазы печени, опухоли почек) и радиологические исследования скелета (сцинциография, рентгеновские целенаправленные снимки, выявление костных метастазов, остеолизов, DD к pHPT, Morbus Paget).
Для диагностического выяснения непонятной гиперкальциемии проводится измерение 1,25 (OH)2D3. В редких случаях гиперкальциемия может быть вызвана повышенным уровнем 1,25 (OH)2D3. Это чаще всего указывает на гранулематозные заболевания (чаще всего саркоидоз, реже туберкулез и другие заболевания, см. табл. 2). Очень редко эктопично лимфомы сецернируют 1,25 (OH)2D3.
Факторы, провоцирующие развитие синдрома
Патологии, способствующие появлению синдрома, содействуют истощению костной ткани (резорбции). Причинами гиперкальциемии считаются:
- онкологические заболевания различных органов;
- избыток в организме витамина D;
- продолжительная неподвижность;
- недостаточность надпочечников;
- заболевания паращитовидных желез (первичный гиперпаратиреоз);
- бесконтрольный приём определённых лекарственных препаратов и пр.
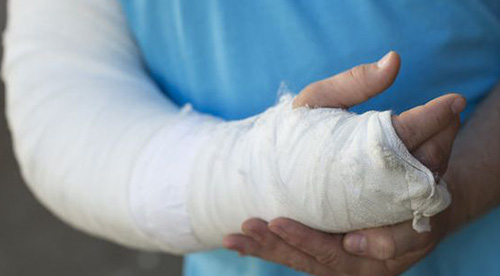
Множественные переломы могут вызвать данное состояние в связи с поступлением в кровь кальция из сломанных костей
Самой распространённой причиной гиперкальциемии называют доминирование резорбции костей над их образованием, что приводит к развитию вторичного остеопороза (патологической хрупкости скелета с повышенным риском переломов).