Что такое некротический фасциит, симптомы и лечение патологии
Содержание:
- Лечение
- Основные методы диагностики
- Диагностика
- Грибы и гибоподобные организмы – возбудители некроза
- Некротический фасциит. Лечение
- Некротизирующий фасциит
- Некротический фасциит. Патофизиология
- Причины некротического фасциита
- Некротизирующий фасциит
- Общие сведения
- Некротический фасциит: описание и клиническая картина заболевания, причины и признаки болезни, фото и способы лечения
Лечение
При назначении терапевтических мер при диагностированном отмирании тканей учитывается ряд важных моментов, таких, как форма и вид заболевания, стадии некроза и наличие сопутствующих болезней. Общее лечение некроза кожи мягких тканей предполагает прием фармакологических препаратов для поддержания истощенного болезнью организма и укрепление иммунитета. С этой целью назначаются следующие виды препаратов:
- антибактериальные средства;
- сорбенты;
- ферментные препараты;
- диуретики;
- витаминные комплексы;
- сосудоукрепляющие средства.
Специфическое лечение поверхностных некротических повреждений зависит от формы патологии:
|
Цель терапии | Способы лечения | ||||
|
|
|
||||
| Мокрый |
|
|
При локализации некротических поражений во внутренних органах лечение заключается в применении широкого спектра мер по минимизации болевых симптомов и сохранению целостности жизненно важных органов. Комплекс лечебных мероприятий включает:
- медикаментозную терапию – прием нестероидных противовоспалительных средств, сосудорасширяющих препаратов, хондропротекторов, лекарств, способствующих восстановлению костной ткани (витамин Д, кальцитониты);
- гирудотерапию (лечение медицинскими пиявками);
- мануальную терапию (по показаниям);
- лечебные физические упражнения;
- физиотерапевтические процедуры (лазеротерапия, грязелечение, озокеритолечение);
- оперативные способы лечения.

Хирургическое вмешательство
Оперативное воздействие на пораженные поверхности применяется только при безрезультативности осуществляемого консервативного лечения. Решение о необходимости проведения операции должно быть принято незамедлительно при отсутствии на протяжении более 2 дней положительных результатов предпринятых мер. Промедление без веских причин может привести к опасным для жизни осложнениям. В зависимости от стадии и разновидности заболевания назначается проведение одной из следующих процедур:
|
Вид хирургического вмешательства |
Показания к проведению операции |
Суть процедуры |
Возможные осложнения |
|
Некротомия |
Ранние этапы развития заболевания, влажная гангрена с локализацией в области грудной клетки или конечностей |
Наносятся лампасные или клеточные разрезы омертвевших покровов и прилегающих тканей до начала кровоточивости. Целью манипуляций является снижение интоксикации организма путем выведения скопившейся жидкости |
Редко инфицирование в области разрезов |
|
Некрэтомия |
Влажный некроз, появление видимой разграничительной зоны, отделяющей жизнеспособную ткань от мертвой |
Удаление некрозированных участков в пределах пораженной зоны |
Инфицирование, расхождение наложенных швов |
|
Ампутация |
Прогрессирующий влажный некроз (гангрена), отсутствие положительных изменений после проведения консервативной терапии |
Усечение конечности, органа или мягких покровов путем резекции существенно выше визуально определяемой пораженной области |
Отмирание тканей на оставшейся после резекции части конечности, ангиотрофоневроз, фантомные боли |
|
Эндопротезирование |
Поражения костной ткани |
Комплекс сложных хирургических манипуляций по замещению пораженных суставов протезами, изготовленных из высокопрочных материалов |
Инфицирование, смещение установленного протеза |
|
Артродес |
Отмирание костных тканей |
Резекция костей с последующим их сочленением и сращиванием |
Снижение трудоспособности пациента, ограниченность подвижности |
Основные методы диагностики
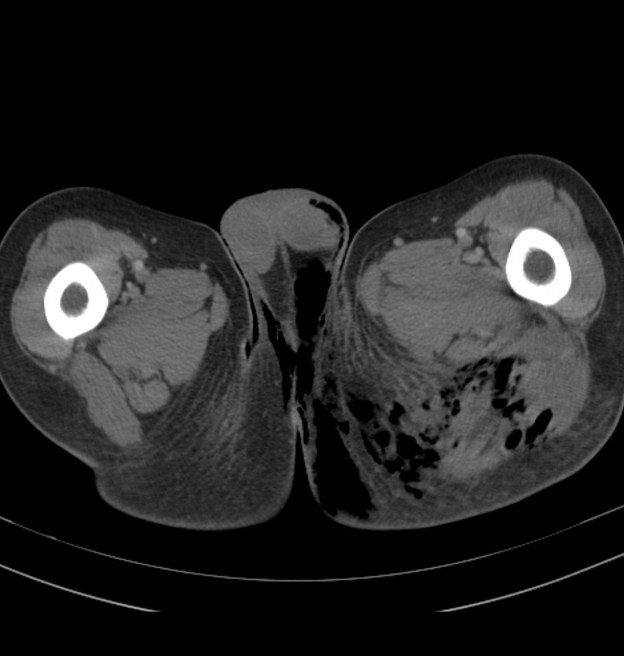
При наличии вышеописанных симптомов нужно сразу же обратиться к врачу. Диагностика в данном случае важна, но только вовремя предпринятое хирургическое вмешательство может гарантировать успешное лечение.
Безусловно, проводятся стандартные лабораторные тесты, хотя в данном случае результаты их не специфичны. Иногда пациентам назначают рентгенографию. На снимках можно увидеть симптомы подобного заболевания только в том случае, если в тканях присутствуют пузырьки воздуха. Более информативной является магнитно-резонансная томография: это исследование позволяет определить размеры очагов поражения. Также проводятся дополнительные тестирования, позволяющие выяснить природу и вид бактерии.
Некротический фасциит можно подтвердить уже во время хирургической процедуры: как правило, при рассечении тканей видно тусклые, отекшие фасции сероватого цвета с тонкими и длинными участками некроза, а также наличие гноя водянистой консистенции с крайне неприятным запахом.
Диагностика
Диффузный фасциит без труда поддается диагностике на более поздних стадиях. Самочувствие пациента вначале инфицирования обманчиво хорошее, сменяется быстрым ухудшением здоровья в течение нескольких суток.
Диагноз устанавливается уже после тщательного осмотра пациента.
Наблюдаются симптомы интоксикации организма, токсический шок, лихорадка, коматозное состояние. Поврежденные ткани могут незначительно покраснеть, если бактерии поразили глубокие слои кожи и фасций.

При наличии раны врач проникает вглубь и обнаруживает гнилостные некротические фасции.
Из раны исходит неприятный запах (выделение газов при гибели бактерий), выделяется гной. При отсутствии ран различимы симптомы гиперемии и тромбоза кровеносных сосудов.
Для подтверждения первичного диагноза врач проводит инструментальные и лабораторные исследования: хирургическую санацию, анализ мочи и крови, ПЦР.
Если диагноз подтвержден, в срочном порядке пациенту показано хирургическое лечение. Промедление опасно для жизни пациента.
Грибы и гибоподобные организмы – возбудители некроза
Грибы и грибоподобные организмы вызывают различные формы некрозов:
- пятнистости листьев и стеблей;
- некроз корня, стеблей;
- язвы на плодах, вегетативных и генеративных органах растения;
- ожоги вегетативных и генеративных органов растений.
Пятнистоcти листьев и стеблей могут быть вызваны, в частности, аскомицетами рода Mycosphaerella, несовершенными грибами родов Alternaria, Septoria, Venturia.
Некроз корневой шейки рапса и горчицы (фомоз рапса) вызывает аскомицет Leptosphaeria maculans (Desm.) Ces & de Not, анаморфная (конидиальная) стадия развития – Phoma lingam.
Характерные примеры образования язв на пораженных грибами органах растений:
Некротический фасциит. Лечение
После того, как некротический фасциит будет подтвержден, врачи и хирурги должны начать его лечение без промедления. Из-за сложности этой болезни, командный подход будет лучшим выбором. Гемодинамические параметры должны тщательно контролироваться и в случае необходимости, для поддержания гемодинамики, необходимо немедленно начать агрессивную реанимацию.
Поскольку некротический фасциит является очень серьезной проблемой, которая в большей компетенции относится к хирургам, пациент должен быть сразу перемещен в хирургическое отделении. Было бы еще очень хорошо, если бы пациент попал например в региональный ожоговый центр или в травмпункт, где хирурги, как правило, являются более опытными в выполнении обширных хирургических обработках ран и реконструктивных операциях. Такие региональные ожоговые центры идеально подходят для ухода за такими пациентами, потому что в них также часто имеются барокамеры.
Хирург должен проводить хирургическую санацию до тех пор, пока все некрозные ткани не будут удалены. Если конечность будет сильно повреждена некрозом, то хирург может принять решение о проведении ампутации. В любом случае, хирургия обеспечивает более высокую вероятность выживания.
Хирургические разрезы должны быть глубокими и они должны выходить за пределы участков некроза. Разрез необходимо делать до тех пор, пока из раны не пойдет кровь.
- Все некротические ткани должны быть удалены
- Рана должна постоянно обрабатываться и перевязываться
- Должен поддерживаться гемостаз, а сама рана должна быть открытой
- Хирургическая обработка и анализ текущей ситуации должны проводиться почти на ежедневной основе
После каждой санации некротических тканей, рекомендуется проводить ежедневные перевязки с применением антибиотиков. Сульфадиазин серебра остается самым популярным противомикробным кремом. Этот агент охватывает широкой спектр бактерий. Другие, возможные схемы включают в себя сочетание пенициллина G и аминогликозида (если позволяют почки), а также клиндамицин (для покрытия стрептококков, стафилококков, грамотрицательных палочек, анаэробов).
В качестве вспомогательной меры, врачи могут применить гипербарическую оксигенацию. Тем не менее, все вспомогательные меры не должны задерживать экстренное хирургическое вмешательство.
Некротизирующий фасциит
Некротизирующий фасциит — инфекционный
некроз поверхностной фасции тела. Ранее
болезнь была известна как эпифасциальная
гангрена, фагаденическая язва, её
отличает особая тяжесть течения и
высокая летальность. Заболевание
полиэтиологической природы, которое
вызывают различные микроорганизмы
(аэробные и анаэробные). Стрептококковый
фасциит вызывает β-гемолитический
стрептококк (S. pyogenes).
Фасциит вызывают
также бактероиды, другие виды стрептококка,
энтеробактерии, пептококки,
пептострептококки. Клостридиальный
некротизирующий фасциит следует
рассматривать отдельно, как одну из
форм газовой гангрены.
Инфицирование фасции происходит при
различных травматических повреждениях
кожи и глубжележащих тканей. Развитию
заболевания способствуют различные
истощающие заболевания: сахарный диабет,
туберкулёз, авитаминоз, наркомания и
др. Иногда некротизирующий фасциит
развивается как осложнение таких
заболеваний, как рожа, мастит, гидраденит.
В основе заболевания лежит прогрессирующий
некроз поверхностной (подкожной) фасции
с последующим развитием некроза кожи.
В основе изменений кожи лежит токсический
фактор, некроз кожи развивается как
следствие тромбоза сосудов, питающих
кожу. В патогенезе болезни не исключается
аллергический компонент, протекающий
по типу феномена Санарелли-Шварцмана.
Первичный некротический фасциит
сразу
начинается с поражения фасции, проявляется
болезненностью, припухлостью кожи на
изолированном пространстве. Кожа
гиперемирована, отёчна. При стрептококковом
фасциите быстро развиваются местные
проявления в виде тёмных пятен на коже
с образованием пузырей, наполненных
тёмным экссудатом, с формированием
участков поверхностного некроза кожи.
Некрозы могут сливаться, образуя обширный
некроз всей толщи кожи.
При нестрептококковых фасциитах местные
явления не столь резко выражены.
Заболевание развивается постепенно с
появлением образования деревянистой
плотности, уплотнения кожи, её отёчности.
Кожные покровы меняют цвет: появляются
эритематозные, бледные пятна на фоне
распространения уплотнения кожи. При
наличии раны определяют грязно-серого
цвета фасцию, мутный экссудат, иногда
экссудат коричневого цвета, при
инструментальном исследовании подкожная
клетчатка легко отслаивается от фасции.
Заболевание проявляется общими признаками
интоксикации: высокая лихорадка, иногда
гектического типа, тахикардия, слабость.
В крови лейкоцитоз.
В случаях вторичного некротического
фасциита,
когда он развивается на
фоне запущенных гнойных заболеваний
кожи, клиническая картина его наслаивается
на признаки основного заболевания,
сопровождается ухудшением состояния
больного и развитием местных некротических
проявлений на месте локализации
первичного гнойного очага.
Дифференцировать неспецифический
некротизирующий фасциит следует от
клостридиального фасциита (газовой
гангрены), осложняющего течение ран
(см. Раны). Газообразование в подкожной
клетчатке является дифференциальным
признаком, грязно-серое отделяемое,
мутный экссудат содержат капельки газа.
Бактериоскопия позволяет верифицировать
возбудитель.
Некротический фасциит. Патофизиология
Некротический фасциит характеризуется развитием некроза в подкожной клетчатке и в фасциях. Это когда-то считалось редким клиническим состоянием. В 1990-е годы, средства массовой информации популяризировали идею, что это состояние вызывается «плотоядными бактериями». Хотя патогенез некротического фасциита остается открытым для спекуляций, быстрое и разрушительное клиническое течение некротического фасциита, как полагают, связано с многобактериальным симбиозом.
Исторически сложилось так, что группа бета-гемолитических стрептококков была определена в качестве одной из основных причин этой инфекции. Эта мономикробная инфекция, как правило, связана с основной причиной, такой как диабет, атеросклеротические сосудистые заболевания, или венозная недостаточность с отеком.
А уже за последние 2 десятилетия, исследователи обнаружили, что некротический фасциит, как правило, является полимикробным а не мономикробным состоянием. Анаэробные бактерии присутствуют в большинстве некротических мягких тканях и обычно в сочетании с аэробными грам-отрицательными микроорганизмами. Анаэробные организмы размножаются в среде локальной гипоксии тканей у пациентов с травмой, недавней операцией или медицинским расстройством.
Эти аэробные организмы растут в тканях, потому что функции полиморфноядерных нейтрофилов будут снижаться в условиях гипоксии раны. Этот рост будет дополнительно снижать потенциал окисления / восстановления, это будет только ускорять процесс болезни.
Диоксид углерода и вода являются конечными продуктами аэробного метаболизма. А водород, азот, сероводород, метан будут производиться из комбинации аэробных и анаэробных бактерий в мягких тканях. Эти газы, за исключением двуокиси углерода, накапливаются в тканях из-за своей пониженной растворимости в воде.
После этого, эти организмы начнут распространяться из подкожных тканей вдоль поверхностных и глубоких фасций. Эта глубокая инфекция вскоре приведет к окклюзии сосудов, ишемии, некрозу глубоких тканей. Поверхностные нервы будут повреждены, что будет проявляться в виде характерного локализованного онемения. И если лечение этой инфекции будет затягиваться, то сможет привести к развитию сепсиса.
Причины некротического фасциита
Болезнь вызывают патогенные бактерии, попавшие под кожу снаружи: из раны, пореза – или изнутри: вместе с кровотоком. В результате прямо под кожей развивается инфекционный процесс и происходит разрушение тканей. Поражаются чаще всего ноги, а также промежность и брюшная стенка, но инфекция может затрагивать и другие участки тела.
Возбудителями могут быть разные бактерии, но особенно опасен пиогенный стрептококк Streptococcus pyogenes
. Именно он вызывает самую тяжелую форму заболевания.
Болезнь протекает очень быстро. Сначала возникает ишемия – пораженный участок перестает снабжаться кровью. В этом месте ткани отмирают, и инфекция распространяется дальше, захватывая новые участки и разрушая ткани. Медики называют эту патологию «пожиратель плоти».
Конечно, для развития заболевания необходим ряд условий. Фактором риска является в первую очередь пониженный иммунитет, а в группу риска входят:
- страдающие заболеваниями периферических сосудов;
- сахарным диабетом;
- онкологическими заболеваниями;
- недавно перенесшие хирургическую операцию;
- прошедшие курс лечения кортикостероидами;
- наркоманы.
Но заболеть могут и здоровые люди, в этом случае некротический фасциит развивается как осложнение:
- после хирургического вмешательства, особенно на желудочно-кишечном тракте, мочевых путях;
- подкожных инъекций;
- ран и травм.
Очень редко заболевание возникает без видимых причин – у здоровых людей с нормальным иммунитетом, без травм с нарушением целостности кожи.
Некротизирующий фасциит
Некротизирующий фасциит — инфекционный
некроз поверхностной фасции тела. Ранее
болезнь была известна как эпифасциальная
гангрена, фагаденическая язва, её
отличает особая тяжесть течения и
высокая летальность. Заболевание
полиэтиологической природы, которое
вызывают различные микроорганизмы
(аэробные и анаэробные). Стрептококковый
фасциит вызывает β-гемолитический
стрептококк (S. pyogenes).
Фасциит вызывают
также бактероиды, другие виды стрептококка,
энтеробактерии, пептококки,
пептострептококки. Клостридиальный
некротизирующий фасциит следует
рассматривать отдельно, как одну из
форм газовой гангрены.
Инфицирование фасции происходит при
различных травматических повреждениях
кожи и глубжележащих тканей. Развитию
заболевания способствуют различные
истощающие заболевания: сахарный диабет,
туберкулёз, авитаминоз, наркомания и
др. Иногда некротизирующий фасциит
развивается как осложнение таких
заболеваний, как рожа, мастит, гидраденит.
В основе заболевания лежит прогрессирующий
некроз поверхностной (подкожной) фасции
с последующим развитием некроза кожи.
В основе изменений кожи лежит токсический
фактор, некроз кожи развивается как
следствие тромбоза сосудов, питающих
кожу. В патогенезе болезни не исключается
аллергический компонент, протекающий
по типу феномена Санарелли-Шварцмана.
Первичный некротический фасциит
сразу
начинается с поражения фасции, проявляется
болезненностью, припухлостью кожи на
изолированном пространстве. Кожа
гиперемирована, отёчна. При стрептококковом
фасциите быстро развиваются местные
проявления в виде тёмных пятен на коже
с образованием пузырей, наполненных
тёмным экссудатом, с формированием
участков поверхностного некроза кожи.
Некрозы могут сливаться, образуя обширный
некроз всей толщи кожи.
При нестрептококковых фасциитах местные
явления не столь резко выражены.
Заболевание развивается постепенно с
появлением образования деревянистой
плотности, уплотнения кожи, её отёчности.
Кожные покровы меняют цвет: появляются
эритематозные, бледные пятна на фоне
распространения уплотнения кожи. При
наличии раны определяют грязно-серого
цвета фасцию, мутный экссудат, иногда
экссудат коричневого цвета, при
инструментальном исследовании подкожная
клетчатка легко отслаивается от фасции.
Заболевание проявляется общими признаками
интоксикации: высокая лихорадка, иногда
гектического типа, тахикардия, слабость.
В крови лейкоцитоз.
В случаях вторичного некротического
фасциита,
когда он развивается на
фоне запущенных гнойных заболеваний
кожи, клиническая картина его наслаивается
на признаки основного заболевания,
сопровождается ухудшением состояния
больного и развитием местных некротических
проявлений на месте локализации
первичного гнойного очага.
Дифференцировать неспецифический
некротизирующий фасциит следует от
клостридиального фасциита (газовой
гангрены), осложняющего течение ран
(см. Раны). Газообразование в подкожной
клетчатке является дифференциальным
признаком, грязно-серое отделяемое,
мутный экссудат содержат капельки газа.
Бактериоскопия позволяет верифицировать
возбудитель.
Некротический фасциит — крайне опасная патология, которая связана с инфицированием мягких тканей и их дальнейшим быстро прогрессирующим некрозом. Стоит отметить, что данное заболевание в современной медицине регистрируется не так уж и часто
С другой стороны, крайне важно знать об основных причинах и симптомах болезни. Ведь чем раньше будет начато лечение, тем выше шансы на успешное выздоровление
Общие сведения
При некротическом фасциите происходит поражение подкожной клетчатки, фасции (оболочка из соединительной ткани, покрывает нервы, органы, сосуды и выполняет роль своеобразного футляра для мышц). Среди возбудителей болезни – анаэробные микроорганизмы, они развиваются под кожей и не требуют воздуха. Опасность некротического фасциита возрастает.
Частота некротического фасциита – 4 случая на 10 тыс. Смертность – 1/3 всех случаев. Без своевременного лечения прогноз болезни серьезный. Часто болезнь развивается как осложнение рожи, мастита, гидраденита. Не исключено, что указанные заболевания способны вызывать всевозможные аллергические реакции. При появлении подозрительных аллергических реакций требуется срочное обращение к врачу, их течение оказывается непредсказуемым.
Запущенная болезнь ног
Первый случай заболевания зафиксирован в 1871 г. в США, а первое описание заболевания, сделанное в 1892 г., принадлежит Уэлчу и Неталлу. Современное название заболевания предложено Нильсоном в 1952 г.
Болезнь встречается относительно редко — с 1883 г. медицинская литература зафиксировала около 500 случаев некротического фасциита, но в последнее время частота заболевания увеличилась. По статистике на сегодняшний день распространенность некротического фасциита составляет 0,4 случая на 100000 человек.
Летальный исход составляет 33% от числа заболевших.
Некротический фасциит: описание и клиническая картина заболевания, причины и признаки болезни, фото и способы лечения
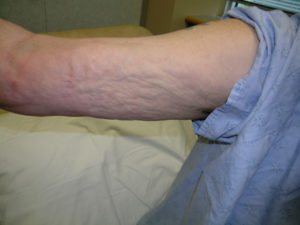
Некротический фасциит – быстро прогрессирующая воспалительная инфекция фасции, с вторичным некрозом подкожных тканей. Скорость распространения прямо пропорциональна толщине подкожного слоя. Некротический фасциит движется вдоль фасции.
Некротический фасциит также называют гемолитической стрептококковой гангреной, острой кожной гангреной, больничной гангреной, гнойным фасциитом и синергетическим некротическим целлюлитом.
Гангрена Фурнье является одной из форм некротического фасциита, которая локализуется в мошонке и в промежности.
Некротический фасциит может возникать как осложнение различных хирургических процедур и медицинских условий, в том числе сердечной катетеризации, склеротерапий вен и диагностической лапароскопии. Он также может быть идиопатическим, например как некротический фасциит мошонки и полового члена.
Причинные бактерии могут быть аэробными, анаэробными или смешанными. Сегодня признанно три наиболее важные формы некротического фасциита:
- Тип I, или полимикробный
- Тип II, или стрептококковый (группа А)
- Тип III, газовая гангрена или мионекроз
Некротический фасциит I типа называют еще соленым некротическим фасциитом, так как очень часто незначительным ранам кожи достаточно проконтактировать с загрязненной соленой водой, содержащий некоторые виды Vibrio, чтобы у человека развилась эта форма фасциита. Из-за присутствия газообразующих организмов, у многих лиц с этим типом фасциита может начать скапливаться подкожный воздух.
Очень часто, некротический фасциит можно зафиксировать у лиц с ослабленным иммунитетом, с сахарным диабетом, раком, алкоголизмом, сосудистой недостаточностью, ВИЧ-инфекцией, или с нейтропенией. С 1883 г. В медицинской литературе было описано более чем 500 случаев некротического фасциита.
Средний возраст пациентов с некротическим фасциитом составляет от 38 до 44 лет. Это заболевание редко встречается у детей. Детские случаи были зарегистрированы в странах с низким уровнем гигиены. Отношение мужчины к женщинам составляет 2-3:1.
Инфекции быстро прогрессируют и они требуют агрессивного лечения.