Устранение позвоночной грыжи лазеротерапией
Содержание:
- Вертебропластика позвонков
- Стоимость операции на позвоночнике в шейном отделе
- Виды операций по удалению грыжи шейного отдела позвоночника
- Подготовка к удалению грыжи лазером
- Послеоперационный период
- Клиники Москвы где грыжу удаляют лазером
- Зачем нужно сращивать позвонки
- Лазеротерапия
- Реабилитация и восстановление после операции
- Восстановление после вапоризации и реконструкции
- Недостатки
- Дискэктомия цены в Москве
- Противопоказания
- Реабилитационный период
Вертебропластика позвонков
Вертебропластика – это процедура укрепления поврежденного тела позвонка с помощью костного цемента (специальной пластмассы).
Показания для вертебропластики:
- травматические компрессионные переломы тел позвонков;
- компрессионные переломы тел позвонков вследствие остеопороза;
- гемангиомы тел позвонков;
- патологические переломы тел позвонков;
- метастатические поражения, опухоли тел позвонков.
В тело позвонка вводится металлическая игла, через которую под флюороскопическим контролем подается смесь из костного цемента, антибиотика и контрастирующего материала. Костный цемент полимеризуется. Нагреваясь до 70°С, он оказывает цитотоксическое действие на клетки опухоли и обеспечивает опорность тела пораженного позвонка. Застывая, цемент укрепляет позвонок.
Такой процедурой можно эффективно лечить не только последствия компрессионных переломов позвоночника, но и болевой синдром, вызванный метастазами в позвоночнике или гемангиомами тел позвонков.
Стоимость операции на позвоночнике в шейном отделе
При болях или дискомфорте в шее рекомендуется обследоваться у вертебролога. В компетенцию этого врача входят все патологии позвоночника. Он также может выявить опухоли, заболевания прилегающих к нему нервов, кровеносных сосудов, структур лимфатической системы.
Нередко доктор при обследовании шеи обнаруживает и причины вегетососудистой дистонии. Если выявленная патология пациенту угрожает смертью, инвалидностью или ухудшает качество жизни – врачи назначают операцию.
В спинальной хирургии есть открытые и малоинвазивные методы вмешательства. Каждый способ лечения отличается тактикой проведения и длительностью реабилитации.
Виды операции на позвоночнике в шейном отделе:
- При спинальном стенозе (сужении пространства спинномозгового канала): декомпрессионная ламинэктомия, возможное сочетание с микродискэктомией, спондилодезом.
- По удалению грыжи: дискэктомия, ламинэктомия, эндоскопическая операция, нуклеопластика.
- Реконструкционные операции: спондилодез, вертебропластика, протезирование, остеосинтез.
В ходе операции хирург через разрез над хребтом или с его боку делает резекцию: полностью или частично уменьшает деформированные участки позвонка, фасеточных сочленений и околосуставных связок, сухожилий.
После удаления утолщённых дуг, остистых отростков, костных пластин, шпор (остеофитов) и прочих нарушений расширяется просвет канала спинного мозга, пространство для нервных ганглий, артерий. По окончании манипуляции применяют другие техники, или сразу ушивают рану.
В общей сложности операция при стенозе в сочетании с другими техниками длится в пределах 6 часов. Если спинальное сужение продолжалось недолго, то прогнозируют 97% эффективности вмешательства. При длительном стенозе шанс на выздоровление снижается до 80%.
Дискэктомия
Есть 3 вида операции. При классической дискэктомии доступ к повреждённому позвонку осуществляют через разрез спереди или сзади хребта. В ходе операции частично или полностью удаляют межпозвоночный диск, могут прижигать нервные корешки. Если убрали всю хрящевую ткань, то хирург дальше осуществляет спондилодез.
Микродискэктомия – малоинвазивная операция, при которой диск удаляют через разрез длинной 3 см. За манипуляциями следят с помощью микроскопа. В ходе процедуры отводят в сторону ганглии и удаляют диск.
При эндоскопической дискэктомии делают эпидуральную или местную анестезию, и используется эндоскоп. Доступ к межпозвонковому пространству осуществляют через разрез длиной до 2 см или сквозь 2─3 прокола величиной меньше 1 см, после чего удаляют грыжу или полностью диск.
Нуклеопластика
Виды нуклеопластики:
- Радиочастотная абляция – центр диска разрушают электромагнитной волной.
- Вапоризация – ядро испаряют лазерным излучением световода.
- Коблация – выпячивание уменьшают воздействием холодноплазменного электрода.
- Гидропластика – центр диска разрушают струёй физраствора с последующим отсосом лишней жидкости и фрагментов ядра.
- Интервенционная дискотомия – ядро разрушают прибором с вращающимся элементом, затем вводят физраствор и делают пункцию, чтобы удалить остатки жидкости и хряща.
Длительность операции занимает 20─180 минут, в зависимости от объёма работы. Методы обладают одним недостатком – после хирургического лечения часто болезнь рецидивирует.
Вертебропластика
Малоинвазивную операцию проводят при переломах структур позвонка под регионарной анестезией. Вертебропластика занимает около часа. В ходе процедуры к повреждённому месту подводят иглу и обрабатывают разрушенную ткань «костным цементом». Медицинский раствор твердеет на протяжении 10─15 минут, после чего пациент может двигаться.
Во время операции внедряют в тело позвонка либо ставят вокруг него крепящее устройство, чтобы ускорить срастание смежных участков хребта. Фиксаторы берут биологические (из костной ткани) или искусственные (металл, полимер и так далее). Крепящее устройство и винты подбирают по размеру позвонка.
В зарубежных клиниках цены на операции нужно узнавать непосредственно у представителя медучреждения. В стоимость их лечения может входить не только лекарства, само вмешательство, реабилитационные процедуры, но и проживание, питание. Хорошие отзывы оставляют пациенты о ценовой политике и качестве услуг о клиниках Чехии.
Виды операций по удалению грыжи шейного отдела позвоночника
Передняя дискэктомия
Операцию выполняют на уровнях С3-С7 сегментов под общей анестезией. Хирург осуществляет маленький разрез, после чего удаляет пораженные места позвоночных дисков. Затем на их место устанавливает пластины, которые заменят элементы и ускорят восстановление костных тканей. У хирургии существует серьезный минус, который заключается в том, что создание неподвижности в ходе спондилодеза иногда увеличивает нагрузку на соседние диски.
Задняя дискэктомия
Суть хирургического вмешательства такая же, как и при передней операции. Разница лишь в том, что надрез кожного покрова делают на задней области шейного отдела позвоночного столба. Затем хирург удаляет костные наросты и межпозвоночный диск. Такой тип хирургии считают более сложным, поскольку в этой зоне позвоночника находится достаточное количество вен, кровеносных сосудов и нервных окончаний. Вследствие этого не исключен риск развития кровотечений и травмирования спинного мозга.
Эндоскопическая операция
Хирургическое вмешательство проводят под местной анестезией. Медик осуществляет маленький надрез в кожном покрове, в который вводит эндоскоп и удаляет поврежденные места позвоночных элементов. Основным плюсом такого вида операции считают малую травматичность. В основном из стационара пациента выписывают уже на следующие сутки после проведения хирургии. Кроме этого, реабилитационный период занимает значительно меньше времени, чем после удаления грыжи шейного отдела позвоночника другими методами. Риск послеоперационных последствий также сведен к минимуму.
Микродискэктомия
К этому методу хирургического вмешательства прибегают в тех ситуациях, когда грыжа защемляет нервные окончания. В процессе операции используется специальный микроскоп, который не вводят в ткани. В кожном покрове над пораженным диском медик делает маленький разрез, после чего удаляет часть связки и осуществляет резекцию позвонковой дуги. Нерв отодвигает в сторону, избавляется от элементов студенистого ядра, которые формируют грыжу. В некоторых ситуациях после операции используют лазерное облучение межпозвоночного диска, с помощью которого удается свести риск возникновения послеоперационных осложнений до минимума. После этих манипуляций хирург зашивает рану.
Лазерная коагуляция
Операция на шейном отделе позвоночника при помощи лазера проводится на начальной стадии развития грыжи. В первую очередь пациенту делают местный наркоз, после чего осуществляют разрез кожного покрова, длина которого составляет 2 сантиметра. Затем, используя эндоскоп, в надрез вводят иглу, на конце которой размещен лазерный диод. Благодаря лазеру межпозвоночную жидкость удается быстро испарить. С помощью этого понижается давление и устраняется защемление нервных корешков. Спустя несколько часов после проведения хирургии, пациент перестает жаловаться на болевой синдром. Однако у этого вида операции существует и серьезный минус в виде высокой вероятности развития рецидива.
Криооперация
Удаление межпозвоночной грыжи шейного отдела позвоночного столба при помощи этого метода осуществляется благодаря введению в пораженную область холодной плазмы через хирургическую иглу. Низкие температуры действуют на образование и разрушают его. Обычно хирургическое вмешательство осуществляют под местным наркозом, однако по желанию пациента может быть использована и общая анестезия. Доктора выделяют существенный недостаток этой процедуры, который заключается в высокой вероятности возникновения рецидива.
Подготовка к удалению грыжи лазером
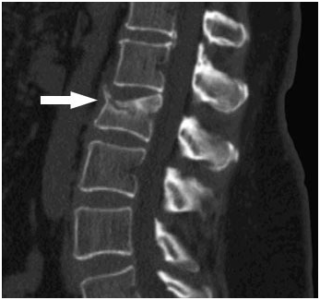
Чтобы определить местоположение и размер грыжи, проводится компьютерная томография
Удаление грыжи лазером назначается только после консультации нейрохирурга и всестороннего обследования. Для качественно проведенной процедуры нужны точные данные о размерах и месте расположения патологии. Обследование включает:
- консультации терапевта, анестезиолога;
- лабораторные исследования мочи и крови, в том числе и на сахар;
- электрокардиограмма;
- МРТ, КТ;
- рентгенография.
В ходе процедуры после местного обезболивания в позвоночный диск вводят иглу лазера под контролем рентгеноскопии или томографии. Эффект вапоризации заключается в испарении воды из ядра. Повышенная температура изменяет структуру пульпозного ядра, в результате чего способность накопления воды снижается. Следовательно, давление внутри не повышается. Очередность этапов:
- обезболивание;
- введение лазера через тонкий прокол на поверхности кожи и тела хряща;
- воздействие на грыжу.
Итогом лечения становится уменьшение грыжи, улучшение клинической картины в целом. На фоне восстановления тканей диска происходит также регенерация хрящей. Весь процесс занимает до 6 месяцев.
Прежде всего, стоимость одного койко-дня в странах с высоким уровнем развития медицины довольно высокая, и поэтому все анализы и исследования пациент выполняет амбулаторно. К ним относится выполнение компьютерной и магнитно-резонансной томографии с нужным разрешением, ЭКГ, общий анализ крови и мочи, исследование глюкозы крови, необходимые анализы на ВИЧ и сифилис.
Если нужно, то при наличии сопутствующих хронических заболеваний может потребоваться и разрешение соответствующих специалистов. Затем терапевт, выдает заключение о возможности проведения вмешательства на межпозвонковых дисках (в плане отсутствия противопоказаний).
Затем пациент переодевается в стерильное белье и доставляется в операционный зал. Примерно через час, после окончания лазерного вмешательства он транспортируется в палату наблюдения, где и находится в течение 24 часов. Вставать и ходить можно уже в конце первого дня, то есть в день операции. Как правило, на следующий день пациент выписывается домой.
Независимо от выбранной методики лазеротерапии, пациенту потребуется пройти стандартное обследование:
- Исследование крови и мочи;
- Компьютерная или магнитно-резонансная томография;
- ЭКГ;
- Консультирование у нейрохирурга, анестезиолога, а также терапевта;
- Прочие исследования, рекомендованные лечащим врачом.
Качеством и актуальностью диагностических исследований определяется успех проводимого воздействия. Методы функциональной и лабораторной диагностики обеспечивают выявление степени деструктивных поражений, которые развились в тех или иных отделах позвоночника.
Послеоперационный период
Реабилитация в среднем длится 60─180 дней, но при сложных операциях срок могут продолжить до года. В этот период пациент выполняет ЛФК, проходит процедуры физиотерапии.
Реабилитационные методы:
- Лекарственная поддержка. Для ускорения регенерации костной и хрящевой ткани пациенту назначают приём витаминов, хондропротекторов.
- Ношение ортопедического воротника.
- Физиопроцедуры. На втором этапе больному назначают электрофорез, терапию лазером, лечебными грязями и ультразвуком, чтобы снизить боль, снять воспаление, ускорить регенерацию тканей.
- Физическая нагрузка. Массаж и ЛФК делают только врачи реабилитационного центра со 2 дня после операции. Начинают с минимальных нагрузок в положении лёжа, контролируя состояние пациента и степень болевого синдрома. По мере восстановления тканей задачи усложняются, и прооперированный человек сам делает гимнастику тела. Для шеи выполняют только рекомендованные врачом упражнения.
Операция спондилодеза достаточно сложная и длится несколько часов (от 2-х до 8-ми).
После операции пациент на 1-2 суток помещается в отделение интенсивной терапии. Постельный режим назначается индивидуально от 1 до 7 дней.
Назначаются:
- Антибиотики широкого спектра действия,
- Ненаркотические обезболивающие препараты,
- Эластичное бинтование конечностей,
- Контроль за показателями пульса, давления, функции дыхания, диуреза, работы кишечника;
- Дыхательная гимнастика,
- Ультразвуковые ингаляции.
Клиники Москвы где грыжу удаляют лазером
Современные малоинвазивные способы нуклеопластики и вапоризации распространены в крупных городах, и, конечно, прежде всего, в Москве. Рассмотрим основные лечебно-профилактические учреждения столицы, которые предоставляют услуги лазерной нуклеопластики протрузий и лазерной вапоризации грыж.
МГМУ им. Сеченова
МГМУ им. Сеченова
В отделение нейрохирургии клиники нервных болезней первого МГМУ имени Сеченова проводится лазерная вапоризация грыж дисков поясничого отдела с помощью современных малоинвазивных технологий, а также проводятся другие оперативные вмешательства на всех уровнях: шейном, грудном, и пояснично-крестцового отдела. Лазерная перкутанная, или чрескожная лазерная нуклеопластика проводится у пациентов, которые имеют протрузии небольших размеров. Способ малотравматичен, а период восстановления — довольно короткий. Никаких разрезов не проводится, нужен только лишь укол.
С помощью иглы лазерный волоконный светодиод подводится непосредственно к диску и подается мощное лазерное излучение. Из другой половины иглы наружу под давлением выходит пар, в который превращаются центральные области пораженного диска. В результате давление уменьшается, и состояние больного нормализуется
Немаловажно, что операция длится всего лишь 15 минут, и при неосложненных случаях пребывание в хирургической клинике составит всего лишь 3 дня
НМХЦ Пирогова
НМХЦ Пирогова
В отделении нейрохирургии НХМЦ Пирогова также оперируются различные протрузии методом лазерной нуклеопластики. Заведует отделением нейрохирургии Зуев Андрей Александрович, врач высшей категории, доцент, кандидат медицинских наук. Кроме лазерных методик, в отделении нейрохирургии используются видеоэндоскопические способы вмешательств, а также стандартная микродискэктомия. Выполняются и другие реконструктивные и пластические операции на позвоночнике, в том числе протезирование дисков и лечение стеноза центрального канала.
А. А. Зуев
ЦИТО им. Н.Н.Приорова
ЦИТО им. Н.Н.Приорова
В центральном институте травматологии и ортопедии имени Приорова есть нейрохирургический центр, а также центр боли. В них наблюдаются и успешно лечатся пациенты с острыми и хроническими болевыми синдромами, в том числе при осложнениях остеохондроза позвоночника, с позвоночными протрузиями и грыжами. В центре проводятся оперативные вмешательства, а также лазерная нуклеопластика под контролем компьютерной томографии, в том числе с возможной чрескожной декомпрессией межпозвонковых дисков по технологии компании Stryker.
ГКБ им. Боткина
ГКБ им. Боткина
В нейрохирургическои отделении Боткинской больницы (отделение № 49) имеется богатый опыт неотложную помощь пациентам с экстренной патологией. Выполняются различные варианты оперативного лечения различных протрузий и грыж, в том числе с помощью лазерных технологий.
Зачем нужно сращивать позвонки
Наш позвоночник выполняет несколько функций: опорную, двигательную, защитную для спинного мозга. Он состоит из позвонков, последовательно соединенных друг с другом.
Соединения между позвонками – это эластичные межпозвонковые диски, а также фасеточные суставы суставных отростков. Эти соединения относятся к малоподвижным соединениям, то есть наш позвоночник в идеале может гнуться во все стороны, скручиваться вокруг своей оси, но при этом все позвонки должны занимать свое положение и не отклоняться от физиологического изгиба.
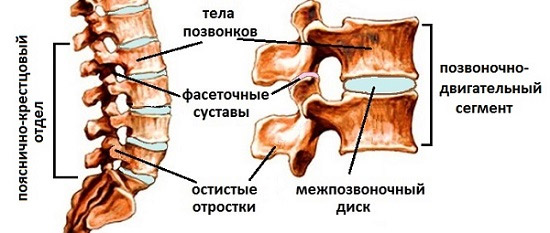
строение позвоночника
https://www.youtube.com/watch{q}v=IKavgNH7m2E
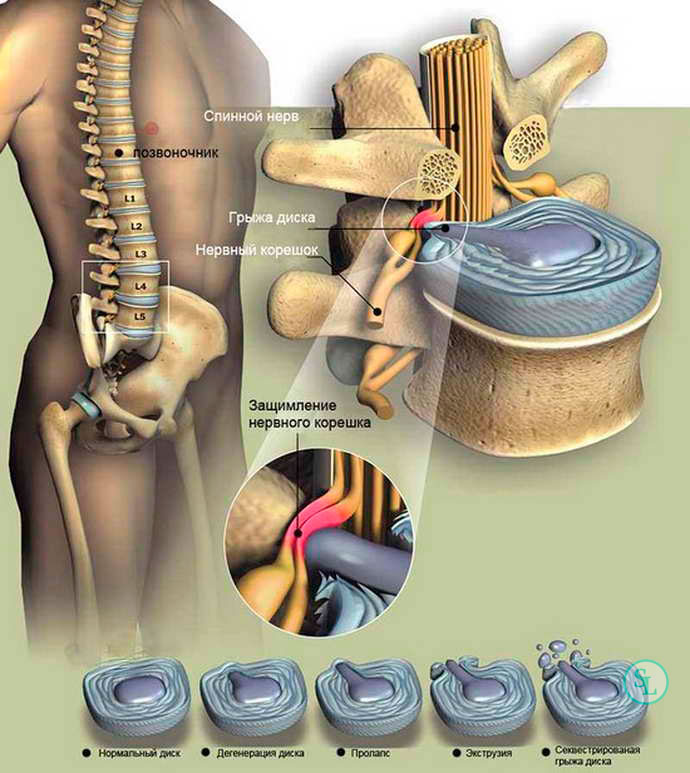
Однако существует множество ситуаций, когда эта малоподвижность нарушается, позвонки выходят из своего нормального физиологического положения, сдвигаются относительно друг друга. Такие ситуации опасны сдавлением нервных корешков и спинного мозга.
Это происходит:
- При переломах позвонков и их отростков.
- При поражении позвонков опухолями.
- При искривлении позвоночника – сколиозе.
- При дегенеративно-дистрофических изменениях в межпозвонковых дисках.
- При спондилолистезе (врожденное или приобретенное по разным причинам соскальзывание позвонка).
- При слабости связочного аппарата.
В таких ситуациях эту подвижность между позвонками устраняют хирургическим путем. Подвижность между позвонками при этом теряется, но предотвращаются гораздо более серьезные проблемы. К тому же, если спондилодез проводится только в одном сегменте, неподвижность его практически не будет ощущаться.
Лазеротерапия
- Улучшение кровообращения;
- Обезболивание;
- Рассасывание отека;
- Устранение воспаления;
- Стимуляция процессов репарации и регенерации тканей;
- Стимуляция иммунитета;
- Антиаллергенное действие.
Для лечения грыжи межпозвонковых дисков применяют красное и инфракрасное излучение лазера в импульсном или постоянном режиме. Для каждого конкретного пациента подбирают максимально эффективную методику.
Лечение может проводиться непосредственно над очагом поражения, в сегментарных зонах, в области болевого синдрома и на проекцию сосудисто-нервных пучков и надпочечников (для стимуляции продукции глюкокортикоидов, которые обладают противоотечным и противовоспалительным действием), а также на акупунктурные точки.
В зависимости от площади лечения пучок света может быть сфокусированным или расфокусированным, методика процедуры бывает стабильная и лабильная. По отдаленности излучателя от кожи процедуру проводят с зазором, контактно или с компрессией.
Время процедуры
Воздействие на одну акупунктурную точку должно длиться не более 60 сек, максимальное время на один сеанс составляет 5 – 10 мин.
Время воздействия на одно поле зависит от отдела позвоночника: в шейном – 1 мин, в грудном – 2 мин, в поясничном – не более 4-х мин. Суммарное время лечения не может превышать 30 минут за один сеанс.
Курсовое воздействие включает в себя 10 – 15 процедур, проводимых через день.
Основными показаниями к проведению процедуры считаются:
- Болевые ощущения в спине;
- Корешковый синдром при диагностировании грыжевого выпячивания диаметром до 5 – 7 мм;
- Отсутствие положительной динамики после консервативной терапии.
https://www.youtube.com/watch?v=fcBgnjS2xNM
Чаще всего к лазеротерапии прибегают с целью лечении грыж межпозвоночных дисков у работоспособных, ведущих активный образ жизни пациентов в возрасте 45 – 50 лет. Метод позволяет незначительно выбиться из рабочего графика, но, при явных дегенеративных поражениях диска.он применим не всегда.
Реабилитация и восстановление после операции
Оперативное вмешательство на шее – это средство устранить главный повреждающий фактор (грыжу, остеофиты, опухоль и пр.). Полностью привести в порядок все двигательно-опорные возможности, функции ЦНС и отдельных органов, что пострадали во время болезни, а также ускорить регенерацию тканей после операционной травмы, поможет вам уже сугубо комплексная реабилитационная терапия. Очередная роль правильно организованного восстановительного процесса после манипуляций на шейном отделе – предупредить развитие всех возможных осложнений (мышечной атрофии, рубцов и спаек, инфекций и пр.), в том числе рецидивов основной болезни и появление новых дегенераций на других уровнях.
В среднем на полное восстановление уходит от 2 до 3 месяцев после произведенного сеанса хирургии. Длительность периода реабилитации зависит от тяжести клинического случая, примененного вида и масштабов вмешательства, индивидуальных особенностей организма больного, наличия/отсутствия осложнений. Поэтому в особых ситуациях реабилитацию требуется продлить и до полугода. После любой процедуры показана на определенный срок иммобилизация шеи, как правило, она заключается в ношении специального ортопедического воротника. В основной период реабилитации противопоказано делать резкие движения, прыгать и бегать, нельзя допускать вращений головой, интенсивных наклонов и поворотов шеи, махов и рывков руками и ногами, поднятие тяжестей выше 3 кг. В раннюю послеоперационную фазу всегда прописываются по показаниям противотромбозные и антибактериальные препараты, противоотечные и обезболивающие средства, определенные физиотерапевтические процедуры. С первых дней назначается щадящий комплекс ЛФК, который по мере восстановления дополняется более сложными и активными элементами физических нагрузок. Планированием физической реабилитации (подбором сеансов физиотерапии, лечебной физкультуры и пр.) должен заниматься исключительно специалист! На поздних этапах показаны занятия в воде (аквагимнастика, плавание) и массаж, по завершении реабилитации рекомендуется продолжить восстановление в течение 14-30 суток в санатории.
Восстановление после вапоризации и реконструкции
После проведения лазерной терапии пациента оставляют на сутки в медицинском учреждении. Персонал больницы должен понаблюдать за пострадавшим. Если наблюдается ухудшение состояния, пребывание в больнице продлевается на неопределенный срок, точнее до тех пор, пока лечащий доктор не посчитает нужным выписать пациента. Пациенту прописывают противовоспалительные медикаменты, например, «Диклофенак», «Мовалис». Для ускорения регенерации тканей и полного восстановления рекомендуется:
- носить специальный корсет;
- исключить физические нагрузки;
- предоставить справку на работу и потребовать перевести на легкий труд;
- выполнять специальные упражнения, гимнастика проводится с физиотерапевтом, инструктором либо тренером в тренажерном зале.
Гимнастика поможет укрепить мышечный корсет. Разрешается посещать бассейн, заниматься йогой. Лазерное лечение будет эффективно, если придерживаться всех рекомендаций лечащего доктора. Через неделю после операции пациент лучше себя почувствует, организм начнет восстанавливаться. Регенерация тканей межпозвоночного диска занимает от 3 месяцев до полугода. За это время следует изменить питание, снизить калорийность продуктов, сбросить лишний вес, чтобы избежать рецидива.
По сравнению с операцией лазерное лечение стоит дешевле. Стоимость терапии зависит от репутации и рейтинга клиники, врача, который проводит оперативное вмешательство. Средняя цена составляет 14–80 тысяч, некоторые клиники лечат еще дороже. Главное, помнить, что эффективность лечения зависит не только от проведенной операции, но и от самого пациента, особенно от того насколько правильно прооперированный человек соблюдает инструкции, предоставленные врачом.
Недостатки
Во время операции возможен термический ожог окружающих тканей с последующим воспалением
К очевидным недостаткам многие пациенты и специалисты относят:
- высокую стоимость лечения, если сравнивать с обычным оперативным вмешательством;
- появления рецидивов в тяжелых случаях и при несоблюдении рекомендаций лечащего врача, при которых необходимо повторное вмешательство;
- небольшой объем научных данных об этом методе лечения грыжи, поскольку он применяется не так давно;
- вероятность термического ожога при испарении диска, что вызывает подъем температуры окружающих тканей;
- процедура эффективна на начальных стадиях заболевания при своевременном обращении к врачу;
- недоступна для людей старше 50 лет, поскольку природные механизмы оздоровления бездействуют.
Преимуществами лечения грыжи лазером пациенты считают отсутствие общего наркоза и небольшой риск осложнений (всего 0,1 %). Кроме этого, операция занимает минимальное количество времени, не более 45 минут. Плюсом лазерной методики считается отсутствие шрамов, рубцов после операции.
При проведении процедуры риск повредить нервные окончания и другие близлежащие ткани минимален. Находясь на операционном столе под местным наркозом, пациент может сообщить врачу о неприятных ощущениях. Это позволит оперирующему врачу своевременно отреагировать.
Прежде всего, отсутствует большой объём научных данных, который позволяет уверенно говорить об отдаленном периоде, поскольку методика применяется сравнительно недавно. Никто не знает, как повлияет лазерное лечение на структуру диска у пациента через 30, 40, и более лет. Также:
- этот вид лечения не является радикальным. Так, если говорить о протезировании диска, который с большим успехом проводят в странах Западной Европы, например в Чехии, Германии, то можно считать, что человек получает практически новый диск и возврат к свободе движений. После лазерных манипуляций у него остаётся старый диск, и зачастую с измененной структурой;
Дискэктомия цены в Москве
В «SL Клиника» Вас ждут высокопрофессиональные спинальные хирурги с большим практическим опытом и искренним желанием помочь каждому пациенту вернуться к полноценной жизни, не омраченной болями и скованностью движений. У нас установлено современное оборудование последних поколений, позволяющее с ювелирной точностью проводить самые сложные операции и тем самым обеспечивать их высокую эффективность и низкий риск развития нежелательных последствий. Во время очной консультации врач расскажет про схему операции и стоимость которая зависят от ряда факторов.
Попадая на консультацию к спинальному хирургу в «SL Клиника», вы не столкнетесь с грубостью или невнимательностью. Напротив, наши специалисты досконально изучат вашу историю болезни, ознакомятся с имеющимися результатами обследований или порекомендуют пройти дополнительные исследования. На основании полученных данных подбирается методика удаления патологически измененного межпозвоночного диска.

Мы не будем рекомендовать вам дорогостоящие операции, если будем понимать, что они не принесут желаемого результата, но и не будем настаивать на дискэктомии, если существует высокая вероятность устранения дискомфорта другими, более щадящими методами
Мы индивидуально подходим к каждому случаю, принимаем во внимание как показания и противопоказания к каждому виду хирургического вмешательства, так и пожелания клиента. Поэтому наши пациенты всегда покидают стены клиники уверенным шагом и с довольной улыбкой на лице
Противопоказания
Открытая операция не проводится пациентам, у которых обнаруживаются:
- нарушение свертываемости крови;
- сердечная недостаточность и другие тяжелые заболевания сердечно-сосудистой системы в стадии декомпенсации;
- декомпенсированный сахарный диабет;
- острое или обострение хронического инфекционного заболевания;
- серьезный воспалительный процесс;
- заболевания органов дыхания;
- гнойнички, экзематозные изменения кожи в области проекции пораженного диска;
- онкологические заболевания в стадии декомпенсации.
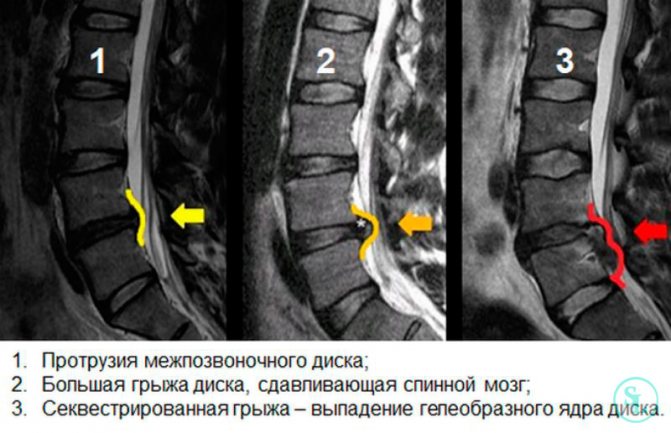
Также она не показана беременным женщинам. В ряде случаев противопоказания носят временный характер. В таких случаях дискэктомия грыжи переносится и выполняется после нормализации общего состояния. Хотя беременность можно отнести к числу относительных противопоказаний. При серьезном риске для здоровья хирургическое вмешательство все же проводиться будущим матерям, но требует особенно щепетильного подбора анестезиологического пособия.
Реабилитационный период
Длительность и особенности протекания восстановительного периода напрямую зависят от:
- характера проведенного хирургического вмешательства;
- вида доступа;
- размеров грыжевого выпячивания;
- общего состояния здоровья больного;
- готовности пациента следовать всем полученным рекомендациям.
Есть перечень общих положений, которые следует соблюдать всем пациентам. В первые 7–14 дней после процедуры необходим прием антибиотиков и препаратов группы НПВС. Обязательно назначаются физиопроцедуры и сеансы ЛФК, проводимые под руководством опытных реабилитологов.
Начинать принимать пищу и воду небольшими порциями можно только с разрешения врача. Обычно это допускается через пару часов после завершения процедуры. Что же касается образа жизни, рекомендовано:
- снизить избыточный вес
- не поднимать тяжелые предметы;
- дискэктомия поясничного отдела соблюдения ортопедического режима;
- приступать к выполнению нетяжелой домашней работы можно можно через 2 недели после операции;
- сроки возвращения на рабочее место в каждом случае обсуждается индивидуально;
- отказаться от курения, так как регулярное поступление никотина в организм замедляет восстановление тканей;
- отказаться от принятия ванны, посещения бассейна, сауны и бани до окончания заживления раны;
- душ можно принимать только через несколько 7 дней после операции.
Одно из главных правил реабилитации – постепенное увеличение нагрузки на позвоночник. Результаты процедуры оценивают через 2 недели после операции.
После того, как была выполнена дискэктомия поясничного отдела позвоночника, обязательно назначается ношение корсета. Если же операция затронула шейный отдел, требуется приобретение специального воротника.
Тонкости восстановления после открытой дискэктомии
Поскольку классическую дискэктомию нельзя назвать щадящей операцией, она требует не продолжительной реабилитации. В течение суток пациент должен находиться в лежачем положении на спине. В этот период сохраняются боли, являющиеся результатом перенесенного вмешательства, но они быстро купируются анальгетиками. Переворачиваться и лежать на животе и спине можно.
Пока больной находится в стационаре, с ним продуктивно работают специалисты по ЛФК. Изначально лечебная физкультура заключается в проведении дыхательных упражнений и неспецифических упражнений на суставы рук, ног и т. д.
При отсутствии осложнений выписка из стационара возможна через неделю. Но только через 3 недели он может начинать проходить первые полноценные сеансы ЛФК. Послеоперационные швы снимаются через 8-14 дней недели.
В первую неделю стоит подниматься с постели, не нагружая спину. Для этого нужно лечь на бок и, помогая себе руками, встать без резких движений. Стоять и сидеть можно без ограничений по времени.
Каждое утро, еще оставаясь в постели, нужно выполнять простые упражнения, рекомендованные специалистами. По мере восстановления стоит все больше ходить. Если на ранних этапах восстановительного периода рекомендовано проходить ежедневно не более километра, то с течением времени ограничения отпадают. Сигналом о том, что следует прерваться в любых упражнениях, является появление боли.
С разрешения врача допускается умеренная физическая нагрузка, но подъем тяжестей категорически запрещен. Предельный вес, который может удерживать пациент, составляет 3–4 кг.
рекомендовано ношение полужесткого корсета, задача которого поддерживать позвоночник в правильном положении и снижать приходящуюся на него нагрузку.
Реабилитация после микрохирургической и эндоскопической операции
После микрохирургической операции больной восстанавливается быстрее. Поэтому вставать и начинать двигаться ему разрешается практически сразу же после окончания действия наркоза. Под контролем специалистов по лечебной физкультуре он уже на первой неделе реабилитации должен начинать выполнять простые упражнения, постепенно повышая нагрузку на позвоночник. Но, как и при открытом хирургическом вмешательстве, подъем предметов тяжелее 5 кг придется отложить как минимум на месяц. Также в течение 30 дней запрещено совершать любые резкие движения, водить автомобиль можно через 14 дней после операции.
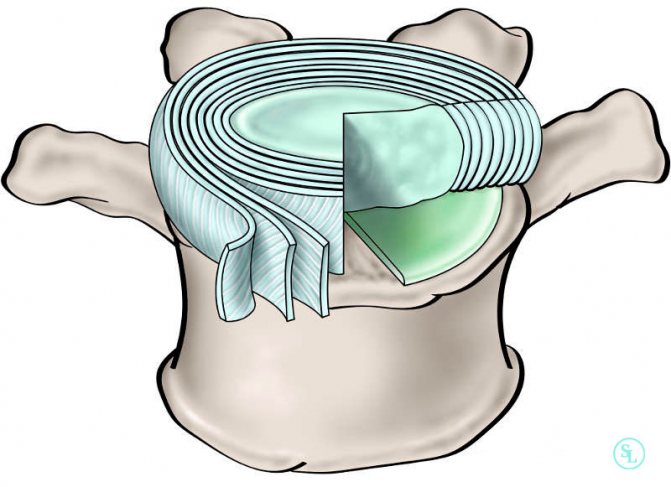
Наиболее легко протекает реабилитация после эндоскопической дискэктомии. Пациенты вынуждены ограничить физические нагрузки и избегать резких движений только в течение трех недель. Также показано ношение корсета или шейного бандажа, ЛФК и при необходимости физиотерапия.