Диспластический невус: причины появления, диагностика и лечение
Содержание:
Лечение
Терапия единичных пигментных пятен предусматривает их радикальное удаление. Множественные диспластические образования не подлежат хирургическому устранению. В таких ситуациях пациентам, как правило, назначают аппликации 5% раствором Фторурацила с последующим контролем состояния раз в полгода. Помимо указанных методов, нередко больным назначается курс интерферонотерапии.
Неуклонное следование всем предписаниям врача является главным условием успеха в деле профилактики и борьбы с онкологическими заболеваниями. По этой причине лица с пограничными пигментными пятнами не должны заниматься самолечением. Помните, меланома входит в число самых агрессивных злокачественных опухолей – на сегодняшний день своевременное иссечение новообразования является основным способом предупреждения процесса малигнизации атипических невусов.

Хирургическое удаление
Срочная диагностика и операция требуются при ситуации, когда синдром диспластических пигментных образований показывает даже минимальную динамику, например, чешется, кровоточит или увеличивается в размере. Наряду с этим специалисты рекомендуют не дожидаться появления каких-либо признаков «оживления» новообразования и удалять пятно уже на начальном этапе формирования. Метод хирургического устранения подбирается с учетом размера, формы пигментного пятна.
Так, при больших образованиях практикуется исключительно классический способ иссечения скальпелем. Невусы размером до 1 см удаляют посредством лазерного воздействия
По окончании такой процедуры на теле пациента не остаются шрамы, рубцы, что крайне важно, когда пигментное пятно располагается на лице. Кроме того, удаление небольших невусов может осуществляться при помощи:
- Электрокоагуляции – способ позволяет бескровно избавиться от родинки. Процедура проводится под местной анестезией. Новообразование убирается посредством металлической петли, по которой проходит ток. С целью предупреждения кровопотери во время электрокоагуляции вместе с пораженными участками прижигается небольшая часть здоровой ткани,что способствует образованию рубцов.
- Криодеструкции – предусматривает воздействие на родинку жидким азотом. Процедура длится всего несколько минут и не причиняет пациенту никаких негативных ощущений – в обезболивании нет никакой необходимости.
- Радионожа – данный метод удаления новообразований считается самым щадящим. Под воздействием высокочастотных волн происходит безболезненное иссечение тканей с последующим испарением атипичных клеток. Процедура не требует обезболивания. Общая продолжительность манипуляции, как правило, не превышает 20 минут.

Методы лечения
В том случае, если диагностика показала доброкачественную природу невуса – пациент может обойтись без радикального лечения. Врач назначит курс иммунотерапии, что позволит укрепить защитные свойства организма, а также специальные крема, которые предотвратят пагубное воздействие прямых солнечных лучей на организм.
Удаление диспластического невуса необходимо в том случае, когда исследование показала высокий риск перерождения его в меланому. Операция осуществляется под местной анестезией и предполагает полное иссечение невуса с участком здоровых тканей по краям.
Точность определения границ невуса помогает выявить лампа Вуда. Этот прибор с ртутно-кварцевыми лампами показывает границы расположения невуса под кожей, что визуально может быть незаметно. На основании этих данных врач очерчивает границы, после чего отступает на несколько см от края и иссекает новообразования. Такой подход в радикальном удалении позволяет иссекать все скопления меланоцитов, что минимизирует риски развития рецидива.
После хирургического вмешательства на коже остается рубец, который со временем заживает. Дальнейшее лечение осуществляется с учетом индивидуальных особенностей каждого пациента.
Важно проходить профилактическое обследование у дерматолога каждые полгода или триместр. Это позволит контролировать ситуацию и предотвратить появление новых невусов, склонных к преобразованию в рак кожи
Особое внимание обращают на иммунотерапию. Курсами назначают прием препаратов, содержащих интерферон, что позволяет укрепить иммунитет и повысить сопротивляемость организма
Обратите внимание! Диспластический невус – это промежуточная форма между обычной родинкой и меланомой кожи
При его наличии важно соблюдать все рекомендации доктора, а также обследоваться каждые полгода.. В случае появления тревожных симптомов, покраснения, зуда, боли и активного роста невуса, обращение к специалисту должно быть максимально быстрым
В случае появления тревожных симптомов, покраснения, зуда, боли и активного роста невуса, обращение к специалисту должно быть максимально быстрым.
Самолечение категорически запрещено. Использование различных средств для удаления бородавок в виде жидкого азота, кислотных растворов, вытяжек трав и растений, может спровоцировать активное разрастание меланоцитов, что в конечном итоге дает импульс в развитии рака кожи. Только опытный специалист способен правильно поставить диагноз и определиться с терапией. Не стоит ставить эксперимент на собственном теле, так как цена расплаты – собственное здоровье.
Народные рецепты лечения дисплазии невуса
Ингредиенты:
- ореховые околоплодники (зеленая кожура не зрелого ореха);
- жирный детский крем.
Мелко измельчаем зеленую ореховую кожуру, смешиваем ее с детским кремом в соотношении 1:5. Готовым средством мажем пятна перед сном.
Настой одуванчика
Ингредиенты:
- 500 мл кипятка;
- 100 гр. цветка.
Мелко рубим цветки, необходимое количество заливаем крепким кипятком, настаиваем 2 часа. Готовый настой фильтруем через марлю и по 3 ст. л. принимаем во внутрь смазываем родинки на ночь.
Ингредиенты:
- 1 часть свежей травы чистотела;
- 1 часть вазелина.
Ингредиенты:
- 1 ст. л. муки из ядер вишневых косточек;
- 1 ст.л. масла оливкового.
Из вишневых косточек добываем ядрышки, измельчаем их в муку, необходимое количество смешиваем с оливковым маслом, около полутора ст.л., должна получится кремообразная консистенция. Готовый раствор настаиваем 14 суток в темном прохладном месте. Готовым средством ежедневно смазываем пятно, выдерживаем четверть часа и смываем.
Мёд с мелом
Ингредиенты:
- 2 небольших кусочка белого мела;
- 2 ст. л. мёда.
Мел измельчаем в порошок, размешиваем с продуктом пчеловодства, должна получиться паста средней густоты, настаиваем неделю. Готовой пастой смазываем пораженные участки тела дважды в сутки.
Ингредиенты:
- 1 зубчик чеснока;
- 1 долька лимона.
https://youtube.com/watch?v=BZH6rjkdebU
Срезаем пласт чеснока, протираем срезом поражение, сразу после этого протираем это место лимонной долькой. Можно сделать смесь соков обоих компонентов, смешав их в равных пропорциях
Такая манипуляция должна выполняться очень осторожно, не более 5 процедур. Старайтесь не затрагивать здоровую кожу
Строение кожного покрова
Кожа представляет собой крупнейший целостный многофункциональный орган, взаимосвязанный со всеми другими органами и системами организма. Непосредственно соприкасаясь с внешней средой, он выполняет барьерно-защитную функцию. На поверхности кожи наблюдается сложный рисунок в виде треугольных и ромбических полей, сформированный многочисленными бороздками. Более грубые бороздки образуют складки в области ладоней, подошв, мошонки, а также морщины на лице.
Гистологически выделяют три слоя кожи (рис. 1):
- эпидермис (epidermis);
- дерм (dermis);
- подкожная жировая клетчатка (subcutis), или гиподерма (hypodermis).
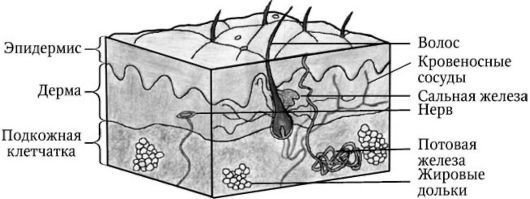
Рис. 1. Строение кожи
Эпидермис является эпителиальной частью кожи, а дерма и гиподерма — соединительнотканной. Пограничная зона между эпидермисом и дермой имеет вид волнистой линии вследствие наличия в дерме выростов — сосочков, обусловливающих образование на поверхности кожи гребешков и борозд, формирующих кожный рисунок. В соединительнотканной части кожи (дерме и гиподерме) располагаются нервы, кровеносные и лимфатические сосуды, мышцы. Кроме того, кожа имеет собственные придаточные образования, к которым относятся волосы, сальные и потовые железы, а также ногти.
Диагностика
Во время проведения диагностики задачей врачей является определение риска злокачественного перерождения невуса. При обращении пациента, доктор должен провести осмотр, собрать анамнез, а также назначить проведение дерматоскопии. Благодаря исследованию невуса посредством дерматоскопа врачи могут выявить любые изменения поверхности образования, и назначить дальнейшие исследования клеток и тканей родинки.

Дерматоскоп
Пациентам также могут быть назначены следующие исследования в дерматологии:
- Эхография — позволяет определить точные параметры диспластического пятна, назначается в случае выявления пигментаций больших размеров.
- Термометрия — исследование позволяет измерять температуру образования и находящихся рядом тканей. Так как при развитии раковых клеток этот показатель увеличивается, данное исследование необходимо, чтобы выявить злокачественное перерождение.
- Биопсия — забор биоматериала из образования для дальнейшего исследования морфологии клеток и тканей диспластического пятна.
В процессе диагностики важны анализы биоматериала, который берется из пигментации во время биопсии, так как они позволяют точно определить природу и характер клеток образования. Лечение назначается только после получения результатов всех проведенных методов обследования, но в основном используется хирургическое удаление диспластических образований. Помимо исключения риска развития злокачественной опухоли, диспластические невусы дифференцируют от других возможных новообразований кожи.
Диспластический синдром у детей что это такое
Существуют такие внутренние нарушения, которые приводят к возникновению целого букета болезней в разных областях – от заболеваний суставов до проблем с кишечником, и дисплазия соединительной ткани является ярким их примером.
Диагностировать ее способен не каждый врач, поскольку она в каждом случае выражается своим набором симптомов, поэтому человек может годами безуспешно лечить себя, не подозревая, что происходит внутри него.
Опасен ли этот диагноз и какие меры нужно предпринять?
Что такое дисплазия соединительной ткани
В общем смысле греческое слово «дисплазия» означает нарушение образования или развития, которое может быть применено как к тканям, так и к внутренним органам в целом.
Данная проблема всегда является врожденной, поскольку появляется во внутриутробном периоде.
Если упомянута соединительнотканная дисплазия, подразумевается генетически гетерогенное заболевание, характеризующееся нарушением в процессах развития соединительной ткани. Проблема носит полиморфный характер, преимущественно встречается в молодом возрасте.
В официальной медицине патология развития соединительной ткани может встречаться и под названиями:
- наследственная коллагенопатия;
- гипермобильный синдром.
Симптомы
Количество признаков нарушений соединительной ткани настолько велико, что поодиночке больной их может связывать с любыми заболеваниями: патология отражается на большей части внутренних систем – от нервной до сердечно-сосудистой и даже выражаться в виде беспричинного снижения массы тела. Зачастую дисплазия такого типа обнаруживается только после внешних изменений, либо диагностических мер, предпринятых врачом с др. целью.
Среди самых ярких и выявляемых с высокой частотой признаков нарушений соединительной ткани значатся:
- Вегетативная дисфункция, которая может проявляться в виде панических атак, тахикардии, обмороков, депрессий, нервного истощения.
- Проблемы с сердечным клапаном, включая пролапс, аномалии сердца, сердечная недостаточность, патологии миокарда.
- Астенизация – неспособность больного подвергать себя постоянным физическим и умственным нагрузкам, частые психоэмоциональные срывы.
- Х-образная деформация ног.
- Варикоз, сосудистые звездочки.
- Гипермобильность суставов.
- Гипервентиляционный синдром.
- Частые вздутия живота, обусловленные нарушениями пищеварения, дисфункция поджелудочной железы, проблемы с выработкой желчи.
- Болезненность при попытке оттянуть кожу.
- Проблемы с иммунной системой, зрением.
- Мезенхимальная дистрофия.
- Аномалии в развитии челюсти (включая прикус).
- Плоскостопие, частые вывихи суставов.
Врачи уверены, что лица, у которых есть соединительнотканная дисплазия, в 80% случаев имеют психологические нарушения. Легкая форма – это депрессии, постоянное чувство тревоги, низкая самооценка, отсутствие амбиций, недовольство текущим положением дел, подкрепленное нежеланием менять что-либо. Однако с диагнозом «синдром дисплазии соединительной ткани» может соседствовать даже аутизм.
У детей
При рождении ребенок может быть лишен фенотипических признаков патологии соединительной ткани, даже если это коллагенопатия, которая имеет яркие клинические проявления.
В постнатальном периоде дефекты развития соединительной ткани тоже не исключаются, поэтому новорожденному такой диагноз ставится редко.
Ситуацию осложняет и естественное для детей младше 5 лет состояние соединительной ткани, ввиду которого у них слишком сильно тянется кожа, легко травмируются связки, наблюдается гипермобильность суставов.
У детей старше 5 лет при подозрениях на дисплазию можно увидеть:
- изменения позвоночника (кифоз/сколиоз);
- деформации грудной клетки;
- плохой тонус мышц;
- асимметричные лопатки;
- неправильный прикус;
- хрупкость костной ткани;
- повышенная гибкость поясничного отдела.
Анализы
Лабораторная диагностика дисплазии такого типа заключается в изучении анализа мочи на уровень оксипролина и гликозаминогликанов – веществ, появляющихся в процессе распада коллагена. Дополнительно имеет смысл проверка крови на частые мутации в PLOD и общую биохимию (развернутый анализ из вены), обменные процессы в соединительной ткани, маркеры гормонального и минерального обмена.
Какой врач лечит дисплазию соединительной ткани
У детей постановкой диагноза и разработкой терапии (начального уровня) занимается педиатр, поскольку врача, который работает исключительно с дисплазией, не существует. После схема одинакова для лиц всех возрастов: если проявлений патологии соединительной ткани несколько, потребуется брать план лечения у кардиолога, гастроэнтеролога, психотерапевта и т.д.
Причины развития невуса
Данная патология, диспластический невус, появляется еще на стадии развития плода внутри матери. Под видом нервных клеток мелантоциты внедряются в кожный покров, из-за чего получается их скопление. Сначала такой дефект ни как себя не проявляет, но со временем на теле проявляются небольшие коричневые пятна. Превращение простого родимого пятнышка в невус кларка сопутствуют следующие причины:
- Наследственность. Чем ближе родственные узы, тем больше вероятность, что дисплазия будет получена в «подарок». Риски перехода такого отклонения в злокачественную патологию в первую очередь зависит от работы всего организма, по это причине немедленно впадать в панику не нужно.
- Гормональные сбои. Нарушения в функционировании эндокринной системы, скачкообразные перемены гормонального фона. Зачастую такие явления претерпевают женщины во время полового созревания и вынашивания ребенка.
- Избыток ультрафиолета. Если вы любите каждый год отдыхать на юге, не используете солнцезащитные крема/спреи, загораете в середине дня, часто получаете солнечные ожоги – риск появления недуга высок. То же самое касается поклонников солярия.
Все перечисленные факторы не всегда провоцируют атипичный невус, который может перерасти в онкологию, но вероятность велика
Поэтому людям с большим количеством родинок на теле медики рекомендуют с осторожностью вести себя под открытым солнцем, защищать от него кожу, и, конечно, посещать врача, если какое-то пятнышко вдруг меняет свое поведение
Лечение
После проведения диагностики, диспластический невус может быть удален, но только тогда, когда к проведению операции есть какие-либо показания. Например, высокий риск развития рака, или же это множественные образования, создающие для пациента косметические дискомфорт. При расположении очагов на открытых участках тела, может быть проведена косметическая операция по их удалению.
Хирургическое удаление
Операция проводится под местной анестезией. Особенности лечения хирургическим методом заключаются в иссечении скальпелем образования и незначительной области тканей, находящихся вблизи. Если диагностированы большие образования, возможно использование общего наркоза. После проведения подобной операции может остаться рубец.

Другие способы удаления
Помимо проведения обычной инвазивной операции, возможны и другие методы устранения подобных новообразований на коже:
- Криодеструкция — пигментные ткани устраняются посредством их замораживания, при этом здоровые клетки не повреждаются. Во время проведения операции пациент не ощущает боли, а также не остаются рубцы. Этот способ эффективен только при наличии диспластических образований небольших размеров, так как после удаления большого пятна остается высокий риск рецидива.
- Удаление лазером — один из наиболее современных способов, в ходе которого устранение происходит концентрированным потоком лазерного излучения. Во время процедуры пациенты могут ощущать незначительное покалывание и повышение температуры кожи. Таким способом удаляют диспластические образования, не превышающие 20 мм в диаметре.
- Электрокоагуляция — клетки пигментного пятна разрушаются посредством электричества, и так же, как и лазерное удаление, процедура назначается только при небольших размерах образований.
Особенности лечения у детей
При выявлении врожденных невусов у детей, в раннем возрасте нет необходимости проводить их удаление, но все же если есть риск озлокачествления патологии — избавиться от нее лучше до наступления полового созревания.

Отличие от меланомы
Практически каждого человека, имеющего на теле родимые пятна, интересует, какие есть отличия диспластического невуса от меланомы. К сожалению, четкого ответа на этот вопрос не существует. Эти два образования бывают настолько похожи, что даже лабораторная и инструментальная диагностика не обеспечивает правильной постановки диагноза. На глаз не всегда возможно определить, что именно появилось на коже. Натолкнуть на мысль, что невус начал перерождаться в меланому, могут признаки, приведенные выше. Некоторые предположения можно сделать, внимательно разглядывая образование.

Фото, представленное выше, наглядно демонстрирует, как выглядит злокачественное образование. У меланомы края, как правило, всегда более «рваные», чем у невуса, а цвет более темный. Еще одним относительным отличием может служить более выраженная асимметрия, наблюдаемая у меланомы.
Хирургическая профилактика меланомы кожи
Романова О.А., Артемьева Н.Г.
В статье представлены данные сопоставления клинических признаков удаленных диспластических невусов с результатами гистологического исследования.
Материалы и методы. Диспластическиий невус (лентигинозная меланоцитарная дисплазия, ЛМД) является предшественником поверхностно распространяющейся меланомы кожи. Профессор З.В. Гольберт в 1982 г. выделила 3 степени развития ЛМД и показала, что 3 степень развития ЛМД приближается к картине меланомы in situ. В целях профилактики меланомы мы стали предлагать больным иссечение имеющихся диспластических невусов. С 2009 по 2012 г. были иссечены 43 пигментных образования, которые были расценены как диспластические невусы. Пигментные образования не возвышались над уровнем кожи или возвышались не более чем на 0,1 см, размеры их составляли от 0,3 до 1,2 см в диаметре. Иссечение производили под местной анестезией, отступя от видимых границ 0,4-0,5 см.
Результаты. При гистологическом исследовании удаленных пигментных образований в 6 наблюдениях выявлен внутридермальный невус, в 8 – смешанный невус, в 28 – ЛМД, в т. ч. 1 степени – 10, 1-2 степени – 4, 2 степени – 6, 2-3 степени – 1. В 7 наблюдениях степень развития лентигинозной меланоцитарной дисплазии не указана. У одного пациента выявлена меланома in situ, развившаяся на фоне ЛМД 3 степени. При сопоставлении клинических признаков удаленных диспластических невусов с морфологической картиной установлено, что выраженность клинических признаков невуса (асимметрия формы, неровности границ, неравномерная окраска) соответствовала степени развития ЛМД.
Выводы. Наиболее важные признаки развития ЛМД – изменение размеров, формы или окраски невуса за последние несколько месяцев или лет, а также появление диспластического невуса на неизмененной коже и дальнейшее его развитие у лиц старше 17 лет, что является показанием для иссечения диспластического невуса в целях профилактики меланомы. Иссечение диспластического невуса следует производить, отступив от видимых границ 0,4-0,5 см. Данный объем операции будет достаточным для полного излечения выявленной при гистологическом исследовании поверхностно распространяющейся меланомы 1-2 уровней инвазии толщиной менее 0,1 см («тонкой» меланомы). Гистологическое исследование удаленного невуса должен проводить патоморфолог, имеющий достаточный опыт исследования меланоцитарных образований, чтобы установить степень ЛМД и возможный переход ЛМД в меланому. При отказе больного от операции необходимо осматривать диспластические невусы 1 раз в 6-12 мес.
КЛЮЧЕВЫЕ СЛОВА: лентигинозная меланоцитарная дисплазия; диспластический невус; поверхностно распространяющаяся меланома.
- Гольберт З.В. Гистогенез, гистология, классификация пигментных (меланоцитарных) опухолей кожи. В кн.: Пигментные опухоли человека. Серия Онкология. Том 7. Под общей ред. А.И. Шнирельмана. М.: ВИНИТИ, 1975.
- Гольберт З.В., Червонная Л.В., Клепиков В.А., Романова О.А. Лентигинозная меланоцитарная дисплазия как предшественник развития злокачественной меланомы. Архив патологии, 1982; 12: 36-41.
- Романова О.А. Ранняя диагностика и профилактика меланомы кожи: Руководство-атлас. М.: МИА, 2012; 20-25.
- Aitken JF, Elwood M, Baade PD, Youl P, English D. Clinical whole-body examination reduces the incidence of thick melanomas. Intern J Cancer, 2010; 126(2): 450-8.
- Clark WH, Reimer RR, Greene M, Ainsworth AM, Mastrangelo MJ. Origin of familial malignant melanomas from heritable melanocytic lesions. The B-K mole syndrom. Arch Dermatol, 1978; 114(5): 732-9.
- Elder DE, Leonardi J, Goldman J, Goldman SC, Greene MH, Clark WH. Displastic nevus syndrome. A phenotypic association of sporadic cutaneous melanoma. Cancer, 1980; 8.
- Saparadin A, Bronstein M, Saparadin S. Prevalence of patient misperceptions regarding melanoma. Dermatology, 2012; 66(4, suppl. 1): 147.
- Фицпатрик Т., Джонсон Р., Вульф К., Полано М., Сюрмонд Д. Диспластический невус. Дерматология: Атлас–справочник, 1999; 190-4.
- Мерта Дж. Справочник врача общей практики. Глава 97. Пигментные образования. Пер. с англ. Италия: Мак-Гроу-хилл Либри, 1998.
Классификация
 Выделяют две группы диспластических образований. Различаются по форме, размерам, количеству, способности к перерождению.
Выделяют две группы диспластических образований. Различаются по форме, размерам, количеству, способности к перерождению.
Группы:
Спорадические. К данной группе относятся невусы – предвестники меланомы. Отличаются неоднородным коричневым оттенком, часто выступают над кожным покровом. Поверхность в большинстве случаев бугристая, неровная.
Выделяют несколько клинических форм подобных пежин:
- Типичная форма – центр образование выше кожи, края с ней сливаются.
- Лентигинозная. Нарост имеет плоскую поверхность практически черного цвета, слегка выступает над кожей.
- Кератотическая. Пежина представляет собой нарост темно-коричневого цвета, похожий на бородавку.
- Эритематозная. Пятно имеет бледно-розовый окрас, слегка выступает над поверхностью.
Спорадические невусы бывают различного размера – минимальный может быть практически незаметен (1мм), максимально могут достигать двадцати сантиметров.
Семейные пежины представляют собой скопление диспластических образований. Чаще всего причиной является наследственность. Риску развития меланомы в данном случае подвержены даже те члены семьи, у которых наросты отсутствуют.
Диагностика (важные анализы)
При подозрении на наличие диспластического невуса необходимо проконсультироваться у врача-дерматоонколога, который назначит нужные исследования. Это могут быть:
- Дерматоскопия.
- Биопсия накожного элемента. Данное исследование может быть пункционным или тотальным. В первом случае специалист, применив локальную анестезию, при помощи специальной иглы делает забор части родинки. Во втором новообразование целиком удаляют под общей анестезией. Гистологической особенностью данного вида невуса является атипичное (хаотичное) разрастание меланоцитов в поверхностных слоях кожи.
- Цитологическое исследование мазка или соскоба с поверхности – может применяться в качестве альтернативного метода диагностики.
- Иммуногистохимия – самый надежный способ проверки на злокачественность, позволяющий определить фенотип невуса, то есть индивидуальные характеристики, присущие определенному этапу его развития.
Диспластическая родинка – это пограничная форма между доброкачественным новообразованием и злокачественной меланомой, поэтому важно отслеживать ее состояние, чтобы не пропустить момент преобразования. При любых признаках начала процесса малингизации важно как можно скорее обратиться к специалисту в данной области
При любых признаках начала процесса малингизации важно как можно скорее обратиться к специалисту в данной области. https://www.youtube.com/embed/E6w33dAqQqk
https://youtube.com/watch?v=E6w33dAqQqk