Флегмона шеи, её симптомы и методы лечения
Содержание:
- Флегмона – симптомы
- Лечение
- Виды флегмоны
- Лечение флегмоны челюстно-лицевой области
- Симптомы и признаки флегмоны жировой клетчатки
- Методы терапии
- Флегмона – лечение
- Отличия от абсцесса и других заболеваний
- Диагностические методики
- Комплекс лечебных процедур
- В чем опасность флеботромбоза
- Профилактические меры
- Виды
- Флегмона шеи
- Флегмона кисти
Флегмона – симптомы
Специфическая клиническая картина воспаления соответствует его локализации. Общие признаки флегмоны:
- слабость;
- озноб;
- резкое повышение температуры до 39-40 градусов;
- жажда;
- интоксикация;
- тошнота;
- головная боль;
- покраснение и отек в зоне поражения;
- увеличение близлежащих лимфоузлов;
- болезненность при движениях и прощупывании;
- припухлость конечности;
- лоснящаяся кожа над местом скопления гноя.
Глубоким воспалительным процессам свойственно стремительное прогрессирование и более выраженная симптоматика:
- слабый учащенный пульс;
- одышка;
- низкое артериальное давление;
- снижение объема выделяемой мочи;
- интенсивная головная боль;
- желтушность кожи;
- посинение конечностей.
Флегмона шеи
Из-за особенностей строения фасций и наличия развитой лимфатической системы в этой области воспаление развивается быстро и с явными признаками. Симптомы флегмоны шеи:
- припухлость в районе подбородка, нижней челюсти, грудиноключично-сосцевидных мышц;
- покраснение и болезненность кожи;
- отек в зоне дна ротовой полости;
- дискомфорт при жевании, разговоре;
- иногда – поражение нервного пучка, что вынуждает держать голову наклоненной (интенсивная боль от движений).
Флегмона полости рта
В этом случае воспалительный процесс является вторичным. Он возникает на фоне пародонтита, кариеса, остеомиелита, кист и других болезней зубов и десен. Флегмона дна полости рта сопровождается такими признаками:
- нарушение речевых функций;
- отек и ограничение подвижности языка;
- дискомфорт при жевании и глотании;
- обильное отделение слюны;
- неприятный запах изо рта;
- симптомы интоксикации;
- деформация лица;
- серо-коричневый налет на языке;
- отечность, боль в районе шеи, подбородка или нижней челюсти;
- высокая температура тела;
- недомогание.
Флегмона челюстно-лицевой области
Главной причиной воспаления в представленной зоне считается бактериальное поражение лимфоузлов, но спровоцировать патологию могу и болезни ротовой полости. Флегмона челюсти характеризуется такими симптомами:
- жар;
- интенсивная пульсирующая боль;
- бледность кожи лица;
- озноб;
- головная боль;
- общая слабость;
- заметная асимметрия лица;
- покраснение, неестественная гладкость и блеск кожи над гнойным очагом;
- затруднения дыхания;
- сложности с приемом пищи;
- нарушения речи.
Флегмона глаза
Еще одно название этой патологии – орбитальный целлюлит. При рассматриваемой локализации воспаления оно прогрессирует остро и очень быстро. Крайне редким и опасным заболеванием является флегмона орбиты, что это такое: гнойное расплавление жировой клетчатки глаза. В 70% случаев она представляет собой осложнение синуситов, в остальных ситуациях инфекция проникает из других близкорасположенных очагов. Флегмона орбиты глаза имеет следующие признаки:
- невыносимая пульсирующая боль;
- отечность, красно-фиолетовый цвет, напряженность век;
- неподвижность и смещение глазного яблока;
- резкое ухудшение зрения;
- выпячивание глаза;
- ущемление конъюнктивы;
- диплопия;
- недомогание;
- лихорадка;
- тошнота;
- головная боль.
Флегмона конечностей
Гнойному воспалению рук или ног свойственны ранее перечисленные стандартные симптомы. Флегмона стопы или кисти – это всегда явно выраженная патология, что сопровождается отечностью и припухлостью тканей, покраснением и нарывающей болью. Присутствуют и общие признаки: жар, недомогание, тошнота и другие клинические проявления интоксикации. Наглядно показывает, как выглядит флегмона, фото ниже. Иногда расплавлению подвергается кожа, и гной сочится наружу.
Забрюшинная флегмона
Внутренний воспалительный процесс сложно диагностировать на ранней стадии, потому что сначала специфических симптомов нет. Прогрессирующая брюшная флегмона сопровождается такой клиникой:
- повышение температуры до фебрильного уровня;
- слабость, сонливость;
- озноб;
- головокружение;
- тошнота;
- боли в животе или пояснице, усиливающиеся при смене положения тела;
- утолщение жировой клетчатки брюшного пространства;
- иногда это сглаженные контуры поясничной области.
Лечение
Лечение флегмоны проводится исключительно в стационарном режиме. Первоначально нужно устранить гной, соответственно, лечение начинается с эвакуации гнойного экссудата – вскрытие и дренаж. Происходит иссечение некротических участков, а также дополнительное вскрытие и иссечение при распространении гноя. Данная процедура не проводится лишь тогда, когда флегмона находится на начальной стадии своего развития, когда еще не образовался гной.
Как лечить флегмону? Здесь эффективными становятся физиопроцедуры:
- УВЧ-теарапия.
- Лампа Соллюкс.
- Согревающие компрессы и грелки.
- Повязка по Дубровину (компресс с желтой ртутной смесью).
- Дермопластика.
- Инфузионная терапия.
Активно используются лекарства, способствующие выздоровлению и отторжению мертвой ткани:
- Протеолитические ферменты.
- Мазь с ферментами – ируксол.
- Масло облепиховое и шиповниковое.
- Троксевазин.
- Обезболивающие медикаменты.
- Антибиотики.
- Противогангренозные сыворотки.
- Раствор уротропина.
- Раствор хлористого кальция.
- Раствор глюкозы.
- Адонилен, кофеин и прочие препараты, улучшающие сердечно-сосудистую работу.
- Общеукрепляющие средства.
- Иммуномодуляторы.
В домашних условиях лечение не проводится, дабы не спровоцировать хронизацию болезни или распространение гноя. В качестве диеты выступает обильное питье и употребление продуктов, богатых витаминов. Больной соблюдает постельный режим с завышением той конечности, которая поражена.
Виды флегмоны
Специалисты делят флегмоны на первичные и вторичные. Первичные флегмоны образуются при непосредственном проникновении болезнетворных микробов через поврежденную поверхность кожи. Вторичные флегмоны, как правило, возникают в результате осложнения уже имеющихся хронических инфекционных заболеваний (остеомиелит, плеврит и др.).
Флегмон существует множество, которые классифицируются преимущественно по месту локализации. Самыми распространенными являются:
- Флегмоны шеи. Абсцессы и флегмоны шеи можно отнести к разряду болезней, имеющих непредсказуемое течение, причем они могут иметь очень тяжелые последствия, представляющие опасность для жизни пациента. Преимущественно флегмона шеи возникает в результате воспалительных процессов в области рта и глотки (ларингит, фарингит, хронический кариес зубов и др.). Поверхностные флегмоны шеи чаще всего возникают над глубокой шейной фасцией и особой опасности не представляют, так как их легко вскрыть хирургическим путем. Большинство флегмон шеи возникают в подчелюстной и подбородочной области и имеют следующую клиническую картину: повышение температуры тела, сильные головные боли, недомогание и слабость. Лабораторный анализ крови указывает на увеличенное число лейкоцитов. Если флегмону шеи вовремя не лечить, она будет прогрессировать, и воспаление может распространиться на крупные лицевые вены. Существует также опасность возникновения гнойного менингита.
- Флегмона кисти. Возникает в глубоких подкожных районах кисти. Как правило, воспаление возникает в результате попадания гнойной инфекции сквозь царапины, ранки и порезы. Существуют следующие подвиды флегмоны кисти: на срединной ладонной области, на возвышении большого пальца и флегмона в виде запонки. Флегмона кисти может образоваться на любом месте кистевого пространства с последующим распространением на тыльную сторону руки. Больной ощущает сильную пульсирующую боль, ткань кисти значительно отекает.
- Флегмона лица. Это довольно тяжелый подвид заболевания, возникающий преимущественно в височной области, около челюсти и под жевательными мышцами. При флегмоне лица у пациента наблюдается сильная тахикардия и повышение температуры тела до 40 градусов, ткани лица сильно отекают, происходит нарушение жевательной и глотательной функции. При флегмоне лица пациента необходимо незамедлительно госпитализировать. Лечение флегмоны необходимо начать как можно раньше, иначе последствия могут быть самые неблагоприятные.
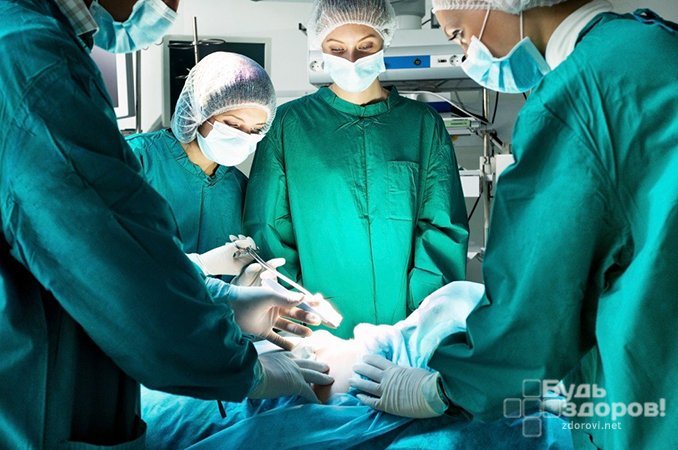
Лечение флегмоны челюстно-лицевой области
При обращении пациента к врачам на начальной стадии развития заболевания, доктора назначают терапевтическое лечение. Больному назначаются курсы антибактериальной терапии, инъекции хлорида кальция, полоскание рта и горла антисептическими растворами и физиотерапию. Само собой, терапевтическое лечение может быть назначено лишь после устранения основного источника инфекции: больного зуба, последствий травмы и т.д.
Стоит отметить, что терапия даже на начальном этапе болезни может быть неэффективной и признаки патологии будут только нарастать. В этом случае врачи меняют тактику и начинают использовать хирургические методы лечения.
В зависимости от общего состояния пациента, тяжести патологии и ее локализации назначается местная или общая анестезия. После обезболивания врач хирург вскрывает флегмону и удаляет все ее содержимое. Если это необходимо, врачи дополнительно удаляют мертвые и неспособные к дальнейшей жизни ткани. Затем рану промывают растворами антисептических и антибактериальных препаратов и ушивают с постановкой дренажа. Последний нужен для отвода вновь образующегося экссудата.
Для ускорения заживления применяются специализированные мази. Также прооперированным пациентам назначаются следующие лекарственные средства:
- Антибиотики: Пенициллин, Амоксициллин, Бисептол, Метронидазол.
- Обезболивающие и противовоспалительные средства.
- Тавегил, Супрастин.
- Препараты для стимуляции центральной нервной системы.
- Лекарства, усиливающие иммунитет.
- Витамины С и В.
При сильной интоксикации врачи могут назначить пациенту гемодиализ и лимфодиализ.
Поскольку у пациентов нарушены глотательные и жевательные процессы им назначают специальную диету. Всю пищу до момента выздоровления им придется принимать в жидком виде. Чаще всего рацион представлен такими продуктами, как:
- Сметана.
- Сливки.
- Куриный бульон.
- Свежие яйца.
Ежедневно несколько раз в день полость рта промывается Фурацилином, Хлоргексидином и другими препаратами.
В состав послеоперационной реабилитации входят физиотерапевтические процедуры. В остром периоде болезни физиотерапия помогает снизить остроту воспалительного процесса и стимулировать иммунные процессы организма. В подостром периоде физиотерапевтические процедуры ускоряют регенерацию тканей и восстанавливают их функционал.
Чаще всего пациентам назначают следующие виды физиолечения:
- УВЧ терапия.
- Ультрафиолетовое облучение.
- Светотерапия.
- Лазерное лечение.
- Ультразвуковая обработка раны.
При тяжелом течении заболевания может быть назначена Гипербаротерапия.
Симптомы и признаки флегмоны жировой клетчатки
Характерными признаками и симптомами жировой клетчатки являются:
- Повышение температуры до 40ºС.
- Головная боль.
- Резкая слабость.
- Жажда.
- Сонливость.
- Озноб.
- Рвота.
- Покраснение и отекание кожи над флегмоной.
- .
- Опухает конечность, если флегмона развилась на ней.
- На ощупь флегмона является болезненной, неподвижной, горячей.
- Лоснение кожи.
- Нарушение аппетита.
- Уменьшение количества мочи.
- Движения провоцируют дополнительную боль, что заставляет больных лежат без движения.
- Экссудат становится гнойным, что делает флегмону более мягкой.
- Прорыв гноя либо наружу с образованием свища, либо внутрь, поражая соседние ткани и органы.
При глубокой флегмоне, помимо вышеописанной симптоматики, наблюдается одышка, снижение кровяного давления, слабый, частый пульс, синюшность или желтушность кожи, малое мочеиспускание, боль в голове.
Методы терапии
Лечение флебита нижних конечностей проходит несколькими способами. Только комплексный подход сможет избавить больного от этого недуга. Популярными способами лечения у флебологов считаются:
- Консервативное лечение, состоящее из применения медикаментозной терапии и физиотерапевтических процедур.
- Применение народных способов.
- Хирургическая операция в особо запущенных случаях.
Чтобы быстрее получить положительный результат и избавить пациента от страданий, рекомендуется совместить консервативное лечение и применение народных рецептов.
Целями лечения флебита нижних конечностей являются:
- Остановка процесса воспаления.
- Понижение скорости свертывания крови, чтобы исключить риск образования тромбов.
- Укрепление венозных стенок и придание им утраченной эластичности.
Их не трудно воплотить в жизнь, если подойти к ним со всей ответственностью и действовать комплексно.
Консервативная терапия
Лечение любого заболевания принято начинать с медикаментозной терапии. Флебит ног тоже необходимо лечить, используя лекарственные средства, где выделяют следующие действия:
- Если флебит имеет инфекционную природу, то назначаются антибиотики, как в таблетках, так и в уколах.
- Назначаются средства, укрепляющие стенки сосудов: Детралекс, Флебодиа, Эскузан – они в основном производятся в виде таблеток.
- Противовоспалительные средства назначаются для местного применения в виде мазей и гелей: Вольтарен, Кетонал, Фастум-гель. Они хорошо снимают воспаление, жар и отеки.
- Рекомендуются средства, улучшающие регенерацию и репарацию тканей, а также витамины. Это Солкосерил, Вобэнзим и другие.
- Исключить риск тромбообразования помогают Гепарин, Курантил.
Медикаментозная терапия помогает победить флебит нижних конечностей. Устранение симптомов и лечение проводится следующими физиотерапевтическими процедурами:
- ультракрасное излучение или УВЧ;
- лечение пиявками – гирудотерапия;
- дарсонвализацию;
- диадинамический ток;
- соллюкс.
Сочетание медикаментозного и физиотерапевтического лечения можно дополнить применением народных способов.
Народные рецепты
Издавна для лечения проблем с венами на ногах применялись средства народной медицины. Прежде чем начинать использование одного из рецептов, необходимо посоветоваться с лечащим врачом. Вот наиболее популярные и доступные рецепты народной медицины, которыми легко пользоваться дома самостоятельно:
- Настой из свекольных листьев. Хорошо помогает при снятии воспаления. Можно брать свежие и сухие листья. 100 г свежих листьев или 50 г сухих залить литром кипятка. Дать настояться, пока вода полностью не остынет. Пить по 150 мл после еды 2-3 раза в день. Продолжительность лечения – 2 месяца.
- Компресс из полыни и папоротника. Сухую траву растений растереть в произвольном количестве, положить к ним сметану или кефир, чтобы получилась густая кашица. Нужно положить массу на марлю и приложить к больному участку, закрепить при помощи бинта или лейкопластыря и оставить на ночь. Процедуру повторить 4-5 раз.
- Йодная сетка. При воспалении поверхностных стенок сосудов хорошо помогает нанесение йодной сетки на участок поражения. Она снимает воспаление и болевые ощущения. Необходим раствор йода, очень удобен для этого йодный карандаш. Перед сном на воспаленный участок кожи нанести йодную сетку. Делать такую процедуру до исчезновения характерных симптомов.
Хирургический способ лечения
Лечить флебит консервативными методами с применением народных рецептов – это щадящий метод терапии.
Если он не принес никакого результата, а наоборот, усугубил течение болезни или больной игнорировал лечение сам, то применяются способы хирургического вмешательства. Особенно, если заболевание осложнилось образованием тромбов. Тогда доктора применяют следующие способы оперативного вмешательства:
- Перевязка вен.
- Иссечение воспаленного отрезка вены.
- Рассечение сосуда в месте нахождения тромба.
Не стоит думать, что после операции больной раз и навсегда избавился от болезни. Если плохо относиться к своему здоровью, не беречь ноги от перегрузок и травм, игнорировать назначения врачей, то флебит может вернуться и уже в более страшной форме.
Флебит опасен своими осложнениями, поэтому к нему необходимо относиться ответственно и вовремя начинать лечение, соблюдать все назначения врачей и выполнять укрепляющие процедуры для вен на ногах. Рекомендуется беречь свои ноги, носить компрессионные чулки, если работа связана с долгим стоянием на ногах, нужно разжижать кровь аспирином и вести активный образ жизни.
Флегмона – лечение
При любых формах рассматриваемого воспалительного процесса показана госпитализация и постельный режим. Начальные стадии подлежат консервативной терапии. Она предполагает накладывание желтой ртутной мази на очаг поражения (повязка по Дубровину) и физиопроцедуры:
- грелки;
- соллюкс;
- тепловые компрессы;
- ультравысокочастотная терапия.
Прогрессирование болезни подразумевает хирургическое удаление флегмоны под общей анестезией. Врач делает вскрытие воспаленного участка широким разрезом, захватывая не только кожу, но и глубокие мягкие ткани. Гной вымывается, образовавшуюся полость дезинфицируют и дренируют. Рана закрывается повязкой, пропитанной гипертонической жидкостью или водорастворимыми местными мазями с антибиотиками в составе. После полного очищения тканей накладываются компрессы с заживляющими препаратами. Параллельно используются системные противомикробные средства:
- Ванкомицин;
- Эритромицин;
- Амоксициллин;
- Левофлоксацин;
- Рифаксимин;
- Цефтриаксон;
- Азитромицин;
- Химотрипсин и другие антибиотики, к которым чувствительны возбудители воспаления.
Отличия от абсцесса и других заболеваний
У различных гнойных воспалений могут быть похожие проявления, но для успешного лечения диагноз должен быть абсолютно точным.
Если сравнивать абсцесс и флегмону, то в первом случае, очаг воспаления заключен в капсулу, изолирован от здоровых тканей. У флегмоны подобного нет.
Отличить одно заболевания от другого сложнее всего на начальной стадии, когда капсула еще окончательно не сформировалась, и границы инфицирования размыты, как при флегмоне.
В процессе развития болезни, при переполнении капсулы гноем, может произойти ее разрыв, что приведет к превращению абсцесса в флегмону.
Если заболеванием поражены веки, флегмона на ранних стадиях практически не отличается от ячменя. Однако в первом случае ощущения гораздо болезненнее, чем во втором, кроме того имеются симптомы интоксикации организма.
С флегмоной иногда путают заболевание ног «гемостатический дерматит», но у него другая природа и причина – недостаточная циркуляция крови в нижних конечностях.
Сложно бывает отличить флегмону от рожистого воспаления. Для обоих диагнозов характерны сильная пульсирующая боль, плотный инфильтрат, изменения цвета кожи. Подробнее о причинах, симптомах и лечении рожистого воспаления ноги узнаете отсюда.
Разобраться в сложных случаях иногда возможно только с помощью лабораторных исследований.
Диагностические методики
Образование тромба
Начинается диагностика флеботромбоза с проверки наличия характерных симптомов. В дальнейшем, диагноз подтверждают лабораторными и аппаратными методиками.
Лабораторные направлены на выявление тробообразующих факторов, изменение в количественном составе форменных элементов крови:
- ТЭГ — графическое определение свертываемости;
- АЧТВ — определяется скорость свертываеости крови;
- тест генерации тромбина и другие.
Аппаратные:
- ультразвуковые методы (при использовании различных окрашивающих компонентов или без них);
- венография — позволяет увидеть всю венозную сетку и места локализации сгустков;
- МРТ с использованием контрастов позволяет увидеть состояние глубоких вен.
- радиоизотопная сцинтиграфия.
Правильная и своевременная диагностика значительно облегчит процесс лечения и позволит избежать серьезных последствий заболевания.
Комплекс лечебных процедур
Заболевание довольно сложное, соответственно и лечение флеботромбоза глубоких вен не может быть простым. Подход к лечению всегда комплексный, в зависимости от этиологии и степени развития заболевания применимы различные методики.
Неотложная помощь
Заключается в обездвиживании и срочной госпитализации в хирургическом отделении.
Необходима в случае острого флеботромбоза, проявившегося в виде сильного отека, распирающей боли, цианоза кожных покровов, повышении температуры тела.
Консервативное лечение
Включает комплекс медикаментозной терапии и специализированных манипуляций:
- антикоагулянтные препараты (позволяют нормализовать вязкость крови);
- препараты — флеботоники (для приема внутрь, позволяют повысить тонус сосудов, что улучшает кровоток);
- дезагреганты (препядствуют слипанию тромбоцитов, не давая образовываться агрегатам);
- противовоспалительная терапия (чаще всего нестероидные препараты, снимающие воспаление);
- эластическая компрессия (бинтование, компрессионное белье) — важный этап в восстановлении после флеботромбоза.
- иммобилизация в положении, когда конечность в приподнятом состоянии.
- низкохолестериновая диета при флеботромбозе.
Хирургическое лечение
Показаниями к операции являются: эмбологенный тромбоз, гангрена сосуда, восходящий тромбоз, гнойный флеботромбоз.
-
Иссечение сосуда — для крупных вен применяют протезирование, либо, если позволяет вена, ее просто укорачивают с удалением поврежденного участка;
На фото операция при флеботромбозе
- Парциальная окклюзия — искусственным путем снижается проходимость вены (частично пережимается специальной клипсой). Применяется для избежания легочной эмболии.
- Эндоваскулярное вмешательство — в вену, с помощью специального катетера вводят небольшую конусообразную спираль, которая не дает двигаться большим сгусткам крови.
В чем опасность флеботромбоза
Длительное пребывание вен в состоянии недостаточного питания приводит к целому ряду осложнений, опасных для жизни.
Самые распространенные:
- посттромбофлебитический синдром — развивается после купирования острых явлений. Приводит к тяжелой хронической венозной недостаточности;
- от венозной недостаточности развиваются трофические язвы;
- осложнением восходящего или флотирующего тромбоза может быть тромбоэмболия легочной артерии, которая приводит к инфаркту.
Профилактические меры
Основные методы профилактики должны быть связанными с избеганием застоя крови, или повышения вязкости крови:
- здоровое питание (введение в рацион продуктов разжижающих кровь);
- при вынужденной иммобилизации — длительном перелете в неудобной позе, использовать компрессионное белье;
- вести подвижный и здоровый образ жизни;
- периодически проходить обследование в клинике.
Таким образом, флеботромбоз требует срочного лечения, особое внимание должно уделяться восстановительному периоду и профилактическим мерам. https://www.youtube.com/embed/VEghzqyFieM
Виды
Многих пациентов, которые столкнулись с заболеваниями сосудов интересует, что такое флебит. Флебит нижних конечностей – это воспалительное заболевание венозной стенки. Причин возникновения патологии несколько, но чаще всего она связана с варикозным расширением вен и является его осложнением. В некоторых случаях флебит возникает из-за инфекций.
Флебит может быть изолированным, когда поражается один участок сосуда и болезнь не распространяется дальше, но чаще всего протекает болезнь не изолированно. Также флебит бывает хронический и острый. При хронической форме симптомы выражены слабо, периодически возникают рецидивы заболевания. При остром пациент жалуется на боль, наблюдаются отеки, кожа вокруг пораженной области становится горячей и красной. Нередко острый флебит перетекает в острый тромбофлебит, с последующими осложнениями при отсутствии лечения.
Флебит нижних конечностей чаще всего протекает с образованием тромбов, а при отсутствии лечения болезнь сопровождается появление трофической язвы. Воспаление вен является серьезным заболеванием, которое нужно обязательно лечить. Поэтому всем людям нужно обязательно ознакомиться с симптомами патологии, и в случае их появления сразу обратиться за помощью к флебологу. Своевременное лечение поможет избежать опасных для жизни осложнений.
Воспаление вен нижних конечностей разделяется на следующие виды, в зависимости от его локализации:
- панфлебит;
- перифлебит;
- эндофлебит.
При эндофлебите возникает воспаление внутренней оболочки сосуда, чаще всего при механической травме, при инъекциях, а при перафлебите, наоборот, воспаляется наружная стенка вены. Перафлебит связан с воспалительным процессом в тканях вокруг сосуда. Панфлебит характеризуется воспалительным процессом и внутренней, и внешней оболочки вены.
В зависимости от пораженного сосуда все флебиты разделяют на следующие виды:
- Церебральный. В этом случае поражаются сосуды головного мозга, чаще всего патология связана с инфекцией.
- Постинъекционный. Такое заболевание возникает после инъекции препарата, на который у человека имеется личная непереносимость.
- Флебит воротниковой вены. Такая патология возникает при поражении вен брюшной полости.
- Мигрирующий флебит. Эта разновидность заболевания поражает чаще всего конечности, при этом воспаление имеет мигрирующий характер, оно самостоятельно возникает и пропадает в различных местах.
- Тромбофлебит. Такая патология является самой часто встречающейся, поражаются в таком случае нижние конечности, головной мозг, сердце. При тромбофлебите воспалительный процесс стенки сосуда сопровождается образованием тромба.
Флегмона шеи
Флегмона шеи определяется как заболевание с затяжным течением, при котором, наблюдается поражение межклетчаточных и межфасциальных пространств шеи. При наличии флегмоны шеи наблюдается также заполнение гнойным содержимым определенных межфасциальных пространств (подкожная флегмона шеи, межмышечная флегмона шеи и межфасциальная флегмона шеи). Имея в виду сложное анатомическое строение шеи, флегмоны могут иметь различное расположение. Флегмоны в отличие от абсцессов, которые развиваются в области шеи, не имеют четких эластичных стенок и при этом ограничены фасциями.
При флегмоне шеи, гнойное содержимое распространяется из одного пространства межфасциального в другое, способствуя развитию разлитых обширных областей поражения. Возбудители гнойно-воспалительного процесса легко могут распространяться по межфасциальной клетчатке, повреждая мышцы, сосуды, соединительную ткань, лимфатические узлы.
Как правило, флегмона шеи, возникает из-за осложнённого течения катаральной ангины, вскрытия перитонзиллярных и заглоточных абсцессов. Также может иметь развитие из-за альвеолита, периодонтита и остеомиелита нижней челюсти, отита, травм. Проникновение возбудителя флегмоны в жировую клетчатку может происходить различными путями: гематогенным способом, лимфогенным способом, при проникновении гноя из близлежащих воспалительных областей. Патогенными возбудителями при флегмоне шеи могут являться различные микроорганизмы: стрептококк гемолитический группы А, стафилококки, кишечная палочка, кластридии, синегнойная палочка.
При небольших флегмонах или при флегмонах, глубоко залегающих, внешние кожные проявления на шее могут отсутствовать. Температура тела, в основном, не повышается больше субфебрилитета. Проявления интоксикационного синдрома выражены слабо. А вот наружные или обширные флегмоны шеи выявить гораздо проще. На поверхности кожного покрова в области шеи отмечается заметная гиперемия, припухлость и болезненность. При проведении пальпации подкожной флегмоны на шее, определяется флюктуация и выраженная болезненность, сопровождающаяся напряжённостью кожи. Общее состояние больного представляется в виде тяжёлого или со средней степенью тяжести.
Также, при флегмонах шеи больные предъявляют жалобы на затруднение глотания и дыхания, особенно при сдавливании флегмоной глотки или пищевода. При подчелюстной форме флегмоны шеи, затруднено открывание рта и пережевывание пищи. Рот при этом находится в полуоткрытом состоянии, из него доносится гнилостный запах. По мере развития и течения заболевания состояние больного может значительно ухудшаться. При флегмоне шеи показано только хирургическое лечение с дренированием гнойных очагов в условиях стационара.
Флегмона кисти
Флегмона кисти определяется как гнойное воспаление поверхностных или глубоких мягких тканей кисти без ограничения распространения воспалительного процесса. Провоцирующим фактором развития флегмоны кисти считается неспецифическая гноеродная микрофлора, которая попадает в ткани кисти разными способами.
Первичный гнойный очаг может располагаться проксимальнее тканей кисти, при этом патогенные микроорганизмы по межфасциальным влагалищам проходят в толщу мягких тканей кисти, развивая в них воспалительный процесс. Флегмона кисти может являться осложнением панариция, а также различных воспалительных заболеваний кожного покрова на руке. Травматическое повреждение тоже может представляться причиной развития флегмоны кисти. Различают флегмоны пространства тенара и гипотенара, межпальцевые, центральные, преапоневротические и субапоневротические.
Подкожные флегмоны развиваются из-за присоединения гнойного процесса к имеющейся мозоли. Ее травматизация представляется отличными входными воротами для большого количества патогенных микроорганизмов. Помимо этого, развитию гнойно-воспалительного процесса способствует анатомическое строение фасций кисти и подкожной клетчатки.
Флегмоны межпальцевых промежутков определяются, как следствие подкожных панарициев на пальцах. По ходу подкожно-жировой клетчатки воспалительный процесс имеет распространение на межпальцевой промежуток и основание пальца.
Флегмоны пространств фасциальных тенара и гипотенара считаются осложнением подкожных панарициев или тендовагинитов 1,2 и 4 пальцев кисти. Последние появляются при травме области тенара и гипотенара. Но флегмоны гипотенара считаются редким явлением.
Клиническими признаками флегмоны кисти являются: отек тканей и гиперемия кожного покрова над воспалительным очагом, сильный болевой синдром, который резко усиливается при шевелении кистью и прощупывании пораженного участка. Очень часто у пациентов наблюдается общее недомогание, при больших флегмонах присоединяется повышение температуры тела до субфебрильных цифр. Флегмоны кисти требуют также хирургического вмешательства, специфика которого может отличаться по местам локализаций флегмон.
Терапия послеоперационного периода направлена на профилактику рецидивов флегмоны. Потому рекомендовано назначение антибактериальных лекарственных препаратов, а также ежедневные перевязки раневой полости с дренированием их антисептическими растворами и растворами антибиотиков.