Остеохондропатия позвоночника лечение
Содержание:
Диагностика заболевания
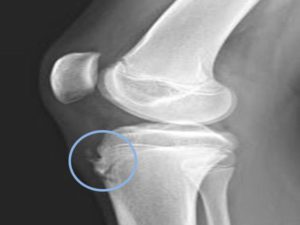
Место поражения голени
Распознать патологию можно по следующим симптомам:
- отечность пораженного участка;
- утолщения в мягких тканях;
- болевые ощущения во время пальпации;
- дискомфорт и боли при сгибании колена.
В первое время неприятные ощущения наблюдаются только периодически, как правило – во время ходьбы, бега или приседаний. Особенно сильные болевые ощущения появляются, когда пациент находится в положении стоя на коленях. При обострениях наблюдаются изменения в переднепрокисмальной части голени, которые особенно хорошо видны, если нога согнута в колене.
На первой стадии заболевания начинается некроз костной ткани, причем анализ крови на предмет наличия в организме воспалительного процесса результатов не дает. Этот период может продолжаться до нескольких месяцев.
Без должного лечения заболевание переходит в следующую стадию, которая классифицируется как «компрессионный перелом». Пораженный участок кости при этом проседает, костные балки могут вклиниться друг в друга. Рентгеновский снимок не показывает структурного рисунка кости, а суставная щель может значительно увеличиться.
Следующий этап – фрагментация бугристости большеберцовых костей , которая может длиться от полугода до 2-3 лет. Омертвевшие участки кости рассасываются, их заменяет грануляционная ткань и остеокласты. Рентгенография показывает уменьшение высоты берцовой кости.
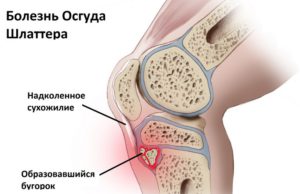
Болезнь Шлаттера
Остеохондропатия бугристости диагностируется на основе результатов рентгенографии. На снимке могут быть выявлены следующие признаки заболевания:
- нарушение структуры кости, светлые участки ткани чередуются с темными;
- формирование краевой полости, из-за которой невозможно различить контуры бугристости большеберцовой кости;
- смещение фрагментов кости проксимально и вперед;
- на последней стадии остеохондропатия может привести к деформации бугристости большеберцовой кости, в результате ее форма становится округлой и каплевидной.
Без должного лечения заболевание переходит в следующую стадию, которая классифицируется как «компрессионный перелом». Пораженный участок кости при этом проседает, костные балки могут вклиниться друг в друга. Рентгеновский снимок не показывает структурного рисунка кости, а суставная щель может значительно увеличиться.
Завершается протекание болезни Осгуда-Шлаттера восстановлением костной ткани. При этом восстанавливается форма и структура кости. Стадия может длиться от нескольких месяцев до 1,5 лет. Однако без квалифицированного лечения кость может так и не к изначальному виду, тогда заболевание перерастет в деформирующий артроз.
Болезнь Шлаттера
Для постановки диагноза врач проводит визуальный осмотр конечностей, сбор анамнеза больного, пальпацию. В некоторых случаях требуется УЗИ, общий и биохимический анализ крови. Последний назначается для исключения других видов заболеваний: часто остеохондропатию можно спутать с ревматоидным артритом.
Формы заболевания
Патология развивается в трубчатых костях на следующих участках:
- эпифизы — зона роста костной ткани;
- апофизы — расположенные рядом с эпифизами выступы кости с мышцами и связками.
Остеохондропатия — клинический процесс с характерной сменой фаз. В развитии патологии выделяют 5 стадий:
- асептический некроз;
- импрессионный перелом и фрагментация;
- рассасывание некротизированных тканей;
- регенерация;
- восстановление.
Остеохондропатия таранной кости (Синдром Диаза)
Такой недуг встречается редко, в основном у детей в период интенсивного роста. Таранная кость является частью голеностопного сустава и служит для равномерного распределения массы тела на все структурные элементы стопы. При синдроме Диаза, кроме некротизации костной ткани, происходит повреждение суставного хряща. Отсутствие лечения усугубляет дальнейшее разрушение хрящевой ткани. Патология сопровождается болью в голеностопном суставе, хромотой, болезненностью и опуханием нижней части ноги.
Болезнь Гаглунда-Шинца
Остеохондропатия бугра пяточной кости чаще отмечается у девочек. Наиболее выражены боли при интенсивных движениях — беге, прыжках, быстрой ходьбе. Обычно болезнь проходит по мере взросления, но боли в пятке сохраняются очень долго, иногда до полного завершения роста подростка. Характерной особенностью болезни такого типа является повышенная чувствительность задней части стопы. Со временем боли усиливаются — это заставляет больного при ходьбе опираться на пальцы, из-за чего походка искажается.
Болезнь Келлера I
Диагностируется чаще у мальчиков 3—9 лет. Болезнь представляет остеохондропатию ладьевидной кости с поражением эпифизарных зон, обычно на одной ноге. Болезненность и отечность задней части внутреннего края стопы вынуждает ребенка при ходьбе наступать на внешнюю сторону. У взрослых болезнь обнаруживается редко, в основном из-за травм, перегрузок тяжелой работы. В таких случаях некроз развивается на уже сформированной кости, поэтому лечение нужно пройти как можно раньше, чтобы избежать осложнений.
Болезнь Келлера II
Заболевание представляет хондропатию головок 2 и 3 плюсневых костей, но возможны случаи с множественным или двусторонним поражением. Особенностью множественного поражения является статическая деформация стопы — плоскостопие, дисплазия, вальгусная деформация большого пальца, увеличение в размерах головки костей, укорочение пальцев. При прощупывании больной чувствует болезненность у основания пальцев. Неприятные ощущения появляются при ходьбе босиком и в обуви с мягкой подошвой.
Болезнь Ренандера—Мюллера
Развитие асептического некроза сесамовидной кости первого плюснефалангового сустава, чаще встречается у молодых женщин. Патология проявляется характерной, постепенно нарастающей болью у оснований пальцев, особенно при наступании на ногу. На снимках видны структурные изменения сесамовидной кости с фрагментацией. Для этого участка необходима дифференциальная диагностика, так как исследуемые участки некроза, принимаемые за остеохондропатию, могут быть последствиями переломов.
Заболевание бугристости V плюсневой кости
Эту патологию некоторые медики сопоставляют с замедлением оссификации. Но протекает процесс всегда безболезненно и в одной плоскости. Поэтому боль и рентгеновские снимки, показывающие расположение фрагментов бугристости V плюсневой кости в двух плоскостях, являются важными показателями для диагностики, а также утолщение в месте поражения и отечность мягких тканей, заставляющие больного прихрамывать.
Диагноз
Решающую роль в диагностике играет рентгенологическое исследование. Как правило, производят рентгенографию пораженного сегмента в стандартных проекциях, а при необходимости и томографию (см.). Рентгенологически в развитии О. условно можно выделить 5 фаз, или стадий. В I стадии — подхрящевого некроза — рентгенол, картина кости может быть не изменена, несмотря на наличие симптомов болезни; в конце стадии появляется слабое ограниченное уплотнение костного вещества в зоне некроза. Во II стадии — стадии компрессионного перелома — в зоне некроза на рентгенограмме виден участок уплотнения кости гомогенного или неравномерного характера. Суставная щель расширена. I и II стадии соответствуют фазе некроза. В III стадии — стадии рассасывания — пораженный участок представляет собой несколько плотных бесструктурных фрагментов неправильной формы (фаза фрагментации). IV стадия — стадия регенерации — характеризуется постепенной нормализацией рентгенол. структуры кости, иногда с развитием кистовидных полостей. В конечной, V стадии О. происходит либо полное восстановление структуры и формы кости, либо развиваются признаки деформирующего артроза (см.), IV и V стадии соответствуют фазе исхода. Интервалы между очередными рентгенол. исследованиями зависят от стадий болезни и составляют в среднем от одного до нескольких месяцев во II стадии, от 0,5 до 1 года, а иногда и более, в III и IV стадиях.
Стадии остеохондропатии
Деление болезни на стадии по клиническим проявлениям довольно условно. Одновременно могут наблюдаться изменения, соответствующие двум или трём фазам течения заболевания.
Первая – стадия асептического некроза костного губчатого вещества в результате сосудистых расстройств.
Вторая – стадия ложного склероза, вызвана сдавливанием некротизированных костных балок (перекладин), под влиянием динамических и статических нагрузок.
Третья – стадия фрагментации, характеризуется внедрением хрящевых разрастаний в губчатую костную ткань. Наибольшее количество обращений происходит именно в это время.
Четвёртая – репарации, отличается интенсивными восстановительными процессами губчатого костного вещества.
Пятая – стадия восстановления с остаточными явлениями деформации.
Историческая справка
В 1983 году впервые описаны боли, возникающие в задней части пяточного сочленения. Описал недуг хирург Эдвард Альберт, который считается родоначальником термина «ахиллодиния». Но в своем труде он не выдвигал теории о причинах и механизме развития болезни.
Патрик Хаглунд в 1928 году впервые изложил свое видение, что болевой синдром в дистальной части ахиллова сочленения может быть спровоцирован действием ряда причин. По его теории, понятие «ахиллодиния» является слишком обобщенным и не выделяет истинной перопричины болевого синдрома. Он предположил, что патологию провоцирует:
- Ахиллотендинит (воспалительный процесс в области ахиллова сухожилия),
- Ахиллобурсит (воспаление синовиальной сумки, окружающей сухожилие),
- Патология зоны эпифиза, отвечающей за рост пяточной кости у детей.
П. Хаглунда предположил, что фактором, провоцирующим развитие поверхностного бурсита, являлось ношение неудобной или маленькой обуви, а глубокого –разовая или хроническая травматизация. Глубокий бурсит он предложил лечить оперативным путём.
В работах 1990-1991 годов сохранялась терминологическая путаница: помимо синдрома Хаглунда использовались термины «ахиллодиния», «ахиллобурсит».
В отечественной литературе для описания патологии в области пяточной кости использовались термины: «болезнь Хаглунда» (аномальной кости, расположенной между ладьевидной костью предплюсны и головкой таранной кости) или болезнь «Хаглунда-Шинца» (апофиза пяточной кости).
Классификация
Остеохондропатии подразделяют на такие группы:
- Остеохондропатии эпифизов трубчатых костей – в эту группу входит поражение пястных, плечевой костей, головки бедренной кости, фаланг пальцев кисти, головки плюсневой кости (на стопе).
- Остеохондропатии коротких губчатых костей – к этой группе относится поражение полулунной и ладьевидной кости стопы и кисти, тел позвонков.
- Остеохондропатии апофизов (апофозиты) — тазовых костей, позвонков, коленной чашечки, пяточной кости, пятой плюсневой кости на стопе.
- Частичные клиновидные некрозы суставных концов костей (состояние также называют рассекающий остеохондроз) — в эту группу входят поражения головки плечевой кости, тела таранной кости (на стопе), отдаленного эпифиза плечевой кости.
Существуют и другие классификации этой патологии. Выделяют следующие разновидности остеохондропатии в зависимости от того, где локализуется патологический процесс:
- Болезнь Осгуда-Шляттера – поражается бугристость большеберцовой кости. Заболевание чаще всего диагностируется у подростков, когда те активно растут и занимаются спортом с существенными нагрузками на ноги. После прохождения всех стадий заболевания под коленом могут сформироваться специфические шишки.
- Болезнь Пертеса (Легга-Кальве-Пертеса) – для этого недуга характерна хондропатия головки бедренной кости. Чаще всего болезнь развивается у мальчиков-подростков. Впоследствии оно может спровоцировать артроз тазобедренного сустава.
- Остеохондропатия костей стопы (болезнь Келлера) – поражается ладьевидная кость или головки плюсневых костей. Болезнь приводит к боли при ходьбе, хромоте, отеку стопы, увеличению головок плюсневых костей.
- Остеохондропатия пяточной кости (пяточный апофизит) – повреждается бугристость пяточной кости в том месте, где прикрепляется ахиллово сухожилие. Преимущественно диагностируется у девочек-подростков, может развиваться у детей. Апофизит пяточной кости у ребенка приводит к образованию отека, боли, усиливающейся во время ходьбы. Впоследствии в месте поражения образуется пяточная шпора.
- Хондропатия коленного сустава – происходит патологический дегенеративно-дистрофический процесс в надколенной чашечке, при котором повреждается хрящевая ткань. В итоге нарушается двигательная активность, болит колено. Чаще всего поражение надколенника происходит у подростков – мальчиков и девочек. Со временем остеохондропатия коленного сустава может привести к развитию артроза коленного сустава.
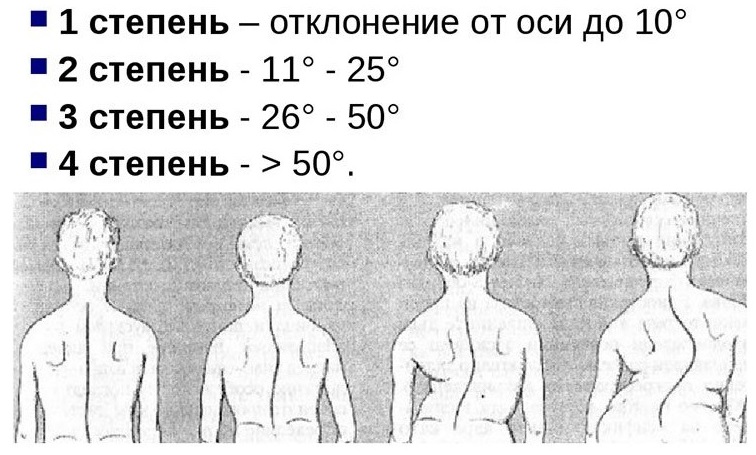
- Остеохондропатия позвоночника (болезнь Шейермана-Мау) – как правило, развивается у детей, когда те интенсивно растут. Для поражения позвоночника такого рода характерно усиление грудного кифоза, который развивается вследствие деформации тел позвонков из-за хондропатии замыкательных пластинок позвонков. Ребенок сутулится, у него развивается боль в спине, а позже вследствие этой патологии может нарушаться работа внутренних органов.
- Болезнь Кинбека — развивается хондропатия полулунной кости кисти, которая возникает вследствие постоянного травмирования кисти. При такой форме болезни боль усиливается при нагрузках. Впоследствии может развиваться атрофия мышц предплечья.
Клиническая картина
Течение О., как правило, длительное (2—3 года). Д. Г. Рохлин (1952) различает 3 фазы клин, течения асептического некроза: фазу некроза, дегенеративнопродуктивную фазу, или фазу фрагментации, и фазу исхода. В первой фазе больной жалуется на утомляемость, неясные болезненные ощущения; появляются небольшие функциональные нарушения, локальная боль, хромота (при поражении нижних конечностей), затем возникает компрессия некротизировавшегося участка кости. Во второй фазе боли усиливаются, больной щадит пораженную конечность. К исходу второй фазы боли могут исчезнуть, но функция конечности не восстанавливается. В третьей фазе наблюдается процесс восстановления или развитие деформирующего артроза с возобновлением болей.
У детей в период роста асептический некроз приводит к нарушению остеогенеза — торможению энхондральной оссификации. При развитии вторичных ишемических нарушений наблюдается преждевременное закрытие зоны роста и деформация суставного конца кости.
Лечение
болезни Келлера Iболезни Ирейсера
Как правило, болезнь Келлера 1 лечится с помощью консервативной терапии. Если в процессе диагностики был выявлен перелом ладьевидной кости кисти, то лечение проводится с использованием гипсовой повязки. При поражении стопы ноги необходимо обеспечить ее разгрузку и последующую иммобилизацию. Стопу, которая болит, необходимо держать в состоянии неподвижности. В большинстве случаев гипс на стопу или кисть (при поражении запястья) накладывается на четыре недели. После снятия гипса ребенка, у которого ранее произошел асептический некроз, необходимо ограничить в подвижности. Иногда больному показано ходить с тростью или передвигаться с помощью костылей. После снятия гипса ребенку желательно носить специальные стельки, которые изготавливаются по индивидуальному заказу. Если стельки сделаны правильно, то их использование дает возможность уменьшить то давление, которое приходится на ладьевидную кость. Следовательно, ребенок не страдает от сильной боли, а питание тканей восстанавливается быстрее. Очень важный момент в процессе лечения – ношение ребенком правильно подобранной ортопедической обуви, которая позволяет сохранить правильную форму стопы.
Не нужно в период восстановления прыгать, бегать, чтобы в кости стопы не образовалась трещина. К тому же если кости после перелома срастаются не сразу, то позже может образоваться ложный сустав. При таком состоянии изменяется структура, а также форма противостоящих отломков кости
Иногда в этом случае требуется хирургическая операция, поэтому к периоду реабилитации при болезни Келлера следует отнестись с особым вниманием
кальцияфосфоравитамины B E
Оперативное лечение практикуется относительно редко. Однако когда отмечаются сильные боли, а эффекта от консервативной терапии не наблюдается, возможно проведение реваскуляризирующей остеоперфорации. При такой операции в ладьевидной кости проделываются небольшие каналы, в которых относительно быстро прорастают новые сосуды. Это позволяет существенно улучшить питание кости, которая восстанавливается более активно. Как следствие, болезнь Келлера I излечивается намного быстрее.
При условии правильного подхода к лечению и при своевременном применении всех указанных методов ребенок выздоравливает, и нарушений функций стопы после болезни не отмечается. Но если недуг не лечить, что случается очень часто ввиду отсутствия диагностики, форма ладьевидной кости часто нарушается, и у ребенка развивается плоскостопие.
Лечение болезни Келлера 2 заключается, прежде всего, в ограничении движений. Это достигается с помощью наложения повязки из гипса на стопу. Такую повязку следует носить на протяжении 3-4 недель, а после ее снятия необходимо избегать слишком сильных нагрузок. Кроме того, назначаются физиотерапевтические процедуры, сеансы массажа мышц стопы и голени. Эффективна в данном случае также специальная лечебная гимнастика. Также практикуется ношение ортопедической обуви, периодические ванны для ног
Важно учесть, что при отсутствии лечения недуг может продолжаться около трех лет, и, к тому же, может нарушиться функция сустава
Осложнениями болезни Келлера при отсутствии адекватного лечения могут стать деформации костно-мышечной системы, остеоартроз, плоскостопие, контрактура сустава.
Основные причины остеохондропатии
Согласно статистическим данным, остеохондропатии составляют примерно 2,5 – 3% от общего числа выявленных костно-суставных патологий. Однозначных причин развития остеохондропатии медицинской наукой на данный момент не определено, поскольку это заболевание костей отличается большим многообразием форм. Но большинство специалистов сходятся во мнении, что причиной недуга является нарушение нормального кровоснабжения различных участков скелетного аппарата.
Нехватка поступающих с кровью стимуляторов регенерации вызывает сбой в ходе восстановительных процессов. Костная ткань нижних конечностей в местах дефицита питательных веществ становится хрупкой, легко поддается травмированию и деформации, в местах наибольшей нагрузки на сустав развиваются остеофиты – костные наросты. Одновременно с губчатым веществом, из которого состоит головка сустава, разрушается и окружающая его хрящевая оболочка. В итоге процесс приводит к некрозу – постепенному отмиранию костно-хрящевых клеток.
Спровоцировать местное нарушение кровообращения, ведущее к развитию остеохондропатиии, способны следующие факторы:
- Травмы конечности. При восстановлении (сращивании) после травмирования костной и хрящевой ткани может произойти частичное защемление кровеносного сосуда, приводящее к ограничению идущего по нему кровотока,
- Гормональный дисбаланс, возникающий во время перестройки систем организма в пубертатный (подростковый) период,
- Бурный рост, приводящий к дефициту в организме солей фосфора, кальция, и других микроэлементов, необходимых для укрепления костей,
- Отставание развития системы кровоснабжения от роста скелета в подростковом возрасте,
- Чрезмерная нагрузка на костный аппарат в детском и подростковом возрасте – занятия спортом или хореографией,
- Гиподинамия – нередкое явление среди современных подростков, увлеченных компьютерными играми и соцсетями, приводящее к застою кровотока,
- Дефицит в рационе питания белка, необходимого для укрепления структуры мышц и костно-хрящевой ткани,
- Нехватка витаминов,
- Лишний вес, который не только увеличивает хроническую нагрузку на суставы, но и лишает их значительного объема крови из-за необходимости снабжения ею жировой ткани,
- Врожденные аномалии развития костно-суставного аппарата, такие как дисплазия – недоразвитость сустава,
- Инфекции различной этиологии,
- Эндокринные патологии
- Наследственная предрасположенность. Если один из родителей когда-либо страдал осеохондропатией, вероятность развития ее у ребенка значительно повышается.

Остеохондропатии выделены в отдельную группу в МКБ-10 (десятом варианте Международной классификации болезней). Код отсеохондропатии по МКБ 10 зависит от локализации патологии:
- Остеохондропатия бугристости большеберцовой кости – М92.0,
- Остеохондропатия коленного сустава – М92.5,
- Остеохондропатия коленной чашечки – М92.4,
- Остеохондропатия таза и остеохондропатия лонно-седалищного сочленения, а также остеохондропатия головки бедренной кости и тазобедренного сустава – М91.
Патологии остальных частей костного аппарата нижних конечностей – остеохондропатия голеностопного сустава, остеохондропатии стопы, включающие остеохондропатию ладьевидной кости стопы, остеохондропатию таранной кости, остеохондропатию пяточной кости и 1 2 плюсневых костей стопы, – относятся к подгруппе, названной «Другие остеохондропатии». Она имеет общий код М93.
Рассекающий остеохондроз таранной кости
Относится к редко встречающимся поражениям таранной кости. Большинство авторов связывают возникновение заболевания с травмой голеностопного сустава. Процесс локализуется в области блока таранной кости и носит характер асептического воспаления. При рентгенологическом исследовании находят очаг деструкции с фестончатыми контурами и ячеистой структурой, отграниченный от неизмененной кости зоной склероза.
Кроме того, наблюдается истончение и выпячивание замыкательной пластинки над очагом деструкции. При лабораторных исследованиях отклонений от нормы не выявляется. Заболевание может протекать по типу двустороннего поражения.
При выборе метода лечения рассекающего остеохондроза учитывают выраженность болезненных симптомов. В случае, если заболевание протекает с незначительным болевым синдромом и длительным латентным периодом, хорошие результаты могут быть достигнуты консервативными методами (физиотерапевтические процедуры, разгрузка конечности). При наличии мучительных болей и рентгенологической картины выраженной деструкции костной ткани показана операция типа краевой резекции, позволяющая предупредить развитие деформирующего артроза голеностопного сустава.
Остеохондропатия головок плюсневых костей (болезнь Келера II)
По данным литературы, асептический некроз головок плюсневых костей составляет 0,22 % от всех ортопедических заболеваний. Это одна из наиболее частых локализаций остеохондропатии. Встречается в возрасте 10—20 лет преимущественно у женщин.
Кроме типичной локализации болезни Келера II в головках II и III плюсневых костей, иногда встречаются атипичные формы поражения (множественные, двусторонние поражения головки IV, I, V плюсневых костей). Особенностью множественного поражения головок плюсневых костей является наличие у таких больных статических деформаций стопы: продольного и поперечного плоскостопия, плосковальгусной деформации стопы, вальгусной деформации I пальца. У многих больных отмечаются также признаки диспластического развития.
Клинически определяются припухлость и болезненность в области пораженных процессом головок плюсневых костей, движения в плюснефаланговых суставах ограничены. Рентгенологическая картина зависит от стадии процесса. Деструктивные изменения приводят к перестройке костной ткани, ее фрагментации, уплощению и деформации головок. В конечной фазе заболевания определяют признаки деформирующего артроза с типичными костными разрастаниями в области головки и меньшими изменениями в области основания фаланги.
У многих больных клинически и рентгенологически процесс заканчивается полным выздоровлением. Переход остеохондропатии в деформирующий артроз вовсе не обязателен, если исключить многократные травмы стопы. Благоприятный исход имеет место в тех случаях, когда первичный некроз не осложняется переломом. Избежать этого удается не всегда.
Односторонние поражения головок плюсневых костей часто приводят к чрезмерной нагрузке на другую стопу, что иногда становится причиной патологической перестройки плюсневых костей (болезнь Дейчлендера). Такие больные узнают о перенесенной ими когда-то болезни Келера II много лет спустя при рентгенологическом обследовании по поводу болей в стопе, обусловленных развитием болезни Дейчлендера.
Лечение асептического некроза головок плюсневых костей консервативное: покой конечности на 2—2,5 нед, ванны, массаж, лечебная гимнастика, физиотерапевтическое лечение. При ходьбе рекомендуется пользоваться рациональной обувью, в которую необходимо вкладывать ортопедические стельки, обеспечивающие поддержку продольного и поперечного сводов. При безуспешности консервативного лечения показана операция — удаление костных разрастаний с деформированной артрозом головки и придание ей сферической формы.
Иногда возникает необходимость в экономной резекции суставного конца проксимальной фаланги
Никогда не следует резецировать головку плюсневой кости — это утрата важной опоры и начало краха поперечного свода
Симптомы
В зависимости от локализации патологического процесса, остеохондропатия может проявляться по-разному. Но есть и общие признаки, характерные для всех разновидностей заболевания. Начинается болезнь с болей в кости. Сначала она появляется после сильных нагрузок, но при прогрессировании некроза может стать постоянной. Потом развивается воспалительный процесс с покраснением кожи и отеком.
Еще советуем прочитать:Остеохондропатия Осгуда Шляттера
Если поражены нижние конечности, меняется походка, пациент начинает хромать. При некрозе тел позвонков развивается остеохондропатический кифоз или сколиоз. На поздних стадиях недостаток минералов приводит к повышенной ломкости костей. Возникают патологические переломы даже от веса собственного тела.
Нарушение обменных процессов и кровообращения отражается на состоянии мышц. Их тонус снижается. Часто поражаются суставы, ограничивается их подвижность. От некроза может пострадать колено, локоть или запястье. Но при своевременном лечении их функции восстанавливаются.
Как лечить
Основной задачей лечения остеохондропатии является восстановление структуры кости и предотвращение ограничений функции суставов у детей. Необходимо устранить нарушение кровообращения и наладить обменные процессы в костной ткани.
Самый эффективный метод терапии – это разгрузка пораженной конечности, обеспечение ее неподвижности, а также физиотерапевтические процедуры. Больному показан постельный режим, вытяжение пораженной конечности. В дальнейшем рекомендуется ношение ортезов
А при остеохондропатии пяточной кости у детей очень важно использовать специальную ортопедическую обувь или стельки
Эффективны для лечения парафиновые или грязевые аппликации, УВЧ, фонофорез с мумие, электрофорез с кальцием. Часто назначается криомассаж, акватерапия. Эффективен и общеукрепляющий массаж для всего тела. Необходимо также выполнять упражнения лечебной гимнастики для здоровой конечности и других мышц. Полезна дыхательная гимнастика.
Хирургическое лечение применяется при сильной деформации скелета или серьезных нарушениях осанки. Оперативное вмешательство необходимо и при отрыве костного фрагмента. Его нужно удалить, чтобы он не вызвал воспаление и блокировку сустава. После выздоровления также может быть назначена операция. Это происходит в тех случаях, когда остеохондропатия привела к появлению контрактур или в косметических целях.
 Физиотерапевтические процедуры – это один из самых эффективных методов лечения
Физиотерапевтические процедуры – это один из самых эффективных методов лечения
Медикаментозное лечение
Различные препараты назначают с целью уменьшения болевых ощущений, снятия отека, восстановления минерального обмена и кровообращения. Назначаются чаще всего нестероидные противовоспалительные препараты – «Диклофенак», «Ибупрофен», «Напроксен». Эффективен электрофорез с «Новокаином» или «Анальгином». Для восстановления костной ткани применяются витаминно-минеральные комплексы и хондропротекторы. А для нормализации кровообращения – «Пентоксифиллин», «Дибазол», «Эуфиллин», «Берлитион».
Эффективно снимают боли наружные средства. Чаще всего применяются мази на основе Диклофенака или Ибупрофена, например, «Диклак», «Долобене», «Фастум» и другие. Полезны ванночки с морской солью или компрессы с «Димексидом» на пораженный участок кости.
Остеохондропатия – довольно серьезное заболевание, вызывающее сильные боли и ограничение подвижности. А дети, которые чаще всего страдают от этой патологии, переносят такое тяжело. Поэтому лучше предотвратить некроз костной ткани. Для этого нужно стараться не подвергать ребенка повышенным физическим нагрузкам, укреплять мышечный корсет и следить за правильным питанием. А при первых признаках патологии необходимо обратиться к врачу, чтобы как можно раньше начать лечение.