Растяжение синдесмоза голеностопного сустава
Содержание:
Диагностика
В первую очередь следует визуально определить состояние пациента: обратить внимание на его положение во время движения, как осуществляется ходьба, есть ли дисфункции мышц, деформация голеностопного сустава или другие неврологические отклонения при движении. Если при определённом положении стопы во время движения возникает боль, то пациент нуждается в углубленном осмотре и оценке этих движений
Затем производится физикальный осмотр пациента в положении сидя для определения состояния стопы в целом. В запущенных случаях может наблюдаться нарушение мышц стопы, вплоть до атрофии, что приводит к молоткообразной деформации пальцев.
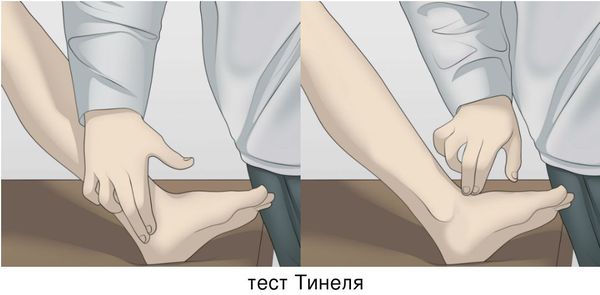
Одними из типичных провокационных проб являются постукивание (синдром Тинеля) и сдавление (синдром Гольдберга) большеберцового нерва — вызывают боль и парестезии в подошвенной части стопы. Также используется турникетный (манжеточный) тест.
Стоит отметить, что при синдроме тарзального канала отсутствует ахилловый рефлекс, но при этом частично сохраняется активное приведение стопы и сгибание в голеностопном суставе.
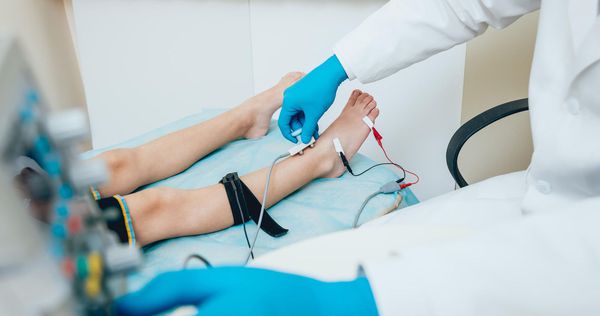
В дополнение к осмотру используют электронейромиографию (ЭНМГ) нижних конечностей: на наличие проблемы будет указывать снижение скорости проведения импульсов по чувствительным волокнам позади медиальной лодыжки.
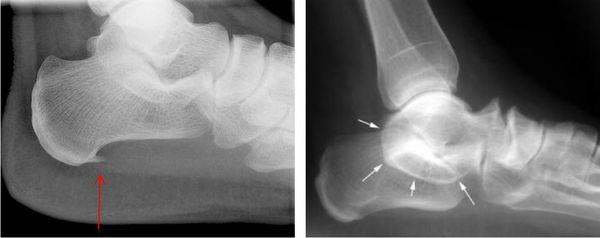
При подозрении травматической природы синдрома проводится рентгенография голеностопного сустава и стопы. Во время исследования также можно обнаружить костные выступы и остеофиты.
Для выявления патологий мягких тканей проводят МРТ голеностопного сустава стопы: могут быть обнаружены тендинит (дистрофия сухожилия), теносиновит (воспаление сухожилия), липомы или другие новообразования, варикозное расширение вен и кисты ганглиев.
Ещё один достоверный и ранний способ диагностики — это мышечное тестирование:
- тест для короткого сгибателя пальцев — пациенту предлагают сгибать среднюю фалангу II-IV пальцев, исследователь фиксирует проксимальные фаланги в разогнутом состоянии и препятствует движению средних;
- тест для длинного сгибателя пальцев — пациенту предлагают сгибать ногтевые фаланги II-IV пальцев, исследователь препятствует этому движению и держит проксимальные фаланги;
- тест для короткого сгибателя большого пальца — пациенту предлагают сгибать проксимальную фалангу большого пальца при разогнутой дистальной, исследователь препятствует этому движению;
- тест длинного сгибателя большого пальца — пациенту предлагают согнуть концевую фалангу большого пальца, исследователь препятствует этому движению и держит проксимальную фалангу разогнутой.
Существует тест оценки тяжести тарзального туннельного синдрома — это нингидриновая проба. Оценка в 10 баллов указывает на нормальную стопу, оценка в 0 баллов говорит о наиболее выраженной патологии стопы.
Лечение кисти
Лечение туннельного синдрома кисти включает 2 основные направленности: консервативные методы или хирургическое вмешательство.
Консервативные методы
Ранние стадии выявленного синдрома в большинстве случаев излечиваются только консервативной терапией.
Чаще всего используются несколько консервативных методов в комплексе.
Консервативные методы лечения синдрома карпального канала:
- Иммобилизация и ограничение двигательной активности. Накладывается шина или жесткая повязка на запястье, чтобы зафиксировать ее положение и исключить давление на срединный нерв. Особенно уместно применять способ ночью. Необходимо избегать нагрузок и действий, которые вызывают боль. При необходимости нужно сменить профессиональные условия, хотя бы на время.
- Прикладывание холода. Актуально в начале заболевания при отечности конечности.
- Фармакологические препараты. Применяются противовоспалительные средства. Могут быть в таблетках, в виде инъекций или мазей. Обычно назначают: аспирин, преднизон, преднизолон, нимесил, ибупрофен, нурофен, нимесулид, гидрокортизон и др.
- Физиотерапия. Для облегчения состояния проводят: массаж, упражнения на растяжку, иглоукалывание, электрофорез, прогревание.
- Народная медицина. Частично устраняют симптомы прикладывание капустных листьев или подорожника, контрастные ванны для рук, растирание запястья смесью из растительного масла и черного перца, питье мочегонных напитков.
Оперативное вмешательство
Цель хирургического вмешательства – удалить тканевые участки, из‐за которых происходит компрессия на срединный нерв.
Операция при кистевом синдроме производится одним из двух вариантов: открытым или эндоскопическим рассечением.
При открытых операциях делается разрез на запястье (длиной около 5 см) и связок вдоль запястного туннеля. Далее производится частичное или полное рассечение карпальной связки.
Эндоскопические операции характеризуются меньшей площадью разреза: делают 2 разреза по 1 см. В середину вводится камера, которая отображает всю процедуру на экране. Этот способ обеспечивает короткий послеоперационный срок.
Обе операции выполняются под местным обезболиванием и чаще всего проводятся амбулаторно.
Критерием восстановления считается не только возобновление физической активности, но и возвращение возможности осуществлять ту же деятельность, которая и спровоцировала заболевание. Общая продолжительность восстановления после кистевого синдрома может достигать от 1 месяца до 1 года.
Последние исследования в области лечения
По данным здоровьесберегающего сайта «Полисмед» распространенность кистевого туннельного синдрома составляет около 1,5–3% в мире, 50% из которых – активные пользователи компьютера.
Благодаря исследованиям в области профилактики и лечения карпального синдрома, разработаны специальные платформы для работы с клавиатурой и мышкой, а также летающая компьютерная мышка с магнитным кольцом.
Эти изобретения исключают нагрузку на запястье и являются эргономичными.
Согласно результатам исследований американского университета University of Maryland Medical Centre, хирургическое лечение туннельного кистевого синдрома превалирует над консервативным.
Изучение проблемы в Великобритании, позволило сделать вывод, что операция при синдроме карпального канала в большинстве случаев (около 75% опрошенных) сохраняет функцию руки.
Положительная динамика после операции у лиц, старше 65 лет, наблюдается непродолжительное время.
Касательно сравнения эффективности методов операции, единогласных мнений нет. Однако, по данным российского Научного центра неврологии, мини‐инвазивная оперативная методика позволяла пациенту быстрее приступить к работе.
Виды заболевания
Запястный канал – это пространство, ограниченное бороздкой запястья и удерживателем сгибателей кисти. Через канал проходит срединный нерв, который относится к смешанным нервам, потому что он имеет разветвления двигательных и чувствительных нервов.
Поражение нерва компрессионно-ишемического характера, или сдавливание, происходит между связкой, удерживающей мышечные сухожилия, которые необходимы для сгибания пальцев и кистей и тремя костными стенками. Поэтому при синдроме наблюдается поражение как двигательной, так и чувствительной функции руки.
Часто термин «синдром туннельного канала» отождествляется с хронической травмой от постоянного перенапряжения, а это уже относится к обширной группе заболеваний туннельных невропатий:
- Невропатия надлопаточного нерва. При этом поражении развивается боль в области предплечья, плечевого сустава.
- Заболевание периферического нерва в области подмышки. Боль при этом образуется в области задненаружного отдела плеча. При этом нередко возникает паралич сгибателя среднего пальца руки.
- Синдром запястного канала. Образуется в результате зажатия нерва, находящегося в срединном канале.
- Невропатия локтевого нерва. Образуется в результате продолжительного сдавливания локтевого нерва при длительном постельном режиме, продолжительном удержании руки в согнутом положении (при пользовании телефоном, работе за компьютером). При этом развивается боль в области локтя.
-
Нарушение лучевого нерва и его разветвлений. При этом происходит паралич пальцев, разгибателей кисти, нарушается чувствительность в области предплечья, тыльной стороны кисти.
Туннельный синдром запястья кисти
Эти заболевания связанны с профессиональной деятельностью, чаще встречаются у людей, работа которых обусловлена хроническим перенапряжением, выполнением однотипных движений:
- тендовагинит;
- миозит;
- эпиконделит плеча;
- бурсит;
- остеохондроз позвоночника;
- защёлкивающийся палец;
- синдром плечелопаточного периартроза.
Среди всех заболеваний туннельный синдром в 3 раза чаще развивается у женщин после 40 лет, чем у мужчин.
Проявления и терапия синдрома предплюсневого канала
- Симптоматическая картина
- Диагностирование
- Лечебные мероприятия
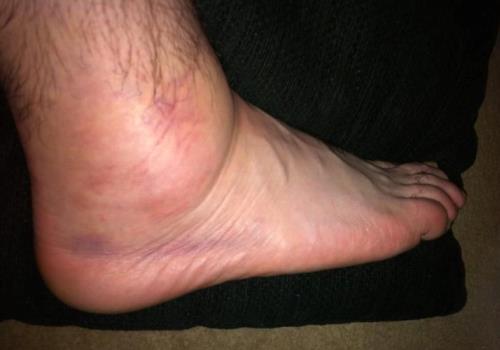
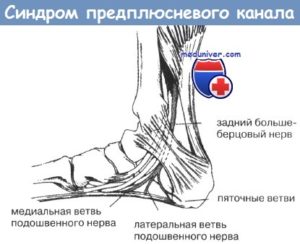
Синдром предплюсневого (тарзального) канала относится компрессионным невропатиям большеберцового нервного пучка во время его расположения под удерживателем супенаторов, клиническая картина проявляется в болевом ощущении и покалывании в медиальной лодыжечной области.
В основном поражаются лица в возорастном диапазоне от 40 до 60 лет. Патологии свойственен односторонний характер повреждения.
Непосредственными пичинами может стать травмирование голеностопного суставного сочленения.
Другие причинные факторы формирования синдрома тарзального канала:
- Пронация (подъем латеральной стороны ступни во время ходьбы либо бега. Вальгусное деформирование ступни
- Отек сухожилий мышц-супинаторов. Они проходят по медиальной стороне лодыжки и подошвенной плоскости к фалангам, обуславливают двигательные акты пальцами.
- Артрит инфекционной природы. Воспалительный процесс суставного сочленения может привести к развитию отека и повышению прессинга на большеберцовый нерв, а это окажет отрицательное влияние на его состояние.
- Отеки/опухание при застое крови в случае варикозного расширения венозных сосудов. Такое расстройство кровообращения становятся причинным фактором возвращения и застоя крови в окружающих тканях, вследствие которого происходит сдавливание большеберцового нерва.
- Опухолевые новообразования мягких тканей в зоне тарзального канала.
- Новообразования нервного пучка и его оболочек.
- Костные наросты.
Симптоматическая картина
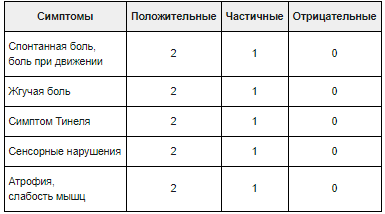
Патологический процесс характеризуется наличием болевого ощущения и покалывания на подошвенной поверхности на протяжении нескольких месяцев либо лет. На начальных этапах патологии больные предъявляют жалобы на болевой синдром на подошве во время ходьбы, а далее возникает спонтанным образом в ночное время.
Болевой синдром распространяется от ступни и до ягодицы по задней плоскости нижней конечности, усиливается во время разгибания стопы. Спустя некоторое время (года) возникает слабость в фалангах ступни. На чувство жжения, онемения и покалывания в ступне жалуются примерно 60% больных.
Симптоматика усиливается либо уменьшается на протяжении многих лет, происходит обострение в период ношения некомфортной обуви.
https://youtube.com/watch?v=Ws3DMhHKGWk
Объективный осмотр больного позволяет выявить болезненность во время пальпирования и перкутирования нерва у предплюсневого канала, иррадиирование болевого ощущения и онемения в ступню (95-95%), болезненность при пальпировании вдоль седалищного нерва от ступни и до ягодицы (1/2 случаев), гипестезию подошвенной плоскости (60%), гипотонию подошвенных супинаторов ступни и пальцев (70%), гипотрофические явления мышечных волокон стопы (65%); трудность или вообще неспособность хождения «на цыпочках» (95%). Наблюдаются парестезии в ступне (63%).
Симптомы Тинеля и Фалена наблюдаются в 2/3 случаев. Слабость подошвенных супинаторов ступни и пальцев
Диагностирование
С целью правильного диагностирования следует провести следующие мероприятия:
- Анализ глюкозы в крови (с целью дифференциации гипергликемического синдрома при невропатии диабетического генеза).
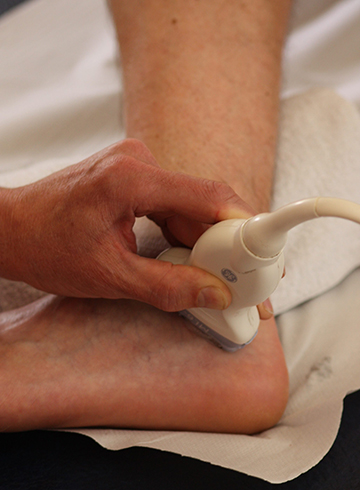
- УЗИ либо МРТ суставного сочленения с целью дифференциации с опухолевыми новообразованиями мягких тканей ступни.
- ЭМГ, ЭНМГ. Проводится для определения возможного существования расстройства проводимости по нейроволокнам.
- Рентгенографическое обследование стопы (костное разрежение, истончение фаланговых костей, нарушение целостности кости.
Лечебные мероприятия
Лечебный комплекс состоит из:
- Симптоматическая терапия — антиотечная, обезболивающая.
- Физиотерапевтическое лечение в виде лечебного массажа, новокаиновых и гидрокортизоновых блокад.
- Ортопедическое корректирование.
- Оперативный способ лечения. Прибегают в случае стойкого отсутствия эффективности консервативного способа лечения
Лечебный комплекс назначается в индивидуальном порядке исключительно после постановки соответствующего диагноза соответствующим врачом.
Базисными лекарственными препаратами могут служить:
- Дипроспан, Кеналог (глюкокортикостероидное, иммунодепрессивное, антивоспалительное медсредство). Режим дозировки: 1 мл препарата подлежит введению непосредственно в точку сдавления нервного пучка.
- Диакарб (диуретическое средство, антиотечный препарат). Режим дозировки: пероральный прием в дозе 250–370 мг в сутки (1-1/2 таблетки) в утренние часы. Максимально диуретический эффект можно достичь при использовании через сутки либо по два дня подряд с 24-часовым перерывом.
Лечение при тарзальном синдроме
Направление лечения предопределяет необходимость достижения определенным (консервативным или хирургическим) методом снижения сдавления большеберцового нерва в канале. Патологические разрастания проходящих рядом тканей требуют обязательного проведения оперативного лечения, с достижением декомпрессии тарзального канала. Достигается при рассечении удерживающей связки или удалении сдавливающих патологических образований.
 Лечение при тарзальном синдроме
Лечение при тарзальном синдроме
Устранение причин:Перегрузка сухожилия, перерастяжения нерва – обеспечение покоя.Деформация стопы – проводится ортопедическая коррекция.Воспалительные процессы — инфильтрация пораженной области.Биомеханические изменения в стопе – применение ортопедических стелек.Проекционное сдавление тарзального канала – ношение свободной обуви.
При острых болях применяется локальная инъекционная терапия анальгетическими средствами. Выраженные воспалительные явления снижаются при применении противовоспалительных средств.
https://youtube.com/watch?v=bMbCufMXnWo
Осложнениями проведения оперативного метода лечения данного синдрома будет:
— появление рубцовой ткани, стимулирующей рецидивное компрессионное положение нерва,
— повреждение ветвей большеберцового нерва.
Учитывая возможные нарушения двигательной функциональности стопы, потерю чувствительности тыльной поверхности стопы, снижение тонуса мышц-сгибателей стопы, послеоперационные осложнения необходимо проведение ранней диагностики, с началом терапии.
Проприоцепция — зачем она нужна?
Увеличение проприоцепции может снизить риск травмирования. Она также может повысить производительность.
Человек с превосходным балансом и ощущением пространства сможет более эффективно контролировать свое тело. Особенно это касается спорта, такого как баскетбол и футбол.
Самый простой и доступный способ укрепить мышцы ног и некоторые из ваших стабилизаторов голеностопа — бегать босиком. Всего около 20 минут бега босиком, зимой это можно сделать на беговой дорожке, принесут ощутимый плюс.
Одним из ключевых факторов отличной физической формы являются постоянные тренировки. Это означает наличие крепкого и тренированного тела, которое может выдержать большой объем нагрузки. Меры по профилактике травматизма могут включать в себя множество стратегий, один из распространенных методов — тренировки на баланс.
Чтобы улучшить равновесие и проприоцепцию, можно использовать баланс-платформу. Упражнений на таком тренажере масса и все они несут очень большую пользу, укрепляя голеностоп. Для начала выполняйте упражнение в несколько подходов всего по 20-30 мин, постепенно увеличивая нагрузку.
Симптоматическая картина
Патологический процесс характеризуется наличием болевого ощущения и покалывания на подошвенной поверхности на протяжении нескольких месяцев либо лет. На начальных этапах патологии больные предъявляют жалобы на болевой синдром на подошве во время ходьбы, а далее возникает спонтанным образом в ночное время. Болевой синдром распространяется от ступни и до ягодицы по задней плоскости нижней конечности, усиливается во время разгибания стопы. Спустя некоторое время (года) возникает слабость в фалангах ступни. На чувство жжения, онемения и покалывания в ступне жалуются примерно 60% больных. Симптоматика усиливается либо уменьшается на протяжении многих лет, происходит обострение в период ношения некомфортной обуви.
Объективный осмотр больного позволяет выявить болезненность во время пальпирования и перкутирования нерва у предплюсневого канала, иррадиирование болевого ощущения и онемения в ступню (95-95%), болезненность при пальпировании вдоль седалищного нерва от ступни и до ягодицы (1/2 случаев), гипестезию подошвенной плоскости (60%), гипотонию подошвенных супинаторов ступни и пальцев (70%), гипотрофические явления мышечных волокон стопы (65%); трудность или вообще неспособность хождения «на цыпочках» (95%). Наблюдаются парестезии в ступне (63%).
Симптомы Тинеля и Фалена наблюдаются в 2/3 случаев. Слабость подошвенных супинаторов ступни и пальцев
Обследование
Важно тщательно изучить анамнез. Физический терапевт должен узнать о следующем:
- Механизм травмы – была ли травма, растяжение или чрезмерная нагрузка?
- Продолжительность и локализация боли и парестезии?
- Слабость или трудности при ходьбе?
- Связаны ли боль в спине и ягодицах с дистальными симптомами?
- Боль усиливается, остается прежней или уменьшается?
Ключевые симптомы
- Парестезия или жжение в области дистальных ветвей большеберцового нерва.
- Длительная ходьба или стояние часто усиливают симптомы пациента.
- Дизестезия (ненормальное или неприятное ощущение) возникает ночью и может нарушать сон.
- Слабость мышц.
Анализ ходьбы
Осмотр на предмет аномалий (чрезмерная пронация/супинация, чрезмерная инверсия/эверсия, анталгическая походка и т.д.).
Оценка чувствительности
- Тестирование поверхностной чувствительности, чувства дискриминации.
- Чувствительность будет нарушена в зоне иннервации большеберцового нерва.
Пальпация
Болезненность при пальпации между медиальной лодыжкой и ахилловым сухожилием (пальпация болезненна у 60-100% пациентов).
Мануальное мышечное тестирование
- Снижение силы обычно происходит в поздней стадии СТК.
- Сначала выключаются абдукторы пальцев, а затем короткие сгибатели пальцев.
Специальные тесты
Симптом Тиннеля
Перкуссия в районе предплюсневого канала приводит к распространению парестезии в дистальном направлении (встречается более чем у 50% пациентов).
Тест «дорсифлексия-эверсия»
Расположите стопу пациента в положении дорсифлексии и эверсии задержите в этом положении на 5-10 секунд. Это приводит к появлению симптомов пациента.
- Наличие изолированного поражения большеберцового нерва в тарзальном канале подтверждается измерением скорости проведения импульсов по чувствительным и двигательным волокнам.
- Оценка проводимости по чувствительным волокнам медиального и латерального подошвенных нервов. Это лучше всего сделать путем регистрации показателей с большеберцового нерва чуть выше удерживателя сгибателей и стимуляции на своде стопы. Когда используются поверхностные электроды, реакции на стимуляцию имеют низкую амплитуду.
- Измерение скорости проводимости по двигательным волокнам посредством регистрации дистальной латентности абдуктора большого пальца – это намного более простой, но менее чувствительный метод. Важным результатом электромиографии является обнаружение повреждения аксонов, когда показатели регистрируется из дистальных мышц, иннервируемых большеберцовым нервом.
Осложнения
- Травмирование. На фоне слабости или пареза сгибателей стопы может возникнуть травма или растяжение связочного аппарата голеностопного сустава. Также возможны частые падения.
- Осложнения после проведения блокад тарзального канала. Такие осложнения называются ятрогенными. Их клинические проявления возникают непосредственно сразу после процедуры или спустя некоторое время (в основном в течение нескольких недель) с постепенным нарастанием симптоматики, т. е. вышеописанные жалобы усугубляются и носят более стойкий характер.
- Анталгические контрактуры — рефлекторное ограничение движения. Возникает при длительной защитной позе.
- Защитная поза — положение тела, возникающее в случае длительного течения заболевания, в котором пациент максимально возможно чувствует себя комфортно.
- Каузалгическая боль — это жгучая интенсивная боль с локальными вазомоторными, трофическими проявлениями. Согласно одной из теорий, механизм её возникновения связан с нейрогенным асептическим воспалением, возникающим в результате высвобождения в зоне повреждения биологически активных веществ (гистамина, простагландинов, цитокинов). Это приводит к вегетативным нарушениям. Афферентная импульсация активизирует центральные структуры головного мозга: таламус и центральную кору головного мозга.
- Развитие диабетической язвы — возникает в результате повышенного травматизма за счёт сниженной чувствительности подошвы и недостаточной иннервации.
Клиническая картина
- Тарзальный туннельный синдром: что это такое?
- Причины
- Интересные факты
В 1962 году Чарльз Кек подробно описал эту проблему и отметил, что раньше людям часто ставили неправильный диагноз из-за сходства заболевания с подошвенным (плантарным) фасциитом.
Гудголд, Копелл и Шпильдхольц впоследствии уже более детально описали воздействие этого синдрома на большеберцовый нерв.
https://youtube.com/watch?v=bMbCufMXnWo
Туннельным синдромом называют ряд характерных симптомов, возникающих в результате сдавливания большеберцового или подошвенных нервов в тарзальном туннеле. Они расположены под сгибателем, в медиальной области голеностопного сустава.
Тарзальный туннель является остеофиброзным каналом. Он расположен во внутренней части голеностопного сустава. Крыша этого туннеля образована сгибателем — связкой, которая простирается от внутренней лодыжки до пяточной кости. Ее функция заключается в стабилизации сухожилий сгибателей.
Таким образом, данный синдром является результатом воспаления тканей, окружающих тарзальный туннель. Нервы также могут защемиться и воспалиться. Это и вызывает болевые ощущения.
Причины
Развитие тарзального туннельного синдрома обусловлено разными причинами и процессами.
Это могут быть:
- Травмы. Наиболее распространенная причина. Обычно тарзальный туннельный синдром возникает после растяжения связок, перелома внутренней лодыжки, таранной или пяточной кости. Все эти состояния вызывают утолщение кольцевой связки и последующее сдавливание.
- Перенапряжение. Это связано с повторяющимися движениями на уровне голеностопного сустава, будь то ежедневные действия или занятия спортом.
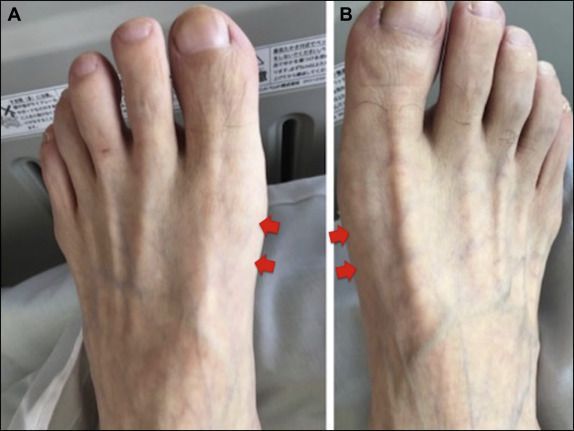
- Дефекты стопы. Плоско-вальгусная стопа генерирует биомеханические аномалии, которые приводят к растяжению внутренних структур и вызывают тарзальный туннельный синдром.
- Воспалительные процессы. В частности, теносиновит сгибателей или задней большеберцовой кости.
- Заболевания сухожилий или вен. Варикозное расширение вен может оказывать давление на нервы. Еще одним фактором может быть киста на сухожилии.
- Системные заболевания. Это примерно 10% случаев. Заболевания, которые чаще всего оказывают влияние: диабет, артрит, гипертиреоз и гиперлипидемия.
- Без видимой причины. В 25% случаев причина развития тарзального туннельного синдрома остается неизвестной.
Интересные факты
Основным симптомом тарзального туннельного синдрома является боль в стопе. Она локализуется вокруг лодыжки, почти всегда где-то внутри. Этот дискомфорт распространяется на пальцы ног и обостряется при ходьбе. На более поздних стадиях боль сохраняется и во время отдыха (в покое).
Эта боль жгучая, обычно сопровождается покалыванием или судорогами. Сначала ее можно ощутить только в положении стоя, при ходьбе или использовании определенных видов обуви. Чаще всего боль появляется ночью, после активного дня. Частично ее можно снять и облегчить посредством движений лодыжки, ступни или всей ноги.
Не менее часто возникает чувство онемения, а также слабость в мышцах стопы, пальцев ног или лодыжек. В самых тяжелых случаях эта слабость становится очень заметной и может привести к деформации стопы.
Признаки заболевания, а это боль и покалывание в области подошвы, могут проявлять себя на протяжении длительного времени. В первое время боль в стопе возникает только при ходьбе, а потом, по мере развития патологии, проявляется уже по ночам, притом совершенно спонтанно.
Жжение, онемение и покалывания могут беспокоить до 60% всех пациентов с поставленным диагнозом синдрома тарзального канала. Все симптомы могут обостряться или уменьшаться, и даже полностью исчезать и возобновляться снова, что особенно характерно при ношении тесной и неудобной обуви.
При осмотре во время диагностики можно выявить следующие признаки заболевания:
- Болезненность при пальпации.
- Иррадиацию боли.
- Болезненность по ходу седалищного нерва.
- Слабость подошвенных сгибателей стопы.
- Гипотрофию мышц.
- Затруднения, связанные с ходьбой на пальцах.
- Ощущение мурашек и онемения.
Синдром тарзального канала с невропатией подошвенного нерва может быть спровоцирован длительной ходьбой или бегом. В этом случае пациент испытывает жгучие боли, которые отдают в икру.
Если боль проявляется в области 2 и 3 пальцев стопы, то такой симптом говорит о невропатии на уровне медиального подошвенного нерва, что характерно для спортсменов, которые бегают на длинные дистанции.
Исследование клинических случаев
Romani и др. сообщили о своих результатах лечения 22-летнего игрока в лакросс, страдающего синдромом предплюсневого канала. У игрока было легкое эверсионное растяжение лодыжки, которое было успешно устранено с помощью консервативного лечения. При повторном растяжении связок голеностопного сустава пациент принял решение об участии в турнире NCAA, что привело к обострению симптомов и, в конечном итоге, — к хирургическому вмешательству. 13-недельная реабилитационная программа включала в себя: RICE, поддержание амплитуды движений, упражнения на баланс, упражнения с терабендом, акватерапию и ходьбу, которая в конечном итоге перешла в бег. В конце 13-ой недели, спортсмен вернулся к лакроссу, участвуя на элитном уровне.
Доктор Karen Hudes провела отдельное тематическое исследование, посвященное консервативному подходу к лечению СТК. 61-летний пациент с диагностированным тарзальным туннельным синдромом сообщил о боли и дискомфорте в районе в внутренней поверхности голеностопного сустава (оценка по вербальной рейтинговой шкале 9/10). Первоначальное лечение включало применение ортопедических методов в течение первых десяти недель, после чего пациент сообщил о незначительных изменениях симптомов. После неудачных результатов ортопедической терапии, дважды в неделю применялись такие методы лечения, как поперечный фрикционный массаж, высокоскоростные низкоамплитудные манипуляции на таранно-ладьевидном суставе и мобилизации кубовидной кости. Симптомы у пациента начали уменьшаться через 3 недели, исчезли на 6 неделю с периодическими рецидивами боли и полностью исчезли к 12 неделе. Пациент не сообщил о боли в течение десяти месяцев наблюдения.