Основные отличия ишемического инсульта от геморрагического
Содержание:
- Геморрагический инсульт — патогенез и локализация
- Виды геморрагического инсульта
- Методы диагностики
- Субарахноидальный и спинальный
- Виды инсульта
- Прогноз, первая помощь, лечение
- Признаки и симптомы геморрагического инсульта
- Что такое инсульт простыми словами?
- Значение дополнительных методов исследования в дифференциальной диагностике ишемического и геморрагического инсультов
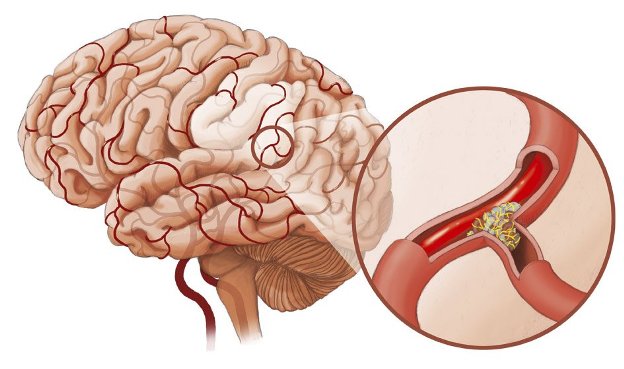
Геморрагический инсульт — патогенез и локализация
Геморрагический инсульт фото
Геморрагический инсульт удобнее всего классифицировать по локализации и как следствие, по поражению соответствующих сосудов, поскольку по клинической картине бывает сложно понять, какой тип инсульта произошел. ГИ бывают:
- Первичное внутримозговое кровоизлияние. Кровь изливается в вещество мозга;
- Паренхиматозно-субарахноидальное кровоизлияние. Кровь находится как в подпаутинном пространстве, так и в толще мозга;
- Паренхиматозно-вентрикулярное. Кровь из вещества мозга прорывается в желудочки;
- Первичное вентрикулярное. Кровь сразу заполняет систему желудочков;
- Субарахноидальное (САК). В данном случае крови нет ни в полостях желудочков, ни в веществе мозга. Она находится «на поверхности» мозга.
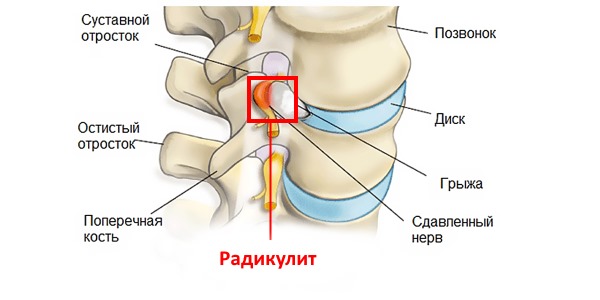
САК чаще всего возникает вследствие разрыва мешотчатой аневризмы, размер которой варьирует от 2 до 10 мм. Чаще всего причиной является врожденный дефект стенки сосуда, который обычно возникает в месте его деления на более мелкие ветви. Аневризмы склонны к постепенному росту.
По этиологическому признаку в некоторых случаях также можно сделать выводы о первичных особенностях геморрагий.
Гипертензивное кровоизлияние
Если произошел геморрагический инсульт по причине артериальной гипертензии и криза, то поражаются бассейны перфорирующих артерий, и при этом локализация поражений такая:
- 50% — поражены базальные ядра;
- 30% — таламические очаги и белое вещество полушарий;
- 20% мост и мозжечок.
ГИ вследствие терапии антикоагулянтами и средствами против тромбоза
Развиваются у пациентов, которые, как правило, не уделяют должного контроля над дозировкой препаратов.
- Чаще всего инсульты происходят на первом году лечения;
- Сосудистая катастрофа происходит при повышении МНО до 5 (это параметр, который указывает на степень «разжижения» крови, при норме 2-3);
- Геморрагический инсульт развивается как осложнение тромболизиса при инфаркте миокарда и ишемическом инсульте в 1% случаев.
ГИ как осложнение опухолей
5% всех внутримозговых кровоизлияний связаны с кровоизлиянием в опухоль головного мозга. Они локализованы в нетипичных местах. Для верификации нужен анамнез, упоминание об очаговой симптоматике до геморрагического инсульта. Характерным признаком является отек дисков зрительных нервов в первые сутки после инсульта.
Возникают инсульты в таких опухолях, как:
- глиобластомы;
- аденомы гипофиза;
- медуллобластомы;
- метастатические опухоли.
ГИ при разрывах аневризм
Чаще всего очаг геморрагического инсульта локализуется в базальных ядрах, либо в белом веществе полушарий головного мозга:
- Аневризмы передней соединительной артерии образуют гематому в лобных отделах;
- Аневризмы задней соединительной артерии (30%) – гематома возникает в средней части височной доли;
- Локализация аневризмы в самой крупной, средней мозговой артерии (20-25%) чаще всего вызывает появление гематомы в области латеральной борозды.
Виды геморрагического инсульта
Вид инсульта, при котором происходит разрыв сосуда, опасен для жизни человека, поэтому требует ранней диагностики и лечения. Его классифицируют на подвиды, исходя из причин возникновения и зоны поражения.
В зависимости о локализации
При геморрагическом типе патологии происходит поражение различных участков мозга, от чего зависит течение и прогноз заболевания.
Выделяют следующие вида, каким бывает инсульт:
- Паренхиматозный. Наиболее тяжелый вид сосудистой катастрофы, кровь попадает в вещество головного мозга. Исходя из зоны поражения, кровоизлияния могут быть полушарные, мозжечковые, стволовые, мостовые, субкортиальные (скопления под серым веществом).
- Субарахноидальный. Кровь проникает в подпаутинную оболочку мозга. Выделяют кровоизлияния базальные (на нижней поверхности полушарий) и конвексиальные (в выпуклых зонах).
- Субдуральный — кровоизлияние в зону над твердой оболочкой мозга.
- Эпидуральный — кровь попадает под твердую мозговую оболочку.
- Вентрикулярный (желудочковый). Излитие крови осуществляется в желудочки мозга.
- Смешанные. Сочетание кровоизлияний.
Клинические проявления видов имеют общую картину: резкие боли в голове, утрата сознания, судорожные припадки. Достоверно диагностируют вид патологии только после детального обследования.
Отдельно выделяют субарахноидальное кровоизлияние, поскольку частыми причинами патологии выступают наркозависимость, употребление чрезмерного объема алкоголя, травмирование. Этот вид распространен в данной группе, встречается у лиц 35-65 лет.
В зависимости от этиологии или причин развития
Исходя из этиологии и причин формирования геморрагического вида патологии, выделяют:
- Инсульт, вызванный первичными причинами (80% случаев). К ним относятся повышение кровяного давления, церебральная амилоидная ангиопатия (отложение бета-амилоидного белка в средних и малых сосудах мозга).
- Инсульт, вызванный вторичными причинами (15-20% случаев). К этому виду причисляют аневризмы, аномальные переплетения и сужения сосудов, прием антикоагулянтов и антиагрегантов, нарушения свертываемости крови, цирроз печени, наркоманию, новообразования внутри черепа, эклампсию, васкулиты.
При наличии хронических заболеваний, выступающих провоцирующими факторами формирования инсульта, важно своевременно их диагностировать и проводить терапию
По происхождению
В зависимости от статистических данных, указывающих на происхождение патологии, выделяют инсульты, вызванные:
- артериальной гипертензией — встречаются в 70% случаев;
- артериальной аневризмой или артериовенозной мальформацией — отмечены в 20% случаев;
- атеросклерозом — 8-10 от % заболеваний.
Другие патологии, ставшие причиной инсульта, имеют малый процент.
В 15% случаев заболевания инсульт относят к виду с невыясненной причиной происхождения.
Особенно опасными считаются аневризма и сосудистые мальформации, поскольку часто протекают бессимптомно, давая знать о себе уже во время разрыва. Это становится причиной острого нарушения кровоснабжения мозга у детей.
Все виды инсультов становятся причинами обратимых и необратимых последствий для организма. Тяжесть патологических изменений и прогноз различаются у отдельных типов патологии, зависят от локализации очага некроза, причин происхождения болезни, своевременной диагностики и лечения. Раннее обращение за квалифицированной медицинской помощью становится залогом минимальных последствий для организма и его полного восстановления.
Методы диагностики
В острой фазе геморрагического инсульта больного необходимо срочно обследовать для предварительного определения прогноза и выбора лечебной тактики. Состояние осложняется следующими факторами:
- обширная гематома в тканях головного мозга, которая занимает площадь 7 квадратных см и более;
- крупные внутрижелудочковые гематомы — более 2 квадратных см;
- повышенное артериальное давление;
- пожилой возраст пациента;
- любые хронические заболевания;
- наличие дислокационных синдромов.
Дислокационными синдромами называются признаки увеличения объема головного мозга с последующим изменением его локализации в черепе. По этим симптомам можно определить, в каком участке находится основной патологический очаг, а также прогнозировать шансы на восстановление
Первичная диагностика инсультов основана на клинической картине, поэтому дислокационные синдромы играют важное диагностическое значение. Всего выделяют 9 вариантов, как может смещаться вещество головного мозга
Однако, при диагностике инсультов наиболее важное значение имеют 2 из них.
Субарахноидальный и спинальный
Отдельного внимания заслуживают субарахноидальный и спинальный типы инсульта. Первый уже упоминался выше, т.к. относится к подвидам геморрагического. Второй же не затрагивает головной мозг напрямую, но может быть еще более опасным.
Субарахноидальный
Главной особенностью, почему этот тип инсульта заслуживает такого внимания, является его распространенность
Он встречается очень часто, что делает информацию о нем очень важной. Чаще всего он возникает у людей от 35 до 65 лет, которые увлекаются алкоголем, курят, принимают наркотики, имеют лишний вес или столкнулись с разрывом аневризмы аорты
В некоторых случаях причиной такого кровоизлияния становится черепно-мозговая травма, причем ее характер не имеет значения. Менее редкой причиной является прием некоторых лекарственных препаратов.
Субарахноидальное кровоизлияние сопровождается следующими симптомами:
- Сильная рвота;
- Острая головная боль;
- Напряжение мышц затылка;
- Появление частичек крови в глазах;
- Бессознательное состояние;
- Увеличение артериального давления;
- Паралич лицевых мышц;
- Проблемы с речью.
Такой вариант инсульта не опаснее других, относящихся к геморрагическому типу, но отсутствие своевременной медицинской помощи практически всегда приводит к смерти. А при широком распространении такой проблемы и высоких рисках для большинства людей, что связано с причинами этого типа инсульта, следует быть особенно внимательными к своему здоровью.
Спинальный
Инсульты головного мозга бывают очень опасными, но они не являются единственными. Нарушение кровообращения может произойти еще и в спинном мозге. Клинических случаев с такой проблемой зарегистрировано не так много. От общего числа инсультов она занимает примерно 1%.
При развитии инсульта такого типа происходит прекращение или значительное ухудшение передачи крови по спинальным артериям. Произойти такое может по трем причинам: атеросклероз, механическое воздействие (травмы или операции) и эмболия.
Как и обычный инсульт, спинальный делится на ишемический и геморрагический. Закупоривание в случае с таким типом проблемы случается намного чаще, но разрыв сосуда все такой же опасный. Зачастую при геморрагическом нарушении врачам не удается определить, что в ликвор произошло кровоизлияние. Чаще это понимают уже при образовании гематом, когда требуется неотложная помощь. Если они крупные, то добиться полной реабилитации практически невозможно.
Симптоматика при спинальном инсульте может сильно отличаться. Все зависит от места, где произошло нарушение кровообращения. Но практически всегда у пострадавших парализует руки или ноги. Некоторые из них навсегда остаются инвалидами и не могут полноценно двигаться. Такое особенно актуально, если локализацией инсульта является область перекреста пирамид и верхняя часть передней спинальной артерии. Также среди симптомов могут быть:
- Потеря чувствительности одной из половин тела;
- Свисание головы, слабость мышц шеи;
- Поверхностная чувствительность конечностей;
- Задержка мочеиспускания или недержание мочи и кала;
- Невозможность задействовать мышцы стопы.
Провести терапию при таком типе инсульта сможет далеко не каждый врач. Поэтому большое значение имеет то, попадется ли больному хороший специалист, который способен назначить правильное лечение.
Виды инсульта
В зависимости от характера изменений, наблюдаемых при нарушении внутримозгового кровообращения и причин патологии принято выделять 2 формы инсульта:
- ишемический;
- геморрагический.
Ишемия развивается в результате нарушения поступления крови в головной мозг. В большинстве случаев это является следствием закупорки сосудов. Непосредственно данный факт и отражает все то, чем отличается ишемический инсульт от геморрагического, при котором наблюдается нарушение целостности сосудов. Это приводит к развитию внутримозгового кровотечения. Если при ишемии отмирание клеток является следствием недостатка кислорода, то при геморрагическом инсульте пусковым механизмом является кровотечение.
Ишемический инсульт – что это?
Ишемия является результатом сужения или полного закупоривания артерий, снабжающих головной мозг. Недополучая кислород и питательные вещества, клетки мозга начинают гибнуть. Если простыми словами описывать ишемический инсульт головного мозга, что это за патология, то можно сравнить его с гипоксией. Непосредственно такой механизм развития патологии прослеживается в 90% ишемических инсультов
Чтобы разобраться, что такое инсульт в форме ишемии, важно рассмотреть все его формы:
- Атеротромботический – является результатом атеросклеротических изменений в церебральных артериях.
- Кардиоэмболический – развивается при частичной или полной закупорке артерии эмболом, кровяным сгустком. Часто развивается при наличии пороков сердца, ревматическом эндокардите.
- Гемодинамический инсульт – обусловлен нарушением движения крови по сосудам на фоне сниженного артериального давления, падения минутного объема сердца (из-за ишемии миокарда, выраженной брадикардии).
- Лакунарный – возникает из-за поражения небольших перфорирующих артерий в результате артериальной гипертензии.
- Инсульт по типу гемореологической микроокклюзии – развивается на фоне выраженных нарушений работы системы гемостаза и не имеет связи с сосудистыми патологиями.
Геморрагический инсульт – что это?
Увидев в заключении врача подобный термин многие не понимают, что такое за инсульт им ставят. Геморрагический инсульт – это патология, которая является результатом кровоизлияния в головной мозг. Происходит оно в результате разрыва кровеносных сосудов. Симптомы патологии появляются в течение нескольких минут, внезапно и быстро прогрессируют.
За 1 минуту погибает около 2 млн клеток головного мозга. Кровь заполняет все свободное пространство внутри черепной коробки, что ведет к нарушению работы головного мозга. Пациент впадает в кому, из которой при большом очаге повреждения не выходит длительное время. Исход завивист от своевременности оказания помощи.
Прогноз, первая помощь, лечение
Любой инсульт требует медицинского вмешательства, без которого пострадавший умрет. Чтобы повысить шансы на выживание и улучшить прогноз, больному нужно оказать первую помощь, а после обследования врачом приступить к срочному лечению.
Прогноз
Жизнь человека после инсульта зависит от его тяжести, качества лечения и своевременности оказания помощи. Если он был легким, и больной сразу попал в больницу, то есть все шансы на выздоровление. Но в тяжелых случаях зачастую человеку остается просто существовать, а восстановить все функции, среди которых и работа мозга, уже не удается.
Примерно 10% пострадавших способны вернуться к привычной жизни. Для этого потребуется много усилий, проведение разных процедур и качественная реабилитация. Но даже тогда не будет гарантии полного восстановления. Более половины людей, испытывавших на себе инсульт, становятся инвалидами на всю жизнь. Физически они очень слабые, при этом у них отсутствуют навыки общения, а способность размышлять сохраняется лишь частично.
Все типы инсультов могут вызывать неприятные последствия:
- Потеря зрения, слуха, речи;
- Психические отклонения;
- Регулярные головные боли;
- Паркинсонизм;
- Развитие опухолей мозга.
Если есть шансы на полное восстановление, то нельзя сдаваться. Сам пострадавший должен верить в выздоровление и хотеть вернуться к полноценной жизни, при этом нужно прилагать к достижению цели все усилия.
Первая помощь
Оказание доврачебной помощи – важнейшее условие сохранения жизни пострадавшему. Поэтому при виде человека, которому стало плохо на улице, не стоит проходить мимо или просто вызывать скорую. Достаточно уделить 5 минут, чтобы ему спасти жизнь.
Как оказать первую помощь при инсульте:
- Вызвать скорую помощь. Сделать это нужно сразу же, чтобы сэкономить драгоценные минуты.
- Успокоить пострадавшего, если он в сознании, освободить шею, снять обтягивающую одежду.
- Уложить его горизонтально на твердый пол, наклонить голову набок для отделения рвотных масс.
- Проверить давление с пульсом, при необходимости дать препарат, который человек принимает для борьбы с гипертонией.
- Сделать искусственное дыхание и массаж сердца, если пострадавший прекратил дышать или его пульс остановился.
После приезда скорой следует рассказать врачам все, что было сделано в рамках оказания первой помощи. Они перевезут пострадавшего в больницу, где будут выявлять точную причину проблемы. Для этого понадобится провести ЭКГ, МРТ, М-ЭХО и исследование глазного дна. По результатам диагностики сразу же будет принято решение о дальнейшем лечении пациента.
Лечение
Качество лечения очень важно. Если все сделать правильно и быстро, то вероятность выздоровления будет намного выше
Поэтому приступать к нему нужно сразу после госпитализации.
Если есть необходимость, то врач назначает срочное проведение операции. Как правило, это требуется при геморрагических инсультах, т.к. нужно удалить кровь, которая попала на участки мозга. При этом врач ставит несколько задач: остановка кровотечения, нормализация давления, предупреждение осложнений, снижение проницаемости сосудов. При ишемическом инсульте достаточно нормализовать кровообращение, избавив сосуд от закупорки.
После проведения всех срочных мер пациенту назначают терапию лекарственными препаратами. Они направлены на нормализацию состояния, предотвращение повторных инсультов и защиту от осложнений. Такой тип лечения является основой, без которой достичь результата не удастся. Пострадавшему с ишемическим инсультом выписывают препараты следующих групп:
- Антикоагулянты;
- Нейропротекторы;
- Вазоактивные;
- Ноотропы;
- Ангиопротекторы.
При геморрагическом группы лекарств отличаются:
- Гемостатики;
- Гипотензивные;
- Диуретики;
- Вазоактивные;
- Слабительные.
Если говорить о конкретных препаратах, то лечить инсульт чаще всего приходится «Тромболизисом», «Гепарином», «Аспирином», «Пирацетамом» и витаминными комплексами.
Важным условием выздоровления является реабилитация. Проводится она как в больнице, так и в домашних условиях. Больному могут назначить несколько или сразу все типы процедур. Всего их несколько:
- Физиотерапия;
- Эрготерапия;
- Занятия с логопедом;
- Психотерапия;
- Механотерапия.
Вместе с этим рекомендуют строгую диету с отказом от вредной пищи и наполнением рациона морепродуктами, фруктами, а также орехами. Только правильный подход позволит добиться восстановления и вернуться к полноценной жизни. Поэтому стоит максимально прислушаться к своему лечащему врачу.
Признаки и симптомы геморрагического инсульта
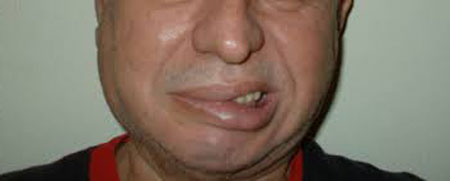
«парусящая» щека
Важно знать, что ни один признак или симптом не указывает на то, что у человека произошел геморрагический инсульт. Это можно узнать только по данным компьютерной томографии, которая уже в первые часы болезни «видит» излившуюся кровь
Можно лишь дать наиболее характерные для геморрагического инсульта симптомы и их группировку, поскольку это было давно подмечено врачами, и данные находятся в коррелятивной или даже функциональной связи с патоморфологическим диагнозом.
Что характерно для кровоизлияния
Для геморрагического «классического» инсульта очень характерна следующая картина:
- Выясняется, что больной долго страдал «давлением», иногда с кризами;
- Удар случился во время нервного, либо физического усилия, на фоне стресса;
- При первых признаках инсульта определялись высокие цифры артериального давления;
- Возраст пациента несколько более «молодой» (менее 65 лет), чем нужно для ишемического инсульта;
- Симптомы развиваются и нарастают бурно. Сознание угнетается быстро, мозговая кома развивается через несколько минут;
- Характерный апоплексический вид: багровое лицо, иногда с синюшным оттенком, шумное дыхание, «парусящая» щека вследствие пареза лицевого нерва, особенно при полном телосложении;
- Тошнота или рвота, причем многократная, даже в бессознательном состоянии;
- Характерные жалобы на общемозговые симптомы (распирающую головную боль).
В итоге мы можем получить, например, геморрагический инсульт с комой, полной плегией правой стороны, последствия которого могут быть фатальными.
А теперь сравним эту картину с той, которая возникает при такой же, «классической» но только ишемии мозга.
Что характерно для ишемического инсульта
Ишемический инсульт и его клиника имеют также отчетливое своеобразие, что заметит опытный врач:
- Перед инсультом развивались «тревожные звонки», транзиторные ишемические атаки, которые затем «отпускали» пациента;
- В наличии у пациента диабет, стенокардия или сосудистое поражение ног (тромбы), мерцательная аритмия, инфаркт или даже искусственные сердечные клапаны;
- Инсульт возникает ночью, в утренние часы, после утомления или горячей ванны, либо во время приступа аритмии/ишемии миокарда;
- Неврологическая симптоматика нарастает медленно, часто «накатывая» волнами и вновь отступая;
- Более пожилой возраст, старше 65 лет;
- Общемозговая симптоматика (головные боли, оглушение, рвота, потеря сознания) или отсутствует, или выражена легко. Пациенты в сознании и часто предъявляют конкретные жалобы.
О признаках субарахноидального кровоизлияния
Субарахноидальное кровоизлияние и его симптомы стоят несколько «особняком», хотя бы потому, что кровь не попадает непосредственно вглубь мозга, а разливается «по его поверхности». На САК очень похоже, если:
- Пациент в молодом возрасте;
- Заболевание начинается остро, без анамнеза, среди полного здоровья при активной деятельности (в спортзале);
- Начало оценивается как крайне жестокая головная боль, похожая на «удар» в голову, с возможным угнетением сознания;
- После этого может подняться температура, развиться психомоторное возбуждение, подняться давление;
- Излившаяся в оболочках кровь вызывает менингеальный синдром: возникает стойкий спазм (ригидность) затылочных мышц, гиперестезия, светобоязнь, оживление рефлексов;
- При проведении люмбальной пункции появляется кровь.
Что такое инсульт простыми словами?
В переводе с латинского инсульт – наскок, удар. Данный термин медики используют для описания ситуации острого нарушения кровоснабжения головного мозга, которое сопровождается развитием неврологической симптоматики. Согласно наблюдениям медиков, рассказывающих, что такое инсульт, в основе патологии лежит нарушение процесса снабжения кровью головного мозга. Если же конкретно говорить о том, как происходит инсульт, то в качестве причины называют:
- нарушение циркуляции в результате закупорки крупных сосудов;
- разрыв сосуда, что приводит к развитию кровоизлияний.
Согласно статистике, после ишемической болезни сердца заболевания сосудов головного мозга занимают второе место в структуре смертности. Учитывая данный факт, медики направляют все свои усилия, чтобы предотвратить развитие патологии или купировать нарушение на раннем этапе. Отсутствие медицинской помощи в течение нескольких часов после инсульта приводит к гибели пациента.
Чем отличается инсульт от микроинсульта?
Учитывая всю внезапность развития патологии, инсульту нередко предшествуют различные нарушения мозгового кровообращения. Непосредственно они и указывают на высокий риск развития инсульта. Среди таковых медики выделяют микроинсульт, для описания которого используют другой термин – транзиторная ишемическая атака. Данное нарушение рассматривают как синдром, предшествующий морфологическому повреждению ткани. Он сопровождается:
- нарушением речи;
- снижением чувствительности;
- нарушением двигательной активности.
Микроинсульт может самостоятельно купироваться в течение 3-5 часов. Однако повторное его появление приведет к развитию инсульта, поэтому пациента обязательно госпитализируют, чтобы избежать обширного инсульта. Если говорить о том, что такое обширный инсульт, то это нарушение мозгового кровообращения, приводящее к сбою работы практически всех мозговых центров. В результате развивается кома, которая нередко приводит к смерти пациента.
Чем отличается инсульт от инфаркта?
На практике обыватель чаще сталкивается с термином «инфаркт миокарда». Однако инфаркт головного мозга также возможен. В связи с этим и возникает путаница у людей, которые не понимают, чем отличаются инсульт и инфаркт, в чем разница. Основным отличием инфаркта от инсульта, при котором наблюдается нарушение процесса кровоснабжения мозга, является отмирание клеток.
В результате нехватки крови, которая доставляет кислород мозгу, наступает кислородное голодание, что и провоцирует гибель клеток. Из сказанного следует, что инфаркт является следствием инсульта и намного опаснее него. Чтобы определить, что такое за инсульт возник у пациента проводят обследование, предупреждая развитие инфаркта.
Значение дополнительных методов исследования в дифференциальной диагностике ишемического и геморрагического инсультов
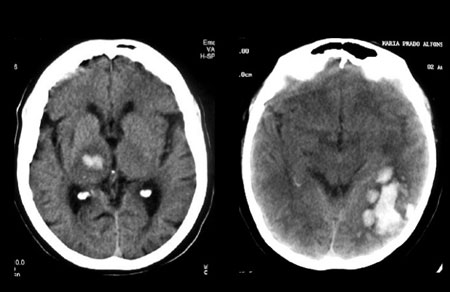
Неврологи Юсуповской больницы для дифференциальной диагностики инсультов анализируют результаты инструментальных и лабораторных исследований. Компьютерная томография в первые часы в 100% случаев позволяет установить геморрагический характер инсульта, в 60% — ишемический. Магнитно-резонансная томография головного мозга позволяет неврологам получить изображение кровоизлияния и гематомы, выявить признаки отёка мозга, попадание крови в ликворопроводящие пути их смещение. При ишемическом инсульте магнитно-резонансная томография позволяет получить изображение зоны инфаркта, в том числе в области ствола, выявить признаки смещение ликвородинамических путей и перифокального отёка. В ангиографическом режиме она представляет изображение сосудов неинвазивным путём.
На глазном дне у пациентов с геморрагическим инсультом офтальмологи нередко обнаруживают гипертоническую ангиоретинопатию, кровоизлияние в сетчатку. Иногда видны застойные диски, особенно на стороне геморрагического очага. При ишемическом инсульте встречаются склеротические изменения сосудов сетчатки.
Электроэнцефалография – дополнительный метод обследования, который у пациентов с ишемическим инсультом выявляет очаг патологической активности при отсутствии изменений биопотенциалов или малой их выраженности в противоположном полушарии. При кровоизлиянии в мозг определяется смещение срединного эха на 6—7 мм в сторону, противоположную очагу, в то же время для ишемического инсульта смещение М-эха не характерно. Если оно и возникает, то имеет временный характер и бывает небольшим.
На ангиограммах при кровоизлиянии в полушарие мозга врачи обнаруживают бессосудистую зону и смещение артериальных ветвей. При мозговых инфарктах выявляют «обрыв» контрастного вещества во внутримозговых или магистральных артериях.
Неврологи Юсуповской больницы для дифференциальной диагностики инсультов используют компьютерную аксиальную томографию мозга. При инфарктах мозга коэффициент поглощения бывает низким, от 1,6 до 0,7 единиц условной шкалы. Зона пониженной плотности видна уже к концу первых суток после начала инсульта, через 7—10 дней она становится более отчётливой, а через 2-3 месяца показатели плотности приближаются к числовым значениям спинномозговой жидкости. Это может указывать на процесс кистообразования. Для кровоизлияния в мозг характерно наличие очага повышенной плотности, коэффициент поглощения в котором составляет от 20 до 45 единиц, в то время как коэффициент поглощения для белого вещества мозга не превышает 17-18 единиц.
При определении коагулограммы в остром периоде геморрагического инсульта имеет место повышение фибринолитической активности. В остром периоде ишемического инсульта определяются следующие изменения:
- уменьшение времени кровотечения и свёртывания крови;
- повышение протромбина, фибриногена;
- повышение толерантности плазмы к гепарину;
- изменение активированного частичного тромбопластического времени;
- снижение эластичности мембран эритроцитов;
- повышение адгезии и агрегации тромбоцитов.
Анализ периферической крови при геморрагическом инсульте показывает наличие большого количества лейкоцитов, нейтрофилов, отсутствие эозинофилов, повышение гемоглобина и увеличение количества эритроцитов. Небольшой лейкоцитоз и лимфопения имеют место при тяжёлом ишемическом инсульте.