Крестцово-подвздошный сустав
Содержание:
Введение
Кистевой туннельный синдром является наиболее распространенной компрессионной нейропатией верхней конечности. Пациенты, не выполняющие консервативного лечения в дальнейшем, часто нуждаются в хирургическом лечении для устранения или уменьшения симптомов, которые характеризуют заболевание. Первая публикация о запястном канала была выполнена в 1924 году Гербертом Галлоуэем (1). С тех пор были описаны различные разрезы для доступа к карпальной связке и избежать повреждения глубжележащего срединного нерва. Открытая операция по декомпрессии запястного канала по-прежнему является золотым стандартом для освобождения срединного нерва, но жалобы на боли при классическом ладонном разрезе привели к развитию эндоскопических методов. Существует два основных эндоскопических подхода для декомпрессии запястного канала: одно — или двухпортальные методы. В этой главе рассматривается эндоскопическое высвобождение запястного канала с помощью метода дистального однопортального доступа. Этот метод был разработан после сообщений о повреждениях анатомических структур в дистальном отделе поперечной запястной связки. Он позволяет непосредственно визуализировать поверхностную ладонную дугу, срединный нерв и сухожилия сгибателей (2).
Диагностика сакроилеита
рентгенДиагностическими критериями анкилозирующего спондилита являются:
- воспалительные боли в нижней части спины (с дебютом после 40 лет, присутствующие в течение трех и более месяцев, с утренней скованностью сустава продолжительней 30 минут, которые улучшаются при движении или во время упражнений);
- ночные пробуждения из-за болей в спине во второй половине ночи;
- боль в груди (особенно при глубоком вдохе);
- периодическая боль в ягодичных мышцах;
- острое поражение сосудистой оболочки глаза;
- воспаление связок и сухожилий (преимущественно на нижних конечностях);
- выявление в семье ряда предрасполагающих заболеваний (анкилозирующий спондилит, болезнь Крона, неспецифический язвенный колит, псориаз).
Среди клинических признаков сакроилеита особое внимание уделяют следующим:
- Ограниченная подвижность в крестцово-подвздошном суставе. Данный признак определяют путем пассивных движений нижней конечности. При этом из-за возникающего болевого синдрома пациент не позволяет врачу совершать движения в полном масштабе.
- Ограничение подвижности грудной клетки. Некоторое уменьшение подвижности грудной клетки свидетельствует о поражении суставов позвоночника и самой грудной клетки. Уменьшение подвижности груди менее 5 сантиметров в сочетании с хронической болью внизу спины свидетельствует о вероятном ревматологическом недуге.
- Изменение осанки. Воспалительный процесс, охватывающий суставы позвоночного столба может стать причиной частичного разрушения тел позвонков с изменением осанки. При этом чаще всего возникает горб на спине, развивается сколиоз, может возникнуть ограничение подвижности в шейных отделах.
Радиологические признаки сакроилеита
В клинической практике на данном принципе основываются следующие методы исследования:
- Простая радиография. При простой радиографии через определенную область человеческого тела пропускается небольшое количество рентгеновского излучения, которое фиксируется специальной пленкой, на которой формируется негативное изображение. Является дешевым и довольно безопасным методом исследования.
- Компьютерная томография. При выполнении компьютерной томографии рентгеновское излучение, проходящее через человеческий организм, фиксируется не пленкой, а специальным компьютерным датчиком. Это позволяет провести дальнейшую цифровую обработку изображения и получить большую детализацию. Однако данный метод является более дорогим и предполагает несколько большую дозу облучения, чем простая радиография.
Радиологическое исследование позволяет выявить следующие признаки сакроилеита:
- сужение суставной щели крестцово-подвздошного сустава вплоть до полного ее отсутствия;
- неровность, размытость контуров суставных поверхностей костей;
- уплотнение костной ткани;
- наличие эрозий и субхондрального склероза (замещение нормальной ткани на соединительную в области под суставным хрящом) в обеих сочленяющихся костях (II — III рентгенологические стадии по классификации Kellgren);
- при гнойном сакроилеите отмечается расширение суставной щели и умеренный остеопороз (снижение плотности костной ткани) суставных отделов крестца и подвздошной кости.
Лабораторный анализ
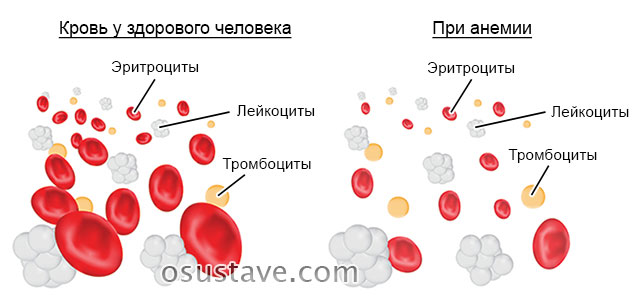
При сакроилеите выявляются следующие изменения в лабораторном анализе крови:
- увеличенное СОЭ (скорость оседания эритроцитов), что свидетельствует об активном воспалительном процессе;
- увеличенное содержание С-реактивного белка (белок острой фазы воспалительной реакции);
- увеличение количества лейкоцитов в общем анализе крови (более 9000 в кубическом миллиметре);
- обнаружение в крови антител к конкретному микроорганизму (характерно для специфических сакроилеитов).
одной из возможных причин которых является генетический дефект90%92%
Суставы пояса нижней конечности — Связка головки бедренной кости
1.
Запирательная мембрана
, membana obturatoria. Закрывает запирательное отверстие за исключением запирательного канала. Покрыта наружной и внутренней запирательными мышцами. Рис. А, Рис. Б, Рис. В, Рис. Г.
3.
Запирательный канал
, canalis obturatorius. Расположен между двумя запирательными бугорками в верхнелатеральной части запирательного отверстия. Содержит одноименные сосуды и нерв. Рис. А, Рис. В, Рис. Г.
4.
Серповидный отросток
, processus falciformis. Продолжение крестцово-бугорной связки в направлении внутренней поверхности седалищной кости. Рис. Б.
8.
Крестцово-остистая связка
, lig. sacrospinale. Лежит медиально от крестцово-бугорной связки, соединяет ость седалищной кости с одной стороны, крестец и копчик — с другой. Отделяет большое седалищное отверстие от малого. Рис. Б, Рис. Г.
9.
Большое седалищное отверстие
, foramen sciaticum (ischiadicum) majus. Ограничено большой седалищной вырезкой, крестцом, крестцово-остистой и крестцово-бугорной связками. Через него проходит грушевидная мышца, сосуды и нервы. Рис. А, Рис. Б, Рис. Г.
10.
Малое седалищное отверстие
, foramen sciaticum (ischiadicum) minus. Ограничено малой седалищной вырезкой, крестцово-остистой и крестцово-бугорной связками. Содержит сухожилие внутренней запирательной мышцы, сосуды и нервы, направляющиеся в седалищно-прямокишечную ямку. Рис. Б, Рис. Г.
11.
Передние (вентральные) крестцово-подвздошные связки
, ligg.sacroiliaca anteriora (ventralia). Тонкая, широкая фиброзная мембрана, соединяющая переднюю поверхность S1 — 2 с подвздошной костью. Рис. А, Рис. Г.
13.
Задние (дорсальные) крестцово-подвздошные связки
, ligg.sacroiliaca posteriora (dorsalia). Соединяют подвздошную кость с крестцом и прикрывают сзади межкостные крестцово-подвздошные связки. Рис. Б.
15.
Межлобковый диск
, discus interpubicus. Фиброзно-хрящевая структура между лобковыми костями. В верхней части содержит щелевидную полость. Рис. А.
19.
Тазобедренный сустав
, articulatio coxae (iliofemoralis). Образован вертлужной впадиной и головкой бедренной кости. Рис. А, Рис. Б, Рис. В.
21.
Суставная капсула
, capsula articularis. Прикрепляется спереди по межвертельной линии, сзади — проксимальнее межвертельного гребня. В связи с этим выделяют внутри- или внесуставные переломы шейки бедренной кости. Рис. А, Рис. Б.
22.
Подвздошно-бедренная связка
, lig. iliofemorale. Прочный тяж в передней части суставной капсулы, идущий от подвздошной кости к межвертельной линии. Рис. А, Рис. Б.
24.
Седалищно-бедренная связка
, lig. ischiofemorale. Соединяет задний край вертлужной впадины с передним краем большого вертела и межвертельной линией. Часть волокон переходит в круговую зону. Рис. Б.
25.
Лобково-бедренная связка
, lig. pubofemorale. Лежит в составе медиальной части суставной капсулы. Часть волокон переходит в круговую зону. Рис. А.
26.
Вертлужная губа
, labrum acetabulare. Расположена по краю вертлужной впадины и увеличивает площадь ее суставной поверхности. Состоит из волокнистого хряща. Рис. В.
27.
Связка головки бедренной кости
, lig. capitis femoris. Соединяет вырезку вертлужной впадины с ямкой головки бедренной кости и содержит кровеносные сосуды. Рис. В
Анатомия крестцово-подвздошного сочленения
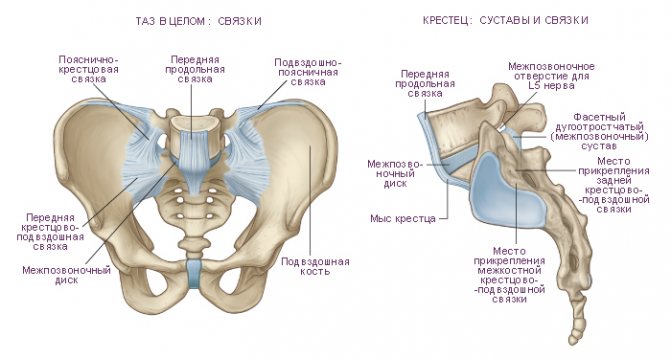
Крестцово-подвздошный амфиартроз (тугой сустав) является парным сочленением, образованным ушковидными поверхностями крестцового отдела позвоночника и выступающими суставными поверхностями подвздошной кости.
Суставные поверхности сочленения представлены плотной волокнистой хрящевой тканью.
Синовиальная сумка суставов имеет щелевидную капсулу, плотно натянутую и прикрепленную к краю суставных поверхностей.
Связочный аппарат крестцово-подвздошного сочленения представлен прочными короткими пучками межкостных связок. Спереди сустав укрепляет вентральная связка, сзади – псевдолюмбальная и дорзальная связки. Также суставы фиксируют связки, скрепляющие тазовые кости с позвоночником: крестцово-подвздошная, крестцово-остистая и подвздошно-поясничная связка, непосредственно к самому крестцово-подвздошному сочленению не относящиеся.
Кровоснабжение сочленения осуществляется ответвлениями поясничной, подвздошно-поясничной и наружной крестцовой артерий.
Иннервация суставной капсулы обеспечивается ветвями поясничного и крестцового нервных сплетений.
Про миофасциальные цепи
 ?
?
prostozdr (prostozdr) wrote, 2014-10-19 01:10:00 prostozdrprostozdr 2014-10-19 01:10:00 Categories:
- Наука
- Медицина
- Здоровье
- Cancel
Мышцы – это не отдельные структуры, они связаны в так называемые цепи. Полное название – миофасциальная цепь.
С точки зрения биомеханики, для того чтобы справляться с нагрузками, мышцы, связки и фасции организуются в цепи, и нарушения в миофасциальных цепях ведут к нарушениям тонусно-силового баланса в мышечно-скелетной системе и формированию атипичного локомоторного паттерна. Зачастую именно повреждения в этих цепях становятся ведущими причинами в симптоматике пациента.
Исходя из структур, образующих цепи, выделяют нарушения на мышечном, фасциальном и связочном уровне.
А теперь все это человечьим языком).yrikk
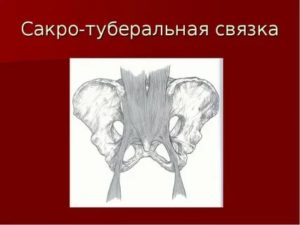
Спасибо ему за это большое!(ссылка)Это картинка поверхностной дорзальной миофасциальной цепи (взята сами знаете, где)))Эта цепь включает в себя подошвенную фасцию, короткие сгибатели пальцев, икроножную мышцу, экстензоры бедра, сакротуберальную связку, мышцу, выпрямляющую позвоночник, фасцию черепа.
Ни одна мышца в идеале не работает в “автономном” режиме, ей всегда помогают ее “соседки” по миофасциальной цепи.
Если “соседки” по каким-то причинам перестают помогать, мышца работает с огромной нагрузкой, перенапрягаются связки, страдают суставы и, в конечном итоге, организм потихоньку начинает сыпаться – миофасциальная цепь “рвется”, компенсаторную нагрузку берет на себя другая миофасциальная цепь, потом еще одна другая и так, пока не закончатся все миофасциальные цепи.
Например, разрыв произошел в поясничной области, а болеть будет шея.Восстановить миофасциальную цепь можно физически, т.е. отрабатывая каждую мышцу, связку и фасцию цепи, что методом “помоги себе сам” практически нереально. А можно включить ее ментально. И вот этот способ вполне себе реализуем в домашних условиях.
Один конец дорзальной миофасциальной цепи находится на надбровной дуге, другой – на большом пальце ноги. Можно просто визуализировать всю цепь, но проще дополнительно зафиксировать один ее конец.
Дотянуться из состояния лежа до большого пальца ноги сложно, поэтому легче зафиксировать ее на надбровной дуге, просто прижав палец чуть выше брови, какбэ “залипнув” пальцем на надбровной дуге, расслабиться, представить цепь и слушать свое тело. Может показаться, что где-то дернулась мышца, потом еще одна, потом может начать тянуть ногу, разворачивать ее, скручивать таз.
В общем, состояние непередаваемое, совершенно удивительное, в голове не укладывающееся)) Главное, не напрягаться и довериться своему телу)Не знаю, как у других, у меня не получалось включать сразу обе части цепи, видимо, силенок маловато. Или для организма слишком большая нагрузка, потому что меня крутило по-взрослому)) Поэтому я по одной.
Коротенько об остальных цепях, про которые знаю.
Это – поверхностная вентральная цепь (картинка взята оттуда же)))Включает в себя короткие и длинные сгибатели пальцев, переднюю большеберцовую мышцу, сухожилие надколенника, прямую мышцу бедра, прямую мышцу живота, грудинную фасцию,грудинно-ключично-сосцевидную мышцу, фасцию головы.
Боли, возникающие при нарушении поверхностной вентральной цепи – в области большого пальца ноги, в области колена, в области живота (по типу аппендицита), в области поясницы, в области шеи, головные боли.
А это – латеральная цепь.
Включает в себя малоберцовые мышцы, илеотибиальный тракт, мышцу, напрягающую широкую фасцию бедра, большую ягодичную мышцу, косую мышцу живота, внутренние и наружные межреберные мышцы, грудинно-ключично-сосцевидную мышцу, ременную мышцу головы, фасцию черепа.
Спиральная цепь.
]Спиральная цепь (картинки всё оттуда)))Включает в себя передние большеберцовые и малоберцовые мышцы, TFL, внутренние и наружные косые мышцы живота, переднюю зубчатую мышцу, ромбовидную мышцу, ременную мышцу головы и шеи, двуглавую мышцу бедра, мышцу, выпрямляющую позвоночник.Что болит при разрыве этой цепи, не знаю. Видимо, или все, или уже ничего))
Глубинная вентральная цепь.А дальше миофасциальные цепи рук.
Поверхностная дорзальная цепь руки – трапециевидная мышца, дельтовидная мышца, латеральная межмышечная перегородка, разгибатели пальцев и запястья.
будем здравы не помрём, видео, кинезиология, мне медаль
Нутация и контрнутация (наклон и контрнаклон) крестца
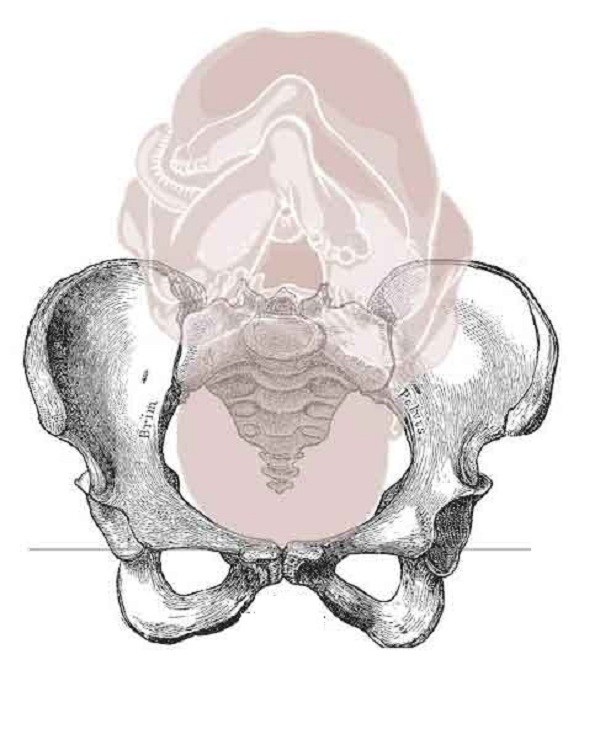
Движение крестца вокруг средней поперечной оси принято называть нутацией и контрнутацией. Нутация от латинского nutare – кивать. Это движение крестца аналогично киванию головой. В процессе родов подвздошные кости раздвигаются, увеличивая пространство для расширения родовых путей и продвижения ребенка. В этом значение контрнутации, когда мыс крестца двигается назад, а копчик – вперед. Когда голова малыша уже доходит до влагалища, контрнутация сменяется нутацией. Копчик вращается назад, а крестец вперед.
Такой вид подвижности был замечен и описан в 1851 г. Загласом, а в 1854 г. – Дунканом. При нутации движение крестца происходит в передне-заднем направлении (сагиттально) внутри малого таза. Основание сакральной кости продвигается дорсально, а копчик идет в противоположном направлении – назад.
Это сопровождается сближением подвздошных костей. Какое это имеет значение? При сближении подвздошных костей выступы седалищных разъезжаются в стороны. Происходит раскрытие низа тела, и завершение стадии родов упрощается для продвижения головки плода.
Опорно-двигательная система человека — сложный многоуровневый механизм, в котором задействованы разные структуры: кости, мышцы, связки, сухожилия. Проблемы и нарушения в любом из элементов структуры приводят к болям, снижению комфорта, ограничению свободного движения. Основой системы служит позвоночный столб. Верхние отделы позвоночника более подвижны. Позвонки в них связанны между собой дисками, мышечной тканью, связками, сухожилиями. Для обеспечения дополнительной прочности в копчиковом, крестцовом отделах позвонки срастаются, образуя цельные элементы, в которых важную роль играют крестцово-бугорная и другие связки подвздошной области.
Лечение
Грамотное лечение возможно только после постановки диагноза. Определяющим фактором в направлении консервативной терапии, назначении хирургических процедур служит причина, вызвавшая боли в крестце, связках поясницы, повлекшая за собой сбой в работе связочного аппарата.
Переломы тазовых костей, сопровождающиеся нарушением КПС, ее элементов, передней, дорсальных крестцово-подвздошных связок, требуют госпитализации, длительного стационарного лечения.
После определения инфекционной природы болезни назначается специфическая антибиотикотерапия. Дополнительно оказывают симптоматическую медикаментозную помощь, по показаниям возможно применение различных фармакологических групп препаратов (анальгетики, антигистаминные, противовоспалительные и др.). Применяется введение препаратов в полость сустава, суставной сумки.
В случаях абсцессов рекомендовано проведение хирургических вмешательств (вскрытие, очищение гнойников в ягодичной области). По показаниям применяется инструментальная стабилизация осколков костей, выполняется костная трансплантация.
Строганов Василий Врач травматолог-ортопед с 8-ми летним стажем.
Крестцово-подвздошный сустав, articulatio sacroiliaca, — парный сустав, образован подвздошными костями и крестцом. Суставные ушковидные поверхности, facies auriculares, подвздошных костей и крестца плоские, покрыты волокнистым хрящом, Суставная капсула прикрепляется по краю суставных поверхностей и плотно натянута. Связочный аппарат представлен прочными, сильно натянутыми фиброзными пучками, располагающимися на передней и задней поверхностях сустава. На передней поверхности сустава находятся передние крестцово-подвздошные связки, ligg. sacroiliaca anteriora (ventralia). Они представляют собой короткие пучки волокон, идущие от тазовой поверхности крестца к подвздошной кости.
На задней поверхности сустава располагается несколько связок:
1.Межкостные крестцово-подвздошные связки, ligg. sacroiliaca interossea, залегают позади крестцово-подвздошного сустава, в промежутке между образующими его костями, прикрепляясь своими концами к подвздошной и крестцовой бугристостям.
2. Задние крестцово-подвздошные связки, ligg. sacroiliaca posteriora (dorsalia). Отдельные пучки этик связок, начинаясь от нижней задней подвздошной ости, прикрепляются к латеральному крестцовому гребню на уровне II-III крестцовых отверстий. Другие следуют от верхней задней подвздошной ости вниз и несколько медиально, прикрепляясь к задней поверхности крестца в области IV крестцового позвонка.
Крестцово-подвздошный сустав относится к малоподвижным суставам.
Тазовая кость, кроме крестцово-подвздошного сустава, соединяется с позвоночным столбом посредством ряда мощных связок, к которым относятся следующие:
1. Крестцово-бугорная связка, lig. sacrotuberale, начинается от медиальной поверхности седалищного бугра и, направляясь вверх и медиально, веерообразно расширяется; прикрепляется к наружному краю крестца и копчика. Часть волокон этой связки переходит на нижнюю часть ветви седалищной кости и, продолжаясь по ней, образует серповидный отросток, porcessus falciformis. 2. Крестцово-остистая связка, lig. sacrospinale, начинается от седалищной ости, идет медиально и кзади и, располагаясь впереди предыдущей связки, прикрепляется по краю крестцовой кости и отчасти копчика.
Обе связки вместе с большой и малой седалищными вырезками ограничивают два отверстия: большое седалищное, foramen ischiadicum manus, и малое седалищное, foramen ischiadicum minus. Через эти отверстия проходят выходящие из таза мышцы, а также сосуды и нервы.
3. Подвздошно-поясничная связка, lig. iliolumbale, начинается от передней поверхности поперечных отростков IV и V поясничных позвонков, направляется кнаружи и прикрепляется к задним отделам подвздошного гребня и медиальной поверхности крыла подвздошной кости. Эта связка укрепляет пояснично-крестцовый сустав, articulatio lumbosacralis.
Как устроен мышечный корсет спины?
Зная расположение мышц, физиологию и биомеханику их работы, легче понять, как правильно развивать ту или иную мускульную группу, давая ей соответствующую нагрузку. Поэтому первой книгой, которую вы откроете перед тем, как начать заниматься своим телом, должен быть анатомический атлас с подробными фото и таблицами. Не будет лишней и популярная статья по миологии – науке о том, как устроены и действуют мышцы, а видео тренировок с комментариями знающих людей помогут вам на себе почувствовать, как расположены мышцы на вашей спине. Оценив их состояние, вы не будете тратить время на те, которые развиты лучше, и подберете упражнения для ослабленных.
Согласно анатомической классификации, спину разделяют на пять зон: позвоночная, она тянется вдоль всего основного стержня тела; лопаточная и подлопаточная; области поясницы и крестца.
По расположению спинальные мышцы бывают двух видов:
- поверхностные изначально крепятся к так называемым остистым, длинным, отросткам позвоночника (эти бугорки прощупываются вдоль всего позвоночного столба) и заканчиваются на различных участках плечевого пояса, ребер, лопаток, таза;
- начало прикрепления глубоких – парные, более короткие поперечные отростки. Переплетаясь, прочные волокна мышечной ткани связывают позвонки между собой.
Контуры спины в основном формируют поверхностные мышцы, поэтому в зале с ними работать проще и в некотором смысле приятнее: результат виден сразу, а это вдохновляет новичков не лениться. Глубокие, образуя своего рода корсет вокруг позвоночника от головы до крестца, работают совместно, поэтому большинство из них объединяют в мускульную группу «выпрямитель туловища». Внешне они малозаметны, однако сказываются на общем виде спины и имеют большое значение для силовых нагрузок.
Выводы
Эндоскопическое рассечение карпальной связки продолжает вызывать интерес как у хирургов, так и у пациентов. Несмотря на тревожные сообщения об осложнениях на начальных стадиях освоения методик, изменения в хирургических методах и инструментах позволили улучшить клинические результаты. Методика доктора Мирзы позволяет непосредственно визуализировать дистальный край карпальной связки, где происходит большинство осложнений. Опубликованные статьи показали отличную удовлетворенность пациентов, но рандомизированные исследования, сравнивающие дистальную одно-портальную технику с открытыми методами, а также с другими эндоскопическими методами, необходимы для подтверждения результатов этих исследований.

перевод оригинальной статьи
Endoscopic Carpal Tunnel Release: The Single-Portal (Mirza Technique)Tamara D. Rozental, Charles S. Day, and Orrin I. FrankoDepartment of Orthopedic Surgery, Beth Israel Deaconess Medical Center, Harvard Medical School, Boston
Используемая литература
Amadio PC. The first carpal tunnel release? J Hand Surg 1995; 20B:40–1.2. Mirza MA, King ET, Tanveer S. Palmar uniportal extrabursal endoscopic carpal tunnel release. Arthroscopy 1995; 11(1):82–90.3. Trumble TE, Diao E, Abrams RA, Gilbert-Anderson MM. Singleportal endoscopic carpal tunnel release compared with open release: a prospective, randomized trial. J Bone Joint Surg 2002; 84A:1107–15.4. Ferdinand RD, MacLean JGB. Endoscopic versus open carpal tunnel release in bilateral carpal tunnel syndrome. J Bone JointSurg 2002; 84B:375–9.5. MacDermid JC, Richard RS, Roth JH, King GJK. Endoscopic versus open carpal tunnel release: a randomized trial. J Hand Surg 2003; 28A:475–80.6. Thoma A, Veltri K, Haines T, Duku E. A meta-analysis of randomized controlled trials comparing endoscopic and open carpaltunnel decompression. Plast Reconstr Surg 2004; 114:1137–46. FIGURE 10 The blade is removed and the endoscope reinserted to visualize the divided edges of the transverse carpal ligament. The Single-Portal Mirza Technique & 2797. Chow JCY, Hantes ME. Endoscopic carpal tunnel release: thirteen years’ experience with the Chow technique. J Hand Surg 2002; 27A:1011–8.8. Saw NLB, Jones S, Shepstone L, Meyer M, Chapman PG, Logan AM. Early outcomes and cost-effectiveness of endoscopicversus open carpal tunnel release: a randomized prospective trial. J Hand Surg 2003; 28B:444–9.9. Agee JM, McCarroll HRJ, Tortosa RD, et al. Endoscopic release of the carpal tunnel: a randomized prospective multicenter study. J Hand Surg 1992; 17:987–95.10. Nagle DJ. A multicenter prospective review of 640 endoscopic carpal tunnel releases using the transbursal and extrabursal chow techniques. Arthroscopy 1996; 12(2):139–43.11. Mirza MA, King ET. Newer techniques of carpal tunnel release. Orthop Clin North Am 1996; 27(2):355–71.12. Dheansa BS, Belcher HJ. Median nerve contusion during endoscopic carpal tunnel release. J Hand Surg 1998; 23B:110–1.13. Del Pinel F, Cruz-Camara A, Jado E. Ulnar nerve transection as a complication of two-portal endoscopic carpal tunnel release: a case report. J Hand Surg 1993; 18A:896–8.14. Nath RK, Mackinnon SE, Weeks PM. Ulnar nerve transaction during endoscopic carpal tunnel release. J Hand Surg 1993; 18:896–8.15. Jeon IH, Kim PT, Park IH, Park BC, Ihn JC. High bifurcation of median nerve at the wrist causing common digital nerve injury in endoscopic carpal tunnel release. J Hand Surg 2003; 27B:580–2.16. Brown RA, Gelberman RH, Seiler JGR, et al. Carpal tunnel release. A prospective, randomized assessment of open and endoscopic methods. J Bone Joint Surg Am 1993; 75:1265–75 (see comments).17. Scoggin JF, Whipple TL. A potential complication of endoscopic carpal tunnel release. Arthroscopy 1992; 8:363–5.