Спаечная болезнь органов брюшной полости мкб 10 код
Содержание:
- Диагностика брюшинных спаек
- Описание заболевания
- Как предотвращается спаечная болезнь?
- Как распознается спаечная болезнь?
- Прогноз и профилактика
- Методы диагностики
- Профилактика спаечной болезни
- Чем опасны спайки?
- Кишечная непроходимость при спаечной болезни
- Как проявляется спаечная болезнь?
- Диета при спаечной болезни брюшной полости
- Симптомы спаечной болезни брюшной полости
- Спаечная болезнь брюшной полости: код по МКБ-10, симптомы, диагностика и лечение
- Заключение
Диагностика брюшинных спаек
Для подтверждения диагноза требуются такие диагностические мероприятия, как лапароскопия, УЗИ, МСКТ брюшины, рентгенологическое исследование и электрогастроэнтерография.
Лапароскопическая диагностика представляет собой микрохирургическую операцию. В ходе нее делают проколы, при помощи видеовизуализации выявляют очаг болезни и рассекают спайки.
Поставить верный диагноз невозможно без проведения обзорной рентгенографии. Методика выявляет воспалительный экссудат в брюшной полости, позволяет определить уровень газообразования и вздутие кишечника.
Если к травме присоединяются инфекция, кровь, пересыхание брюшины, то риск появления спаек возрастает. Пример клинического случая и последующего судебного разбирательства читайте в Системе Консилиум.
Для выявления непроходимости кишечника в медицине используется контрастное вещество.
Проведение электрогастроэнтерографического обследования необходимо для измерения электрических сигналов, проводимых во время сокращений пищеварительного тракта.
В свою очередь УЗИ и КТ-диагностика позволяют точно определить, где сформировались спайки и какой является их протяженность.
Спаечная болезнь кишечника лечится на основе использования консервативных и хирургических методов.
Консервативная терапия призвана предотвратить появление спаек, снизить риск развития негативных последствий, устранить всю симптоматику заболевания.
Оперативному лечению подвергаются пациенты с острыми состояниями, рецидивирующими признаками патологии и регулярными обострениями болезни.
С 1 июля 2019 года изменились требования к проведению УЗИ. Новые правила разъяснил эксперт журнала «Заместитель главного врача».
Описание заболевания
СКН составляет около 80% от общего количества случаев острой кишечной непроходимости. В соответствии с международной классификацией, патология относится к болезням органов пищеварения – XI класс по МКБ-10. Код: К56.5., К91.3.
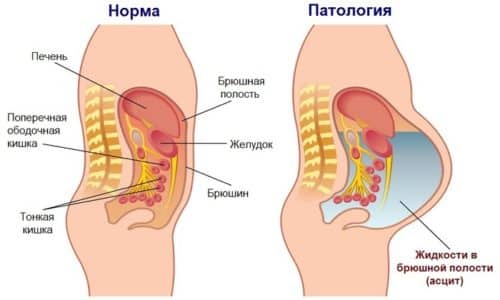
Спайки – это тяжи из соединительной ткани, которые приводят к сращиванию серозных оболочек близко расположенных органов. В результате травм или воспаления брюшина продуцирует клейкую жидкость, из клеток которой выделяется фибрин – белковые волокна, способствующие свертыванию крови. В норме они должны рассасываться после заживления травмированных участков. Если этого не происходит – возникают спаечные рубцы.
Основные причины образования спаек в кишечнике:
- Травмы живота. Приводят к повреждению брюшины, причем спайки в этом случае могут формироваться длительно – до года и более.
- Воспалительные заболевания кишечника. Чаще всего спаечный процесс развивается в результате острого аппендицита, перитонита.
- Прободение язвы желудка или двенадцатиперстной кишки. Содержимое этих органов попадает в брюшную полость, вызывая повреждение серозных тканей.
- Генетическая предрасположенность. У пациентов, чьи родственники страдали подобной патологией, вероятность образования спаек значительно выше.
Хирургические манипуляции на органах брюшной полости играют большую роль в развитии заболевания. Например, спаечная кишечная непроходимость у детей в 90% случаев возникала после перенесенных ранее операций.
Любые радикальные вмешательства, даже выполненные в исключительно стерильной обстановке, приводят к травмам серозной оболочки из-за применения металлических инструментов, шовных материалов, дренажей и тампонов.
Как предотвращается спаечная болезнь?
Говоря о том, как предотвращается спаечная болезнь, следует дать должное мнению многих авторов, считающих, что эти мероприятия следует начинать уже во время выполнения первого оперативного вмешательства. Адекватные операционные доступы, щадящие, нежные манипуляции с тканями и органами брюшной полости, строгое соблюдение правил асептики и антисептики в значительной степени снижают риск патологического спайкообразования, но не устраняют его полностью.
Профилактика РСНК весьма перспективна при использовании сведений, полученных в процессе комплексного изучения данной проблемы. Как было сказано, для развития этого осложнения необходимо два условия: фенотип быстрого ацетилировання и неадекватная макрофагальная реакция. Таким образом, исследуя параметры у больных в первые сутки послеоперационного периода, можно достаточно четко выделить группу пациентов, угрожаемых по развитию РСНК.
Если прогнозируется вероятность развития РСНК у конкретного больного, ему следует назначить профилактическое лечение, включающее препараты пенициламин в возрастной дозировке 1 раз в день в течение 7 дней, продигиозан 0.005% раствор в возрастной дозировке — 3 внутримышечные инъекции через день, витамин Е внутрь 3 раза в день и ультрафонофорез на переднюю брюшную стенку с мазью «Ируксол» (бактериальная коллагеназа-клостридиопептидаэа А).
Профилактикой ПСНК следует считать обязательное диспансерное наблюдение за детьми, перенёсшими оперативное вмешательство на органах брюшной полости. Причём чем с большими техническими трудностями либо при больших патологических изменениях в брюшной полости происходило оперативное вмешательство, тем более тщательно необходимо осуществлять послеоперационный контроль с целью выявления такого патологического процесса, как спаечная болезнь и устранения её ещё до возникновения кишечной непроходимости.
Наиболее полноценные результаты даёт освидетельствование больных с использованием ультрасонографии в сроки 1 нед, 1,3, б мес и 1 год после операции на брюшной полости. Клинический опыт показывает, что риск развития послеоперационных внутрибрюшных осложнений наиболее велик среди детей с фенотипом быстрого ацетилирования при наличии у них неадекватных клеточных реакции воспаления и поствоспалительной репарации брюшины. В связи с этим у больных, перенёсших операции на брюшной полости, особенно сопровождавшиеся значительной травматичностью и перитонитом, в послеоперационном период необходимо тщательно исследовать вышеупомянутые показатели.
При наличии данных, указывающих на расстройства цитодинамики и цитоморфологии, особенно у «быстрых ацетиляторов», необходимо проводить вышеуказанное профилактическое лечение.
Весь комплекс описанных профилактических мероприятий надёжно защищает пациентов абдоминального хирурга от такого состояния, как спаечная болезнь.
Как распознается спаечная болезнь?
В основе диагностики лежит динамическое рентгенологическое исследование пассажа бариевой взвеси по кишечнику, иногда прибегают к ирригоскопии, если в процесс вовлечена толстая кишка. Одновременно с определением характера деформации кишечника и наличия препятствия для пассажа кишечного содержимого, определяют и рельеф слизистой кишки:
Это необходимо для дифференциальной диагностики с раком кишечника и канцероматозом.
Спаечная болезнь характеризуется деформацией рельефа слизистой оболочки, но он не прерывается, как при раке. В сомнительных случаях выполняют лапароскопию, но в период обострения она может представлять определенные трудности, а то и опасность повреждения раздутых петель кишки.
Успех лечения больных с послеоперационной спаечной болезнью во многом зависит от своевременной диагностики. Общеизвестные и широко применяемые методы диагностики не всегда приводят к желаемым результатам, побудило клиницистов к разработке комплексной диагностической программы для прогнозирования данной патологии. Эта программа включает применение химического метода определения типа ацетилирования конкретного больного, патоморфологических методик изучения местных и общих клеточных реакций, УЗИ брюшной полости, традиционного рентгенологического обследования, лапароскопии.
Ультразвуковую диагностику при подозрении на спаечную болезнь применяют условиях использования современной аппаратуры. Она позволяет получать характерную эхографическую картину практически неинвазивно.
Следует, однако, помнить, что при ультразвуковой диагностике кишечной непроходимости вследствие спаечной болезни нельзя ориентироваться лишь на статическую картину. Более достоверные данные получают при проведении эхоскопии в режиме реального времени, что позволяет выявить поступательное перемещение частиц в кишечной трубке в норме и феномен возвратно-поступательного — при признаках механической кишечной непроходимости. Это явление было выявлено почти у всех больных и названо «симптомом маятника». Тем не менее, при всей информативности и возможности ультразвуковой диагностики в значительной степени бывают ограничены сопутствующими явлениями пареза кишечника. Для решения этой проблемы был разработан способ дифференциальной диагностики механической и динамической кишечной непроходимости. С этой целью выполняют УЗИ органов брюшной полости, при котором визуализируются расширенные петли тонкой кишки, заполненные жидким содержимым, что говорит о нарушении пассажа по кишечной трубке. Вводят неостигмина метилсульфат в возрастной дозировке с последующей чрескожной электростимуляцией кишечника и повторно проводят эхографическое исследование. Если в результате проведённой стимуляции происходят сокращение просвета кишки и поступательное движение частиц, можно с уверенностью отвергнуть диагноз механической кишечной непроходимости и лечить больного консервативно. При механической непроходимости
После стимуляции усиливаются болевые ощущения, нередко возникает рвота, при эхографическом исследовании петли кишки не сокращаются в размерах, отмечают поступательное движение химуса — «симптом маятника», что позволяет диагностировать механическую кишечную непроходимость и формулировать показания к её хирургическому разрешению.
Прогноз и профилактика
При своевременном лечении прогноз в большинстве случаев благоприятный. Опасно лишь развитие осложнений. К примеру, при полном перекрытии кишки высоки шансы неблагоприятного исхода.
Чтобы заболевание не возникло по причине воспалений в органах, нужно вести здоровый и спокойный образ жизни, избегать заражения инфекционными болезнями.
Если нужно провести операцию, рекомендуется отдавать предпочтение лапароскопии – малотравматичному способу. Остальные профилактические меры во время манипуляции включают:
- сокращение времени операции;
- остановка кровотечений;
- бережное обращение с органами;
- использование перчаток, не обработанных крахмалом или оксидом цинка;
- орошение органов физиологическим раствором.
Методы диагностики
Заподозрить существование спаечного процесса опытный хирург может еще на стадии первичного осмотра пациента.
Основанием для подозрений может стать наличие:
- целого комплекса характерных жалоб;
- ранее перенесенных воспалительных болезней органов брюшной полости;
- осуществленных хирургических вмешательств;
- инфекционных патологий.
Для постановки точного диагноза необходимо проведение ряда инструментальных исследований:
- УЗИ органов брюшной полости. Главная ценность этой диагностической процедуры состоит в возможности выявления спаечного процесса на его доклинической стадии, что существенно облегчает лечение недуга и улучшает его прогноз. В случае выявления спаечного процесса на более поздней стадии его развития УЗИ позволяет определить точную локализацию соединительнотканных тяжей и их распространенность.
- Лапароскопии – процедуры диагностического осмотра состояния брюшной полости при помощи оптической системы лапароскопа – прибора, введенного в организм пациента через небольшие проколы в передней стенке живота. Эндовидеокамера, вмонтированная в лапароскоп, передает изображение на специальный монитор, оснащенный функцией многократного увеличения, поэтому выполнение лапароскопии осуществляется под контролем зрения. Главным достоинством этой диагностической процедуры является ее низкая травматичность и возможность осуществления диагностики без чревосечения. При необходимости диагностическая лапароскопия может с легкостью трансформироваться в лечебную процедуру: обнаружив спайки, хирург может выполнить операцию по их устранению.
- МСКТ (мультиспиральной компьютерной томографии) органов брюшной полости, позволяющей получать двух- и трехмерные изображения внутренних органов, с помощью которых можно выявить возникновение любых новообразований.
- Обзорной рентгенографии брюшной полости – диагностической методики, имеющей большое значение в постановке точного диагноза при спаечной болезни. Рентгенографические снимки, полученные в ходе выполнения процедуры, могут выявить наличие повышенного газообразования в кишечнике, его вздутия, а также присутствие воспалительного экссудата в брюшной полости. Чтобы определить степень кишечной непроходимости, рентгенографию нередко выполняют с применением рентгеноконтрастного вещества – взвеси сульфата бария.
Электрогастроэнтерографии – электрофизиологического исследования желудочной перистальтики путем регистрации биопотенциалов желудка. Для осуществления этой процедуры электроды либо имплантируют в стенку желудка, либо прикрепляют к кожным покровам передней стенки живота.
Спаечная болезнь характеризуется образованием спаек в виде тяжей из соединительной ткани в брюшной полости, что происходит вследствие защитной реакции организма для ограничения зоны распространения патологического процесса.
В хирургии спаечная болезнь по МКБ 10 имеет код К66.0, который определяет этиологический фактор, патоморфологические признаки и распространенность. Данная рубрика в Международной классификации болезней 10 пересмотра содержит информацию о едином унифицированном протоколе диагностики, лечения и профилактических мероприятий по поводу острого или хронического спаечного процесса в кишечнике. Для ведения пациента с наличием соединительнотканных тяжей в брюшной полости, доктора используют локальные протоколы, имеющие некоторые отличия для каждого, отдельно взятого лечебного учреждения.
Спаечная болезнь брюшной полости или малого таза в большинстве случаев обусловлена одинаковыми этиотропными факторами. Так, основными причинами специалисты выделяют следующие:
- механические повреждения брюшной полости;
- продолжительные воспалительные состояния;
- хронические заболевания органов мочеполовой системы на фоне ревматических изменений состава крови;
- хирургические вмешательства или воздействие инородных тел на внутренние органы;
- острый аппендицит.
Острая форма патологии требует экстренной госпитализации в стационар.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
У людей, перенесших операции на внутренних органах, часто появляются болезненные симптомы. Они возникают в брюшной полости, органах малого таза. Причинами болезни кишечника могут быть травмы, нарушение целостности органов. В гинекологии симптомы связаны с воспалительными процессами, гормональными заболеваниями. Вызывает все это спаечная болезнь брюшной полости. Ее появление может привести к серьезным последствиям – непроходимости кишечника, а у женщин – еще и к бесплодию.
Профилактика спаечной болезни
Заболевание сложно предотвратить полностью, но можно снизить его риск. Для этого при проведении операций стоит отдавать предпочтение малотравматичному лапароскопическому способу.
Если он невозможен и требуется операция с широким разрезом на брюшной стенке, то в конце желательна установка специального разделительного материала между органами или между органами и брюшной стенкой.
Этот материал похож на вощеную бумагу и полностью рассасывается в течение недели, он увлажняет поверхность органов и не дает расти соединительной ткани между органами.
Другие способы профилактики спаечной болезни кишечника и органов малого таза во время операции обязательны:
- использование перчаток, не обработанных крахмалом и тальком
- аккуратное и бережное обращение с органами
- сокращение времени операции
- тщательная остановка кровотечения
- использование увлажненных тампонов и салфеток
- адекватное применение физиологического раствора для орошения органов с целью увлажнения.
Мерами профилактики после операции считают раннюю активизацию больного (раннее вставание) и дыхательную гимнастику.
Спаечной болезнью называют патологическое состояние, обусловленное возникновением плотных соединительнотканных структур (тяжей) между брюшиной и внутренними органами.
Толчком к развитию спаечной болезни могут стать всевозможные воспаления и травматические повреждения брюшины, а также хирургические операции на органах брюшной полости.
Образование спаек является защитной реакцией организма, пытающегося оградить здоровые органы от поврежденных структур путем формирования белого клейкого налета с высоким содержанием фибрина.
Главным назначением этой липкой соединительнотканной пленки является склеивание соседствующих поверхностей, помогающее ограничить зону поражения. По мере затихания воспалительного процесса в местах сформировавшихся склеек могут образоваться более плотные структуры – тяжи, соединяющие брюшину с внутренними органами.
Чем опасны спайки?
Опасность патологии нельзя недооценивать. То, насколько и чем опасны спайки, зависит от их вида, количества и расположения. К примеру, спайка кишечника и матки может спровоцировать вторичную дисменорею. При образовании сращения между петлями кишечника и маточными трубами или яичником женщина может столкнуться с трудностями при попытке забеременеть.

Наличие спаек повышает риск открытия кровотечений при проведении операций в брюшной полости.
Но самую большую опасность спаек представляет кишечная непроходимость. Из-за тяжей кишки могут быть перекручены, перегнуты так, что их просвет уменьшается. При развитии кишечной непроходимости содержимое кишечника перестает передвигаться по нему частично или полностью. Если развивается полная непроходимость, больному нужна срочная хирургическая операция. Из-за перекручивания кишки кровоснабжение в ней останавливается, что приводит к ее некрозу и развитию перитонита. Симптомы кишечной непроходимости: боли и спазмы в кишечнике, отсутствие стула, рвота, вздутие живота, холодный пот, низкое давление.

Кишечная непроходимость при спаечной болезни
Состояние требует немедленной медицинской помощи, чаще всего – операции. Срочная консультация врача необходима, если у пациента, когда-либо в жизни перенесшего оперативное вмешательство или воспаление в брюшной полости, появились следующие симптомы:
- сильная боль схваткообразного характера в животе
- тошнота, рвота
- метеоризм, сокращения кишечника, которые сопровождаются звуками (бульканье, переливание)
- увеличение размера живота
- невозможность дефекации или невозможность выпустить газ
- запор, т.е. дефекация реже трех раз в неделю. Процесс дефекации может быть болезненным.
Как проявляется спаечная болезнь?
По клиническому течению различается острая, интермиттирующая и хроническая спаечная болезнь.
Острая форма сопровождается внезапным или постепенным развитием болевого синдрома, усилением перистальтики, клиникой динамической кишечной непроходимости, которую в большей части удается разрешить. Нарастающие боли и изменение их характера на постоянный свидетельствуют о развитии механической непроходимости.
Интермиттирующая форма сопровождается периодическими приступами, которые сопровождаются различными по характеру болями, диспепсическими расстройствами, запорами, сменяющимися поносами, чувством дискомфорта. Как правило, встречается при ограниченных патологическими процессах. Непроходимость кишечника развивается редко.
Диета при спаечной болезни брюшной полости
Исследования не выявили, что питание, диета или какие-то отдельные питательные вещества играют роль в профилактике спаек. Если диагностирована частичная кишечная непроходимость, то имеет смысл увеличить употребление жидкости и есть меньше клетчатки. Подобные рекомендации по питанию лучше получить у лечащего врача.
Сама спаечная болезнь обычно не вызывает жалоб, протекает бессимптомно и опасности не представляет. Опасны осложнения. В настоящее время методов, позволяющих полностью удалить все спайки, не существует. Также нет идеального способа лечения, но ученые ведут исследования новых вариантов терапии.
Симптомы спаечной болезни брюшной полости
Особенности клинического течения спаечной болезни напрямую связаны с формой патологического процесса.
Острая форма всегда начинается внезапно. У больного возникают сильные боли в животе. На фоне постепенно усиливающейся перистальтики кишечника развивается рвота и происходит повышение температуры тела. Общий анализ крови, взятый в этот момент, укажет на наличие лейкоцитоза и повышенную скорость оседания эритроцитов.
По мере нарастания непроходимости кишечника больной страдает от:
- Постоянной жажды.
- Частых приступов рвоты (состав рвотных масс сначала бывает представлен содержимым тонкого кишечника, затем – желудочным соком и желчью). Рвота, не приносящая облегчения, оставляет чувство тяжести в животе.
- Тахикардии .
- Дискомфорта, причиняемого вздутием кишечника.
- Артериальной гипертензии .
Помимо вышеперечисленных проявлений следует отметить:
- синюшность кожи, обтягивающей губы, ушные раковины, пальцы на руках и ногах, кончик носа;
- торможение условных рефлексов;
- значительное снижение объема мочи, вырабатываемого почками в течение суток (суточного диуреза).
При пальпации живота пациент испытывает острую боль, установить локализацию которой он затрудняется.
Интермиттирующая форма спаечной болезни характеризуется периодичностью возникающих болей. Для этой формы недуга характерен целый комплекс диспептических расстройств (возникновение изжоги, отрыжки кислым, повышенного газообразования, ощущения переполненности желудка) и существенное изменение кишечной перистальтики. У одних пациентов она, усиливаясь, приводит к возникновению поносов, у других ослабевает настолько, что провоцирует появление запоров.
Для хронической формы спаечной болезни характерно наличие слабо выраженных клинических проявлений: изредка возникающих ноющих болей и довольно незначительных кишечных расстройств.
Как правило, такую форму обретает спаечный процесс, поразивший женские половые органы. Главная его опасность состоит в негативном воздействии на формирование менструального цикла и способность к рождению детей.
Спаечная болезнь брюшной полости: код по МКБ-10, симптомы, диагностика и лечение

Заболевание характеризуется возникновением фиброзных соединений, нарастающих между внутренними органами и листками брюшины.
Код по МКБ-10 – К66.0 – брюшинные спайки.
Более узкие классификации:
- N73.6 – тазовые перитонеальные спайки у женщин;
- N99.4 – послеоперационные спайки в малом тазу;
- Q43.3 – врожденные аномалии фиксации кишечника.
Спайки опасны тем, что могут образоваться в большом количестве и вызвать склеивание внутренностей. Часто заболевание приводит к бесплодию у женщин: перекрывается просвет фаллопиевых труб или матки, что существенно затрудняет движение сперматозоидов к яйцеклетке.
https://youtube.com/watch?v=L1d6HtZIpCU
Возможное грозное осложнение – развитие частичной или полной кишечной непроходимости из-за разросшихся сращений в прямой и тонкой кишке.
Этиология и патогенез заболевания
Спаечный процесс, протекающий в брюшной полости, может быть врожденным или приобретенным. В первом случае дефект развивается в результате патологий внутриутробного развития. Приобретенное заболевание является следствием естественных защитных механизмов организма.
Чаще всего спаечный процесс развивается на фоне воспалительных заболеваний органов брюшинной полости. К подобной патологии способны приводить и механические травмы, которые сопровождаются длительным процессом восстановления. Также спайки могут образоваться из-за хирургических вмешательств, выполненных в области живота (кесарево сечение, операции на органах).
К прочим причинам развития болезни относят:
- воспаление листков брюшины, вызванное бактериальной микрофлорой;
- гинекологические заболевания – эндометриоз, сальпингоофорит, эндометрит;
- склонность к образованию спаек, передаваемая по наследству;
- кровоизлияния в брюшную полость;
- туберкулезный перитонит хронического течения;
- повреждение тканей химическими веществами.
Клинические проявления спаечной болезни развиваются на фоне воспаления в брюшной полости. Пораженные ткани вступают в реакцию с особым белком крови – фибриногеном. В результате образуется фибрин. Он способен заключать в себя различные токсины. Через некоторое время фибрин покрывает листки брюшины, склеивая их. Наблюдают отделение зоны воспаления от здоровых тканей.
Клиническая картина
Перечень симптомов спаечного процесса в брюшной полости зависит от локализации и тяжести патологического процесса. Заболевание способно протекать без каких-либо клинических признаков или проявляться остро с необходимостью госпитализации больного в отделение хирургии.
Неотложные состояния при наличии спаек чаще всего вызваны непроходимостью кишечника. В такой ситуации наблюдают развитие следующих симптомов:
- выраженный болевой синдром без четкой локализации;
- расстройство процесса пищеварения, что проявляется тошнотой, рвотой;
- повышение температуры тела;
- нарушение работы кишечника с появлением диареи или запора;
- снижение показателей артериального давления;
- слабость и упадок сил.
Возможные осложнения и последствия
При хроническом течении заболевания у больных развиваются соматогенные неврозы, которые являются причиной раздражительности, плохого настроения и самочувствия.
Постепенно становятся более выраженными расстройства моторно-эвакуаторной функции пищеварительного тракта, что приводит к потребности пациентов все больше ограничивать себя в питании.
У больных обнаруживают и другие опасные последствия спаечной болезни:
- существенная потеря массы тела;
- нарушения в работе нервной системы;
- развитие эндокринных расстройств;
- нарушение функций сердечно-сосудистой системы.
У женщин спаечная болезнь способна стать причиной бесплодия и развития различных проблем гинекологического характера. Также данная патология опасна тем, что даже в случаях успешно выполненного лечения существует высокая вероятность развития рецидива.
Заключение
В большинстве случаев спаечное сращение протекает латентно и не вызывает осложнений. При множественном разрастании и склеивании внутренних органов возникают характерные признаки. При осложнениях наиболее эффективный метод лечения – хирургическое рассечение.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу Рекомендуем: Что такое острый перитонит и в чём его опасность