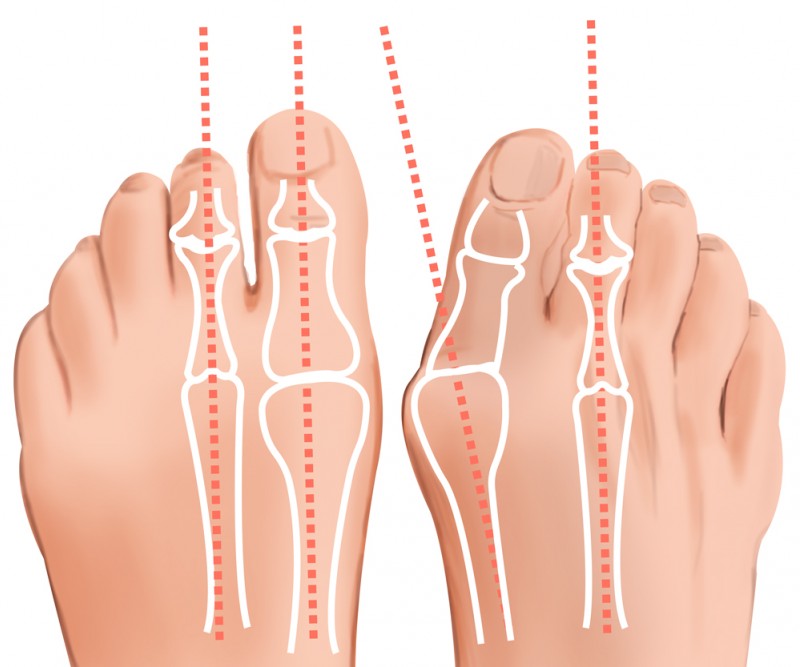
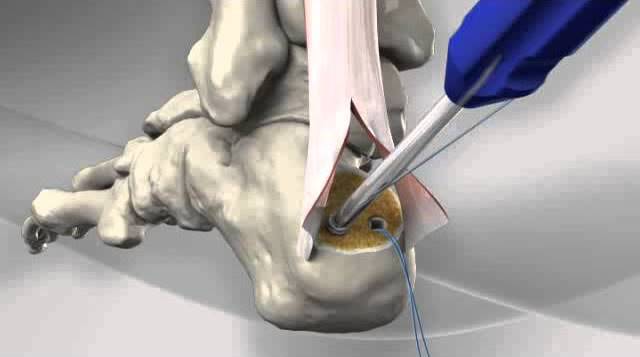
Плоскостопие (плосковальгусная деформация стоп)
Содержание:
- Причины заболевания
- Лечение вальгусной стопы у ребенка
- Плоско-вальгусная деформация стопы. Клинические рекомендации
- Поперечное и продольное плоскостопие у детей и взрослых: симптомы и лечение
- Причины появления
- Лечение
- Оперативное лечение плоскостопия
- Схема терапии
- Признаки варусной установки
- Диагностика [ править | править код ]
- Этиология
- Причины
- Способы диагностики
Причины заболевания

Чтобы лучше понимать, что такое халюс вальгус, необходимо знать причины и механизм возникновения данного заболевания. Развивается оно чаще всего у женщин, так как их связочный аппарат не такой крепкий, как у мужчин. Самостоятельно подобная деформация не развивается, для ее проявления необходимо воздействие следующих патогенных факторов:
- повышенная масса тела — у тучных людей наблюдается усиление нагрузки в области плюснефаланговых суставов, что приводит к растяжению связочного аппарата, который соединяет плюсневые кости;
- узкая, неудобная, давящая, на высоких каблуках обувь является главным триггером данного состояния. Частое ношение туфель с узким носком, еще и на высоких каблуках, способствует постоянному изменению физиологического положения большого пальца, из-за чего он постепенно отклоняется наружу;
- изменения гормонального фона, что случается часто у лиц прекрасного пола, способствуют изменению обмена веществ и трофики соединительной ткани, что приводит к повышенному растяжению сухожилий, нарушению их целостности;
- травматизация — значительное повреждение сухожилий мышц, которые выполняют приводящую и отводящую функции, провоцирует преобладание усилий одной из них, что является причиной отклонения первой плюсневой кости;
- сахарный диабет — приводит к развитию диабетической стопы, которая характеризуется нарушением кровообращения и трофики мышц, сухожилий и связок, что дает возможность проявляться деформациям;
- артрит и артроз большого пальца ноги могут приводить к развитию хронического воспалительного очага, также эти заболевания стимулируют процесс разрастания остеофитов, которые могут спровоцировать деформацию пораженного сустава;
- беременность — период в жизни женщины, когда происходит полная гормональная перестройка, а увеличение живота переносит нагрузку на передние отделы стоп, что провоцирует развитие халюс вальгус.
Лечение вальгусной стопы у ребенка
Курс лечения зависит от возраста малыша и степени, которой достигла в своем развитии деформация. Если плоскостопие врожденное, для его диагностики используются специальные методики:
- компьютерная плантография – врач исследует параметры ступни;
- УЗИ;
- подометрия – компьютерное исследование, позволяющее определить характер стопы и нагрузку на отдельные ее части.
Если патология обнаруживается, для лечения используются шины, лангеты, позволяющие фиксировать конечности.
Ванночки
У старших деток терапевтический курс предполагает целый ряд процедур. Большое значение придается ванночкам для ног. Температура воды для процедуры – около 40 градусов. Добавьте в воду морскую соль и держите ножки в ванночек в течение получаса.
В емкость с водой для усиления эффекта можно положить массажный коврик и попросить малыша походить по нему. Процедура укрепляет мышцы и при этом не создает дополнительной нагрузки на ноги.
Не игнорируйте эту, на первый взгляд ненужную процедуру, эффект того стоит.
Массаж
Массаж – еще один метод, снимающий мышечное напряжение, делающий мышцы и связки более сильными и эластичными. Он улучшает кровообращение и нормализует развитие конечностей. Чтобы избавиться от плоско-вальгусной стопы, необходимо массажировать спину, далее продвигаться к пояснице и ягодицам, далее по ногам к ступням (в конце статьи будет подробное видео о технике массажа и гимнастике):
Сначала выполните поглаживающие движения вдоль спины в сторону шеи. Затем согните пальцы и растирайте спину, двигая одну руку вверх, а другую – вниз
Завершаем процедуру растирающими движениями.
Массаж поясничной области выполняйте от позвоночника.
На ягодичной области выполняйте поглаживания тыльной стороной пальцев или выполняйте похлопывания.
Ноги массируйте от бедра до ямочек под коленями, после разминайте всю заднюю часть ноги.
В области голени сделайте акцент на расслабляющих движениях: растираниях и потряхиваниях.
При массаже стопы особое внимание удаляйте выемке между пяткой и пальцами, применяя растирания и поглаживания.
Физиопроцедуры
Наряду с массажем и ванночками применяются и другие физиопроцедуры:
- озокеритовые ванны или сапожки;
- обертывание воском;
- электрофорез;
- плавание;
- иглоукалывание;
- ЛФК;
- электрическая стимуляция;
- ходить по камушкам, песку, босиком, по коврику;
- магнитная терапия.
Упражнения
В домашних условиях, если нет возможности посещать специалиста, можно самостоятельно делать упражнения:
- Поверните ступни внутрь подошвами.
- Согните тыльную сторону ступни.
- Согните подошву.
- Сгибайте пальцы ног.
- Захватывайте подошвой небольшие игрушки, карандаши, ручки (массажисты советуют даже рисовать, взяв в ногу карандаш).
- Вращайте ступнями.
Если у вас есть возможность посетить занятия в медицинском центре и посмотреть, как лечат плоскостопие на ЛФК, это большой плюс, так как вы сможете выполнять эти упражнения дома без посторонней помощи.
А вот и долгожданное видео о массаже и простых упражнениях:
Специальная обувь
Обязательный элемент лечения – специальная обувь, имеющая название «ортопедическая». Ее основное отличие от обычной обуви состоит в том, что с внутренней стороны стопы на стельке имеется возвышение, поддерживающее свод стопы и правильном положении.
Пятка максимально закреплена, стопа фиксирована. Лучше всего заказать обувь индивидуально для вашего ребенка. Но если такой возможности нет, приобретите стандартные ортопедические изделия или стельки, которые можно подложить в обычную обувь.
Оперативное вмешательство
В тяжелых случаях для устранения деформации применяется оперативное лечение. Есть несколько видов хирургического вмешательства, однако суть их заключается в том, что связки либо подрезаются, либо прикрепляются к кости, чтобы свести к минимуму ее подвижность.
Операция в отношении детей применяется редко: в большинстве случаев хорошего результата можно добиться с помощью профилактических методов.
Если статья была вам полезна, оставьте комментарий или поделитесь своим мнением с друзьями в соц. сетях. Информация дана для ознакомления.
Плоско-вальгусная деформация стопы. Клинические рекомендации

- Стопа
- Плоская стопа
- Остеотомия
- Деформация
- Вальгус
- Артродез
д.м.н. – доктор медицинских наук
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
ЗББМ – задняя большеберцовая мышца
АПКС – артродез пяточно-кубовидного сустава
МОПК – медиализирующая остеотомия пяточной кости
АППС – артродез первого плюснеклиновидного сустава
Термины и определения
Плоско-вальгусная деформация стопы – деформация стопы, заключающаяся в снижении ее продольного свода на фоне дисфункции сухожилия задней большеберцовой мышцы.
Остеотомия — пересечение кости с целью создания другой ее пространственной конфигурации.
Артродез – операция, направленная на создание анкилоза в суставе.
Анкилоз – неподвижность сустава.
1.1 Определение
Плоско-вальгусная деформация стопы – деформация стопы, заключающаяся в снижении ее продольного свода на фоне дисфункции сухожилия задней большеберцовой мышцы.
1.2 Этиология и патогенез
Плосковальгусная деформация стоп является одной из важнейших проблем современной травматологии и ортопедии.
https://www.youtube.com/watch?v=QK6d_QdYjO8
Первоначально известное как дисфункция задней большеберцовой мышцы у взрослых, сейчас это заболевание охватывает широкий диапазон деформаций. Деформации отличаются по тяжести и скорости прогрессирования. Постановка диагноза как можно раньше является одним из самых важных факторов в лечении.
Ранее агрессивное нехирургические лечение имеет важное значение, но пациент должен серьезно рассмотреть возможность хирургической коррекции, чтобы избежать ухудшения. При всех четырех стадиях заболевания, целью операции является достижение правильного выравнивания стопы, создание максимально возможной гибкости в стопе и голеностопном суставе
При всех четырех стадиях заболевания, целью операции является достижение правильного выравнивания стопы, создание максимально возможной гибкости в стопе и голеностопном суставе.
Уровень убедительности рекомендаций A (уровень достоверности доказательств — 2)
1.4 Кодирование по МКБ-10
М20.4 – Другие молоткообразные деформации стопы (приобретенные)
M21.3 – Свисание стопы или кисти (приобретенное)
M21.4 – Плоская стопа (приобретенная). Исключена: врожденная плоская стопа (Q66.5)
M21.5 – Приобретенные когтеобразная кисть, косорукость, полая стопа (с высоким сводом) и искривленная стопа (косолапость). Исключена: искривленная стопа, не уточненная как приобретенная (Q66.8)
M21.6 – Другие приобретенные деформации лодыжки и стопы. Исключены: деформации пальца стопы (приобретенные) (M20.1-M20.6)
1.5 Классификация
Постановка диагноза ставится на основе соответствия симптомам (табл.1). Первые три этапы были первоначально описаны Джонсоном, в дальнейшем общепринятой стала классификация M.Myerson .
Таблица 1.
Степени плоско-вальгусной деформации стопы и лечение.
| Стадия | Деформация | Лечение |
| I | Нет костной деформации, боль в области сухожилия ЗБМ | Синовэктомия, пересадка сухожилия, остеотомия пяточной кости. |
| IIa | Мягкая деформация, выводится пяточная кость. Недопокрытие таранной кости до 30%. | Пересадка сухожилия, медиализирующая остеотомия пяточной кости, операция Коттона. |
| IIb | Мягкая деформация, выводится пяточная кость. Недопокрытие таранной кости более 30%. | Пересадка сухожилия, медиализирующая остеотомия пяточной кости, операция Коттона. Удлинение латеральной колонны, артродез сустава Лисфранка |
| III | Фиксированная деформация | Трехсуставной артродез |
| IV | Деформация на уровне стопы и голеностопного сустава | Реконструкция связочного аппарата голеностопного сустава, реконструкция стопы |
| IVa | Нефиксированная деформация | Лечение, как и IIb |
| IVb | Фиксированная деформация | Лечение, как и III |
I степень
Имеющееся плоскостопие, присутствующее в течение взрослой жизни, но без деформации. Может быть тендовагинит.
II степень
На стадии II отличительными характеристиками являются пассивно исправляемые деформации. Таранно-ладьевидный сустав и пяточная кость могут быть вправлены вручную. II степень имеет разделение на стадии IIa и IIb. IIa деформации с минимальным отведением стопы (например,
Поперечное и продольное плоскостопие у детей и взрослых: симптомы и лечение
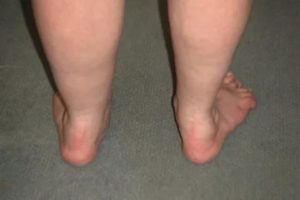
Плоской стопой называют деформирующие изменения, которые характеризуются снижением высоты сводов, распластыванием переднего отдела и пронацией (поворот внутрь) заднего. Другими словами, это прогрессирующее снижение сводов, вплоть до полного их исчезновения. Подобная деформация сопровождается изменением нормального расположения костей и нарушением их питания.
Код по МКБ-10: М.21.4.
Классификация патологии
Существуют различные виды плоскостопия в зависимости от происхождения:
- врождённое – встречается нечасто (3%);
- рахитическое – развивается на фоне рахита из-за нагрузки на слабые кости нижних конечностей;
- паралитическое – является результатом перенесённого полиомиелита;
- травматическое – может возникнуть после нарушения целостности костей стопы (предплюсневых, лодыжек, пяточной);
- статическое – наблюдается чаще всего и формируется из-за слабости связок и мускулатуры стопы.
Статическое подразделяется на 2 основных вида плоскостопия в зависимости от того, какой свод принимает участие в деформации:
- поперечное плоскостопие;
- продольное плоскостопие.
Под комбинированным плоскостопием понимается сочетанное уплощением обоих сводов.
Причины заболевания
Выделяют экзогенные и эндогенные причины плоской стопы. К внешним факторам риска относится:
- лишний вес;
- многочасовая статическая работа в стоячем положении;
- ослабление мышечной силы в результате физиологических процессов старения;
- сидячая профессия и отсутствие тренировок;
- подбор и ношение неудобной обуви.
Основной внутренней причиной является генетическая предрасположенность человека, выражающаяся в слабости мышечно-связочного аппарата стопы.
Уплощение поперечного свода стопы
Является самой распространённой ортопедической патологией среди взрослых. Она составляет 80% всех случаев деформации стоп. Чаще наблюдается у женщин молодого и трудоспособного возраста (от 30 до 50 лет).
Этиология и патогенез
При долгой ходьбе изменяется степень нагрузки в области поперечника стопы. Это приводит к растяжению связок и снижению тонуса коротких мышц стопы. Происходит расхождение костей плюсны по типу «веера», I палец отклоняется наружу, а III молоткообразно изменяется (опущение концевой фаланги книзу, что создаёт ощущение «когтистости» пальца).
Такая перегрузка становится причиной длительной травматизации тканей стопы и ведёт к нарушению её питания.
Уменьшается толщина подкожной жировой клетчатки, и формируются болезненные гиперкератические образования (натоптыши).
Клиническая картина
Клиническая картина зависит от степени плоскостопия и развития вторичных деформирующих изменений стопы. Различают 3 степени этого патологического состояния. На каждом этапе ведущие признаки заболевания усугубляются.
- I степень. Сохраняется нормальная походка. Больной предъявляет жалобы на болезненность в нижних конечностях и усталость в конце дня.
- II степень. Имеются упорные интенсивные боли в области голеней и стоп. Походка становится менее эластичной. Обувь изнашивается значительно быстрее и преимущественно с одной стороны.
- III степень. Интенсивные боли возможны не только в нижних конечностях, но и в поясничном отделе. Продольный свод исчезает практически полностью. Выбор подходящей обуви сильно затруднён. Походка очень тяжёлая, неэластичная. Стопа перестаёт поддаваться активной коррекции. Деформация явно выражена.
Среди симптомов поперечного плоскостопия у взрослых на первый план выступают следующие признаки:
- Болезненность по подошвенной поверхности. В последующем в этих местах образуются натоптыши. Боли могут распространяться на поясничный отдел позвоночного столба, что делает необходимой дифференциальную диагностику от остеохондроза и ишиалгии. Если заболевание развивается медленно, то болевой синдром может отсутствовать или быть незначительным. Быстро нарастающий процесс отличается интенсивными болями «простреливающего» характера. Нередко возникают судорожные сокращения мышц. Причиной боли становится натяжение мягких тканей подошвы, которые тянут за собой веточки подошвенного нерва.
- Изменение походки по типу «ходульной». Стопа расширяется, и взрослые люди начинают с трудом подбирать себе обувь.
- Образование вальгусного отклонения большого пальца.
Уплощение продольного свода
Встречается более чем у 20% больных со статической деформацией стопы. Подобный вариант плоскостопия у детей наблюдается чаще других разновидностей, но ему подвержены и подростки, которым не проводилась профилактика заболевания. Может диагностироваться как в возрасте 5 лет, так и в более старшем.
Причины появления
Основная причина, которая приводит к образованию халюс вальгус большого пальца стопы – это слабость костно-связочного аппарата человека. Но само по себе заболевание проявляется при наличии факторов риска, к которым относятся:
- плоскостопие;
- заболевания позвоночника и искривление осанки;
- диспропорция ног;
- варикозная болезнь;
- повышенная мобильность суставов и связок;
- метаболические заболевания;
- гормональные нарушения;
- физические нагрузки;
- нарушение нервной иннервации сустава или мышц;
- травмы и переломы;
- ношение неудобной обуви;
- профессиональные особенности (у танцоров и балерин).

Варикозная болезнь может привести к такому недугу
Определить основную причину возникновения недуга очень сложно из-за влияния большого количества различных факторов на организм человека. Бывают редкие случаи, когда ребенок рождается с выраженной вальгусной деформацией большого пальца стопы. Особенностью врожденной патологии является то, что шарообразный выступ небольшой или вовсе отсутствует.
Развитие халюс вальгус стопы проходит по так называемому порочному кругу – изменение в плюснево-фаланговом суставе первого пальца приводит к патологическому распределению нагрузки, по всей поверхности стопы и как следствие болезнь прогрессирует.
Лечение
Тактика лечения рассматриваемой патологии зависит от таких факторов, как причины ее возникновения и степень тяжести болезни. Так, на 3 стадии вальгусное искривление возможно излечить только путем оперативного вмешательства. При первых же двух могут быть с успехом использованы методы консервативной терапии.
Медикаментозное лечение
Использование фармакологических препаратов предполагает избавление от неприятных болевых симптомов, воспалений и отеков. Это симптоматическая терапия, которая не избавит от болезни, однако облегчит ее течение.
 Так, широко используются обезболивающие мази (Вольтарен, Кетопрофен, Диклофенак), обладающие, кроме этого, и противовоспалительными свойствами. Для быстрого купирования болевого синдрома могут быть использованы таблетированные лекарственные препараты из группы НПВС (Найз, Нимесулид), однако длительный их прием не рекомендован, поскольку данные средства оказывают негативное воздействие на слизистую желудка.
Так, широко используются обезболивающие мази (Вольтарен, Кетопрофен, Диклофенак), обладающие, кроме этого, и противовоспалительными свойствами. Для быстрого купирования болевого синдрома могут быть использованы таблетированные лекарственные препараты из группы НПВС (Найз, Нимесулид), однако длительный их прием не рекомендован, поскольку данные средства оказывают негативное воздействие на слизистую желудка.
Физиотерапия
Физиотерапевтические методы, предлагаемые для лечения вальгусной деформации стопы, оказывают благоприятное воздействие на метаболизм и трофику тканей и суставов, а также снимают отечность, воспаление и боль. К ним, среди прочего, относятся:
- лазеротерапия;
- ультразвук;
- ударно-волновое воздействие.
Физиотерапевтические методы лечения должны быть согласованы с лечащим врачом.
ЛФК
Физические упражнения, включающие в себя элементы ЛФК, подбираются индивидуально, в зависимости от степени деформации. Наиболее универсальными и эффективными из них являются:
- ходьба босиком (на носочках, на пятках, на краях стопы);
- приседания;
- перекаты с пятки на носок и обратно;
- «велосипед»;
- перекатывание стопой бруска или бутылки;
- ходьба по галечной поверхности или ее имитации.
Легкие физические упражнения должны выполняться ежедневно.
Массаж
Массаж является вспомогательным методом лечения вальгусной деформации стопы. Он эффективно способствует устранению болевых ощущений, убирает отеки. Крайне желательно, чтобы процедуры проводил специалист, имеющий медицинское образование и соответствующую квалификацию, знакомый с различными техниками лечебного массажа при ортопедических заболеваниях.
Средства ортопедической коррекции
Широкой популярностью пользуются средства, позволяющее корректировать положение стопы и голеностопа. К ним относятся:
- фиксаторы;
- ортопедические стельки;
- ортопедические шины;
- накладки.
Ассортимент данных изделий довольно широк, в этой связи обоснованность их применения может определить только лечащий врач, равно как и подобрать нужное и подходящее средство.
Хирургическая операция
К помощи хирургов прибегают только в том случае, когда все консервативные методы не приносят желаемого результата, а качество жизни пациента прогрессивно ухудшается. Это, как правило, происходит на 3 стадии болезни, однако у детей с врожденной деформацией стопы операция может быть проведена и в отсутствие неотложных показаний.
 В неосложненных случаях проводится операция МакБрайда, отличающаяся низким уровнем травматичности и малой инвазивностью. Ее смысл заключается в смене места крепления сухожилия одной из мышц большого пальца. В результате этого «косточка» пропадает, а стопа приобретает нормальный вид.
В неосложненных случаях проводится операция МакБрайда, отличающаяся низким уровнем травматичности и малой инвазивностью. Ее смысл заключается в смене места крепления сухожилия одной из мышц большого пальца. В результате этого «косточка» пропадает, а стопа приобретает нормальный вид.
В более сложных случаях используется остеотомия, проводимая под общим наркозом. Суть ее заключается в перепиливании кости с формированием необходимого угла и фиксацией ее при помощи спиц и винтов. Операция считается довольно травматичной и требует длительного периода восстановления.
В последнее время в ортопедии отходят от практики традиционных оперативных вмешательств при помощи хирургических инструментов, предпочитая лазерную коррекцию, которая предполагает меньшую инвазивность и относительно легко переносится пациентами.
Оперативное лечение плоскостопия
Обычно жалобы родителей на плоскостопие у ребёнка появляются, когда ребенок начинает самостоятельно ходить. Необходимо различать физиологическое уплощение свода стоп ребенка, ещё не достигшего трёхлетнего возраста, и плоско-вальгусную деформацию, требующую наблюдения ортопеда.
Оперативное лечение для исправления деформации проводится редко. Процент оперированных больных по отношению к находившимся под наблюдением составляет не более 7%.
При необходимости выполняется пластика сухожилий по внутренней поверхности стопы, дополненная внесуставным артродезом подтаран-ного сустава по Грайсу. У детей подросткового возраста при болевой контрактурной форме плоскостопия форма стопы формируется с помощью трехсуставного артродеза.
Перед выбором методики лечения варуса необходимы рентген или МРТ. Лечение варусной деформации голеней у детей существенно отличается от взрослой терапии. Кости и мышцы активно растут, и методы исправления дугообразной кривизны так же меняются в зависимости от роста ребёнка.
https://youtube.com/watch?v=H7Q1Tr_DHMQ
Голени и ступни при ходьбе с таким искривлением не совершают полагаемые им колебательные движения, так как нагрузка распределена не равномерно, стопа не смягчает движения при ходьбе.
Скорректировать дефект помогает лечебная гимнастика, правильно подобранные упражнения дают эффективную и корректную нагрузку. В сложных случаях искривления веретенообразной линии врач предложит гипсование ног.
Без своевременной терапии заболевание прогрессирует, ребенок часто теряет устойчивость и падает, бег ему даётся с большим трудом.
Родители должны понимать, что лечение предстоит упорное, длительное, продлится не один год. Лечится варусная деформация у детей долго. Доктор Комаровский предлагает начинать с консервативных методик, делать упор на лечебную гимнастику и массаж. Процедуры должен проводить квалифицированный массажист.
Одновременно с этим просто необходимо носить ортопедическую обувь, которую стоит своевременно менять по мере роста ноги ребенка.
Отзывы об аппаратах Иллизарова самые противоречивые – их хвалят за то, что помогают избежать инвалидной коляски, на них жалуются, что тяжело заживают проколы кости, долго приходится колоть обезболивающие препараты.
Ортопедическая операция радикально исправляет кривизну. Она предполагает рассечение кости с последующим соединением так, чтобы кость продолжала расти по мере роста ребёнка. Зачастую операция объединяется с реконструктивной хондропластикой, так как обычно есть необходимость устранения дефектов хряща, стабилизации коленного сустава.
После операции пациенту накладывается гипсовая повязка, он ходит в гипсе необходимое время. Также можно использовать компрессионные повязки.
Юным пациентам приходится гипсовать ногу несколько раз по мере роста, пока контрольные снимки не покажут полного срастания кости.
В отличие от деформации продольного свода, поперечное плоскостопие вылечить намного сложнее. Причем, лечение эффективно только на начальной стадии заболевания. Так как уплощение свода стопы происходит за счет ослабления связок и деформации положения костей, то из консервативных методов помочь могут только гимнастика или массаж.
Кроме того, эффективно использование специальных стелек при поперечном плоскостопии. Они останавливают деформацию и предотвращают осложнения. Хорошо помогают специальные межпальцевые вкладыши, которые фиксируют пальцы в нужном положении. В тяжелых случаях врач также рекомендует носить специальную ортопедическую обувь, которая подбирается индивидуально.
Все остальное лечение направлено на снятие боли и воспаления. Это физиотерапевтические процедуры, народные методы или наружные лекарственные средства. Если развился артроз суставов, назначаются нестероидные противовоспалительные препараты.
При плоскостопии 2 и 3 степени пациент обычно испытывает серьезные неудобства при ходьбе, сильные боли в ногах и нарушения в работе всего организма. Поэтому в этих случаях может помочь только хирургическое лечение.
Схема терапии
Лечение деформации пальца (некоторые пациенты ошибочно именуют недуг хальгусом) комплексное и включает в себя воздействие аптечными препаратами, физиопроцедуры, массаж, ношение ортеза.
Основные принципы:
- Снижение веса: необходимо наладить питание, заниматься физическими упражнениями для уменьшения нагрузки на больное сочленение.
- Специальные тренировки для укрепления связочного аппарата.
- Ношение ортопедической обуви.
- Использование вкладышей между пальцами.
Амбулаторно пациенту назначают согревающие и противовоспалительные мази, гели, а также инъекции в межпальцевой промежуток анальгетиков. Из физиопроцедур наиболее действенны электрофорез с обезболивающими препаратами, магнит, УВЧ, лазер, озокерит и грязевые аппликации.
Народные рецепты:
- Прополис размять и приложить к больному сочленению.
- Таблетки аспирина растолочь и смешать с йодом. Наносить на сустав утром и вечером.
- Варусная ступня поддается лечению с помощью теплых ножных ванночек. В воду можно добавить морскую соль, отвары трав (ромашка). Процедуру можно проводить каждый вечер перед сном.
При отсутствии эффекта от консервативного лечения применяют хирургическое вмешательство – остеотомию деформации и отсечение сухожилия приводящей мышцы с удалением костного нароста.
После операции больной носит ортез или гипс в течение нескольких недель, далее разрабатывает сустав с помощью массажа, физических тренировок. После необходимо несколько месяцев не допускать сдавления ступни и ходить в широкой обуви.
Деформация пальца и стопы (hallus) – проблема, которую не стоит игнорировать. Следует обратиться к врачу при первых признаках недуга, чтобы исправить ситуацию консервативным методом и избежать необходимости оперативного вмешательства на нижних конечностях.
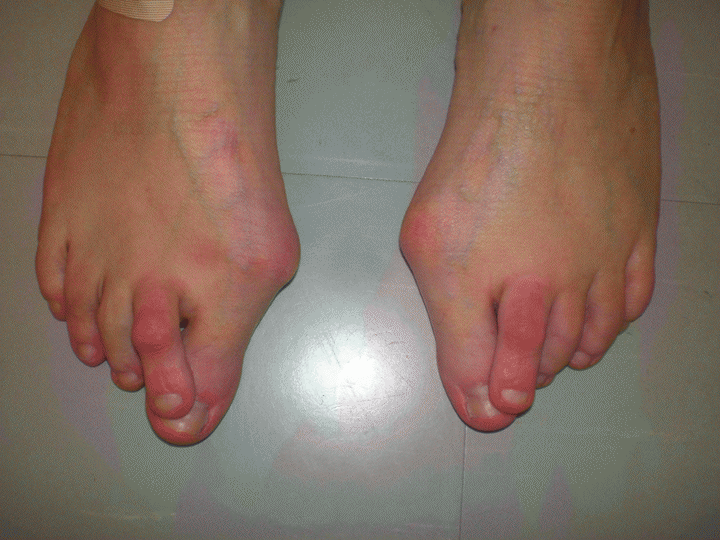
Признаки варусной установки
При неправильном развитии стопы наибольшая нагрузка приходится не на центральную, а на внешнюю ее часть. Нога не способна к совершению колебательных движений, из-за чего удары не компенсируются. Изменяется походка ребенка, он начинает часто падать, не может бегать и прыгать. Основным симптомом эквиноварусной деформации является стирание туфель с внешней стороны. Набойка истончается неравномерно. Обнаружить заболевание позволяет внимательное наблюдение за походкой малыша.
Редкой формой эквиноварусной деформации является так называемая конская стопа. Ребенок наступает не на всю подошву, а лишь на переднюю ее часть. Со стороны кажется, что он пытается встать на носочек. Искривление чаще всего имеет врожденный характер и может поражать как одну, так и обе ноги. При отсутствии лечения деформация становится более выраженной. Кости разрушаются, суставы смещаются, а кожа внешней части стопы покрывается мозолями. Икроножные мышцы не участвуют в процессе ходьбы, что может способствовать их атрофии. Нарушаются функции голеностопных и коленных суставов.
Диагностика [ править | править код ]
Диагноз «плоскостопие» выставляется на основании рентгенографии стоп в 2 проекциях с нагрузкой (стоя). Предварительный диагноз «плоскостопие» может быть выставлен ортопедом на основании физикального осмотра или анализа изображений, полученных при помощи подоскопа. Определяются правильность расположения анатомических ориентиров стопы и голеностопного сустава, объём движений и углы отклонения стопы, реакция сводов и мышц на нагрузку, особенности походки, особенности износа обуви.
В целях медицинской экспертизы плоскостопия решающее значение имеют рентгеновские снимки обеих стоп в прямой и боковой проекциях.
На рентгеновских снимках в боковой проекции для определения степени поперечного плоскостопия проводятся три прямые линии, соответствующие продольным осям I—II плюсневых костей и основной фаланге первого пальца. Ими формируется
- При I степени деформации угол между I—II плюсневыми костями составляет 10—12 градусов, а угол отклонения первого пальца — 15—20 градусов;
- при II степени эти углы соответственно увеличиваются до 15 и 30 градусов;
- при III степени — до 20 и 40 градусов, а при IV степени — превышают 20 и 40 градусов.
Для определения степени выраженности продольного плоскостопия выполняется рентгенография стоп в прямой, боковой проекции, выполненной под нагрузкой (пациент стоит на исследуемой ноге, подняв другую) .
В лаборантском процессе (съёмочном):
- для получения истинных размеров отображаемого объекта и его частей в боковой проекции необходимо использование фокусного расстояния в пределах 120 – 150 см;
- исследование стопы проводить обязательно минимум в 2-х проекциях – прямая и боковая, при наличии патологических изменений в стопе объём исследования должен быть дополнен косой проекцией;
- неукоснительное выполнение только стандартных укладок, со стандартной центрацией пучка лучей;
- выработка стандартных физико-технических условий экспонирования рентгеновской плёнки (кВ, мАs).
Во врачебном (диагностическом) процессе:
стандартизация критериев оценки скиалогической картины (анатомо-функциональное состояние);
стандартизация расчерчивания рентгенограммы (скиаграммы), оценки ширины суставных щелей, величины остеофитов, выраженности субхондрального склероза;
унифицированность оформления протокола рентгенологического исследования (формализованный протокол), с четким формулированием заключения (выводов).
На до-диагностическом этапе:
наличие обоснованного, а не «формального» направления на рентгенологическое исследование;
при направлении на повторное исследование наличие предыдущих снимков заключения и амбулаторной карты пациента.
На снимке проводятся три линии, образующие треугольник тупым углом направленным вверх.
- Первая линия — проводится горизонтально, через точку на подошвенной поверхности бугра пяточной кости, и точку на головке 1 плюсневой кости;
- Вторая линия проводится от точки касания 1-й линии с пяточным бугром к нижней точке суставной щели ладьевидно-клиновидного сустава;
- Третья линия проводится от точки касания 1-й линии с головкой 1 плюсневой кости той же точке, что и вторая линия.
В норме угол продольного свода стопы равен 125—130°, высота свода >35 мм. Различают 3 степени продольного плоскостопия
- 1 степень — угол свода равен 130—140°, высота свода 35—25 мм, деформации костей стопы нет.
- 2 степень — угол свода равен 141—155°, высота свода 24—17 мм, могут быть признаки деформирующего артроза таранно-ладьевидного сустава 1 — П степеней, характеризуемые степенью костных разрастаний в миллиметрах.
- 3 степень — угол свода равен >155°, высота .
Для диагноза «плоскостопие» МКБ-10 (международная классификация болезней) рассматривает такие коды: Q 66.5, М 21.0 и М 21.4. Причем выбирает номер в зависимости от типа заболевания. Само плоскостопие является очень распространенным недугом, который характеризуется тем, что свод, расположенный вдоль, начинает постепенно уплотняться, становится толще. Передний отдел может занять абдукционно-проционное состояние, а отдел, расположенный сзади, будет вальгусным.
Этиология
Вальгусная деформация первого пальца обусловлена длительным нарушением биомеханики первого плюснефалангового сустава, которое может быть связано с поперечным плоскостопием и слабостью связочного аппарата, некоторыми неврологическими нарушениями, врождёнными деформациями и рядом других причин, усугубляясь ношением неудобной обуви (некоторые рассматривают ношение неудобной обуви в качестве главного фактора). Деформация сустава сопровождается прогрессирующим артрозоартритом.
В основе искривления лежит поперечное плоскостопие. Неблагоприятными факторами являются ношение узкой обуви и очень высокий каблук, также как и низкий (или полное отсутствие каблука).
Сильные формы деформации в первую очередь касаются женщин. Это связано со слабостью соединительных тканей у женщин. Кроме того, это связано с особенностями форм женской обуви, которые способствуют этой негативной тенденции.
Наблюдаются три неблагоприятных фактора форм обуви:
Высота каблука.
При высоте каблука более 3 дюймов (7,62 см) наблюдается существенно повышенное давление на переднюю часть стопы. С одной стороны, это способствует появлению плоскостопия, а с другой стороны, пальцы ног вдавливаются в обувь.
Узкий носок обуви.
Если носок у обуви слишком узкий, то у пальцев ног нет необходимой свободы. В результате они вынуждены находиться в плохой позиции, что со временем приводит к постоянной деформации в лодыжках.
Слишком короткая обувь.
Если обувь слишком короткая, то пальцы ног вынуждены находиться в неестественной позиции, а это способствует бурситу большого пальца стопы.
Причины
Плоскостопие врожденного характера обусловлено генетическими факторами, а также нарушением правильного формирования связок стопы во внутриутробном периоде.

На изменение формы стопы и прогрессирующее развитие деформации влияют следующие причины:
- ношение некачественной или старой обуви,
- длительное нахождение на ногах,
- ожирение, приводящее к значительной нагрузке на всю опорно-двигательную систему, в особенности на ступню,
- травматические повреждения, провоцирующие деформацию костных элементов стопы,
- нарушение обмена витамина Д, которое вызывает рахит,
- полный или частичный паралич мышц стопы (развивается вследствие полиомиелита, нарушения мозгового кровообращения или полинейропатии инфекционного или токсического характера).
Причина плоскостопия выясняется только после диагностического обследования у профильного специалиста. Родителям следует обращаться за помощью к ортопеду при появлении подозрений на неправильное развитие стопы: раннее лечение повышает шансы малыша на восстановление формы ступни.
Способы диагностики
Важно правильно диагностировать вальгусную деформацию. Она может быть по своим симптомам схожа с деформирующим остеоартрозом, подагрой и артритом
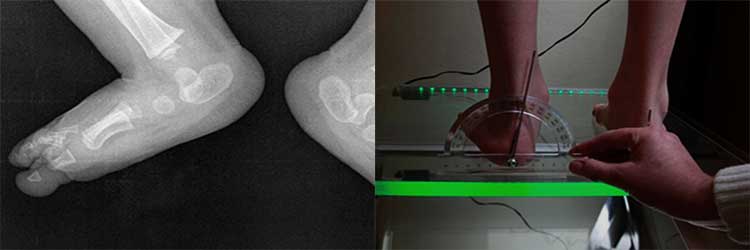
Для диагностики используются такие методики, как:
- Рентгенография стоп, причем она делается в 3 проекциях. Тогда можно посмотреть и взаимные изменения положения стоп.
- Компьютерная плантография. Она представляет собой отпечаток стопы, который делается на специальной платформе. Так можно оценить правильность распределения нагрузки.
- Компьютерная подометрия. Благодаря методу можно диагностировать заболевание даже тогда, когда внешних проявлений еще нет.
Иногда врач дополнительно может назначить УЗИ суставов, но этот вид обследования не является обязательным.