Вальгусная стопа у ребенка: как исправить?
Содержание:
Положительный эффект использования
Результаты использования оцениваются по всему проводимому комплексу лечения. Выделить в них отдельную роль обуви невозможно. Обычно у детей коррекция достигается после интенсивного лечения в течение 2–3 лет. Развиваются мышцы и связочный аппарат, поддерживающий стопу в правильном положении. Достигается компенсаторное укрепление баланса между приводящими и отводящими группами мышц. Не выпирается основание первого пальца. Отсутствуют боли при ходьбе.
После улучшения врач еще какой-то срок предложит вкладывать супинаторы в обычные кроссовки или туфли. При выраженной вальгусной деформации потребуется более длительное лечение, возможно, операция. В восстановительном периоде вновь назначается ношение корректирующей обуви.
С целью профилактики ортопеды советуют носить ортопедические ботиночки детям из группы риска:
- с повышенным весом;
- родившимся недоношенными с отставанием в физическом развитии;
- с признаками рахита;
- часто болеющим вирусными инфекциями.
Важно, чтобы кожа ребенка дышала, поэтому, как правило, вся лечебная ортопедическая обувь производится из высококачественных материалов натурального происхождения. Особенностью детских сандалий или туфель является жесткий задник с двумя боковыми вкладками, которые не позволяют пятке ребенка наклоняться в стороны
Применение ортопедической обуви для детей при вальгусной деформации стопы:
- уменьшает нагрузку на мышцы, а также связки за счет особой стельки со специальным строением подошвы;
- предостерегает от развития деформаций, помогает ставить стопу ровно и правильно фиксировать ее, не давая перекашиваться позвоночнику и суставам;
- уменьшает напряжение, которое вызывает ходьба, – происходит амортизация различных видов нагрузки на ноги, в итоге ребенок не так сильно устает.
Детские ортопедические туфли остаются максимально легкими, несмотря на то, что в них предусмотрены особые элементы, которые необходимы для корректировки положения ноги
Обувь при искривлении стопы не стесняет движений, что очень важно, потому что дети чересчур активны. Подходящая и комфортная колодка позволяет сделать ходьбу максимально легкой и удобной

Уменьшает нагрузку на связки и мышцы

Снижает напряжение при ходьбе

Минимизирует риск травмирования

Улучшает осанку
Что такое вальгусная деформация
Вальгусной стопой называют состояние, когда при плотном сжатии и выпрямлении коленей внутреннее расстояние между лодыжками превышает 4-5 см. Различают два типа патологии стопы: если пятки и пальцы разведены в стороны, а свод стопы завален внутрь, то это Х-образное нарушение. Более распространен второй тип: плоско-вальгусная деформация, при которой высота свода стопы снижается.
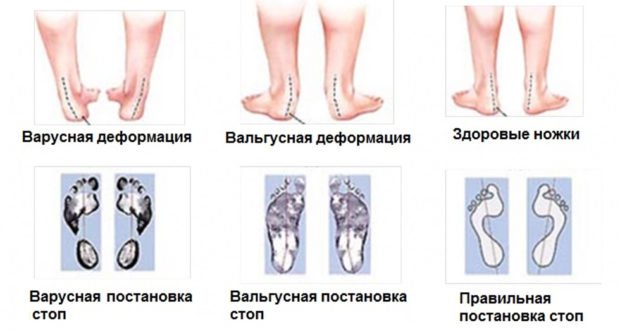
Медики выделяют 3 степени вальгусной деформации стопы. Для легкой степени высота продольного свода составляет от 1,5 до 2 см, при средней — до 1 см, при тяжелой — менее 0,5 см. В нормальном состоянии высота равна 3-4 см.
Поскольку стопа является основой и несет повышенную нагрузку ее искривление влечет за собой деформацию коленных и голеностопных суставов, таза, позвоночника. Нарушение осанки приводит к быстрому развитию артроза и остеохондроза.
При варусной деформации ног происходит О-образное искривление, когда колени не выпрямляются полностью и не могут быть сведены вместе. Отличается от вальгусного нарушения тем, что стопа смещается внутрь и развивается искривление икроножного сегмента. Причины и лечения патологий одинаковы.
Причины патологии
Все причины болезни делятся на 2 группы: врожденные и приобретенные. Врожденную патологию диагностируют в первые месяцы жизни. Приобретенное заболевание развивается на фоне:
- нарушения работы сухожильно-связочного аппарата;
- отклонениями в развитии опорно-двигательного аппарата;
- мышечной гипотонии;
- рахита;
- детского церебрального паралича, полиомиелита;
- ожирения;
- долгого восстановления после травм;
- дисплазии;
- эндокринных заболеваний;
- неправильно подобранной обуви;
- ограниченности движений.

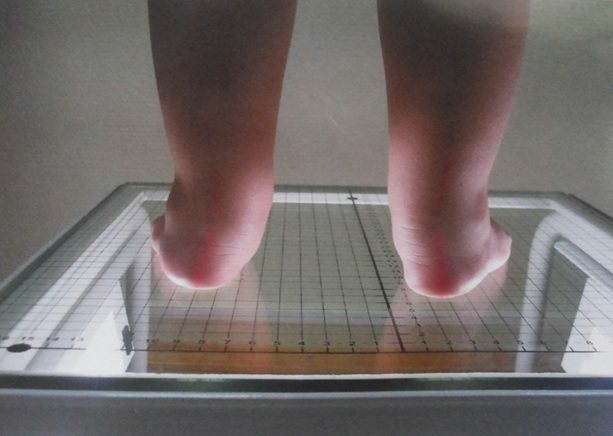
Выявить приобретенную патологию можно только к окончанию первого года, когда малыши начинают ходить, наступая на внешний край стопы. Со временем это приводит к искривлению ножек и болевым ощущениям, быстрой усталости. Первичный диагноз ставится педиатром и подтверждается детским ортопедом после проведения подометрии, рентгена, компьютерной плантографии.
Прогнозы
Выявленная в раннем возрасте вальгусная деформация небольшой степени отлично поддается коррекции, восстановить функции стоп удается полностью.
В отношении врожденных форм искривления стоп прогнозы не столь радужные, даже после проведенной хирургической операции не всегда удается придать стопам совершенно нормальное положение.
Тяжелые степени деформации при отсутствии своевременного лечения могут сделать ребенка инвалидом за несколько лет, ведь в деструктивный процесс постепенно оказываются втянутыми все суставы, особенно коленный и тазобедренный, страдает позвоночник.

Причины возникновения
Деформироваться стопы ребенка могут еще во время внутриутробного развития плода. На вероятность возникновения такой патологии влияет обмен веществ матери, особенности периода вынашивания.
На самом деле врожденная патология встречается достаточно редко. Значительно чаще ортопеды вынуждены констатировать приобретенное вальгусное искривление. Чтобы понять, почему развивается такая деформация, следует понимать, что связки и сухожилия малышей очень слабые, ведь в первый год жизни нагрузки на нижние конечности нет.
Ближе к году, когда малыш начинает становиться на ножки, деформация становится очевидной. Ей чаще всего подвержены дети с ослабленными мышцами, малыши с избыточным весом. Сильная нагрузка на слабые ножки может привести к Х-образной деформации.
Нередко после года патология обнаруживается у детей, которые были рождены недоношенными, с маленьким весом, у малышей, ослабленных частыми болезнями инфекционного и неинфекционного происхождения, а также у детей с врожденной слабостью соединительной ткани.
Повлиять на развитие приобретенной вальгусной деформации стоп может такое заболевание, как рахит. При нем нарушается минеральный обмен в костной ткани, что создает предпосылки для развития различных нарушений опорно-двигательной системы. Достаточно часто деформация по вальгусному типу развивается у детей, страдающих детским церебральным параличом и другими недугами с нейромышечными симптомами.
Врачи с сожалением констатируют, что часто причина болезни кроется в родительских ошибках. Иногда мама и папа так хотят видеть свое чадо взрослым, что слишком рано ставят его на ножки. Ходунки и прыгунки, в которые помещают ребенка до возраста 9-10 месяцев, другие вертикализирующие устройства, к сожалению, лишь способствуют неправильному положению стоп и непомерной нагрузке на позвоночник.
После того, как малыш начал ходить, сохраняется риск развития вальгусной деформации, если кроха будет совершать свои первые шаги в неправильно подобранной неудобной обуви. Пример такой обуви — пинетки. Они не фиксируют стопу, являются слишком мягкими, а стопа малыша в первое время нуждается в дополнительной фиксации и поддержке.
Какой бы ни была причина, процессы протекают примерно одинаковые — голеностоп смешается внутрь, «выталкивая» наружную часть стопы, пальцы и пятку, заставляя их принять положение разворота к наружной стороне.
Врожденную вальгусную деформацию стоп становится видно невооруженным глазом уже в первые месяцы жизни ребенка. Стопа неестественно изогнута внутрь.
Перед фактом приобретенной Х-образной стопы родители обычно оказываются, когда ребенку исполняется год или полтора. К этому возрасту малыши начинают ходить, и некоторые признаки можно разглядеть, даже не будучи врачом-ортопедом:
- ребенок медленно и трудно осваивает хождение;
- при совершении шагов малыш опирается на внутренний край стоп;
малыш быстро устает, не может долго держаться в вертикальном положении.
Со временем стопы принимают характерный вид, напоминающий букву Х, походка ребенка – неуклюжая, неуверенная, шаркающая. Малыш быстро утомляется, не может долго играть, ему трудно даются подвижные и активные игры. Появляются ноющие боли в ногах и позвоночнике, по вечерам родители могут заметить небольшую отечность нижних конечностей.
Ребенок с Х-образным искривлением стоп не может бегать, как его сверстники
Именно бег дается ему труднее всего, родители могут обратить внимание на то, что при попытках бежать малыш сильно размахивает руками, пытаясь удержать баланс
Эффективные упражнения
Если противопоказаний нет, ортопед одобрил домашние занятия гимнастикой, можете приступать. Постепенно вы будете придумывать и собственные, уникальные упражнения, когда придет понимание сути гимнастики и целей, которых нужно добиться. Но в первое время рекомендуется пользоваться готовой и проверенной многими мамами и детьми программы, одобренной Минздравом, и применяемой в ряде медицинских центров лечебной физкультуры.
Занятие будет проводиться с три этапа. Необязательно в первую же зарядку помещать все упражнения. Начните с 1-2 упражнений каждого этапа и постепенно увеличивайте нагрузку, добавляя новые задания, увеличивая время выполнения уже знакомых приемов и упражнений.
Положение «Сидя»
Для этой части зарядки вам понадобится небольшой жесткий стул со спинкой. Ребенок, посаженный на такой стул, должен доставать ножками до пола, они не должны болтаться в воздухе.
«Ежики». Для этого упражнения вам понадобится небольшой мячик, например, теннисный. Но лучше всего воспользоваться специальными ортопедическими мячиками, которые имеют неровную, пупырчатую фактуру. Положите мячик на пол и попросите ребенка всей стопой покатать его по кругу дугами, зигзагами. Повторите упражнение второй стопой. Позднее можно использовать сразу два мячика-«ёжика» для одновременного выполнения задания двумя ножками.
- «Потеряшки». Для этого задания вам пригодится кусок шелковой ткани или носовой платок, а также карандаши. Разложите предметы на полу перед сидящим ребенком и попросите его собрать пальцами ног кусочки ткани и «потерянные» карандаши.
- «Помоги героям сказки». Для этого задания используйте игрушки из шоколадных яиц-сюрпризов и небольшую коробку, например, от обуви. Разложите игрушки перед ребенком, рассказав историю. Можно придумать сказку о том, как зверушки отправились в путешествие, и их настигла гроза. Задача малыша — быстро ногами собрать все мелкие игрушки и сложить в коробку (тоже, естественно, ногами). По мере достижения успехов количество игрушек можно увеличивать.
При выполнении стоя
Для комплекса упражнений в таком положении понадобится гимнастическая палка или палка от деревянной швабры, а также ортопедический коврик (достаточно жесткий, с выпуклыми фактурными элементами или игольчатой основой). Если коврика нет, сделать его можно своими руками, приклеив к ткани ракушки, пуговицы, пробки и другие мелкие предметы.
«Канатоходец». Положите палку на пол и попросите ребенка пройтись по ней туда и обратно боком. Следите, чтобы пальцы и пяточки касались пола. Усложните задание, когда ребенок будет готов — попросите его приседать, стоя на палке (пальцы и пятки также должны быть на полу).
- «Узкая тропинка». Попросите ребенка обхватить лежащую гимнастическую палку ножками так, чтобы ее касались только внутренние части стоп, наружными следует упираться в пол. Когда малыш научится уверенно стоять, попросите его так походить, не выпуская палку, шаркающей походкой на внешней стороне подошв.
- «Клоун». Попросите ребенка представить себя клоуном и показать, как смешно он умеет ходить. Задача походить «елочкой», вразвалочку, разведя ступни в разные стороны и соприкасаясь пятками. Завершите перекатами с пятки на носок и ходьбой на носочках. Все эти упражнения можно провести на массажном ортопедическом коврике.
Лежа на коврике
Для этой части зарядки нужен коврик, который не пропускает холод — есть специальные гимнастические коврики.
- «Качели». Положите ребенка на спину, возьмите его стопы в руки и попросите чадо сгибать и разгибать стопы от себя и к себе. Ваши руки будут препятствием, нагрузкой, которую малышу нужно преодолеть.
- «Вертолетик». Попросите ребенка показать, как работают лопасти вертолета — изобразить круговые движения он должен стопами в положении лежа на спине.
- «Велосипед с нагрузкой». Согнутые ноги лежащего ребенка должны совершать велосипедные движения, но с сопротивлением. Для этого упереться ножками можно в мамины руки. Маме же следует легко давить на стопы от себя.
- «Мост на дороге». Ребенок лежит на спине, ноги согнуты в коленях, стопы разведены в разные стороны пятки соприкасаются. Задача ребенка — приподнять поясницу в таком положении и пропустить под собой машинку, которую мама с криками «би-би» прокатывает «под мостом».
О технике выполнения упражнений при вальгусной деформации стопы у детей смотрите в следующем видео.
Лечебная гимнастика
На процесс выздоровления при вальгусной деформации первого пальца стопы очень хорошо влияет лечебная гимнастика. Тебе нужно несколько раз в день выполнять следующие упражнения.
Упражнения при деформации стопы
- Ляг на спину. Сделай простое упражнение — «Велосипед». Имитируя езду на велосипеде, оттягивай носок ступни вперед, когда двигаешь ногой от себя и, соответственно, тяни носок назад, когда двигаешь ногой обратно. Выполняй упражнение от 8 до 10 раз.
- Следующие два упражнения проведи в положении сидя на полу. Обопрись руками о пол позади себя, ноги вытяни. Теперь поочередно сгибай и разгибай обе ноги в голеностопных суставах. Выполни упражнение от 7 до 9 раз.
- В том же положении разведи пальцы на ногах как можно шире в разные стороны. По возможности пытайся задержаться так на несколько минут, а потом возвращайся в исходное положение. Выполни 10–15 раз.
- Сядь на стул и передвигай ноги в разные стороны только с помощью пальцев ног. Это упражнение называется «Гусеница», выполнять его очень полезно.
- В положении стоя пытайся пройтись на носочках, подняв руки вверх, затем пройдись на пятках, руки положи на бока, затем пройди на внешних и внутренних краях стопы.
- Самым полезным упражнением при этом заболевании является натягивание голеностопа на себя в любом удобном положении. Сидя, стоя или лежа пытайся натянуть большой палец на ноге до упора на себя.
Упражнения с подручными предметами
- Положи на пол бутылку или скалку и катай ее по очереди каждой стопой в течение двух минут.
- Положи на пол лист бумаги, зажми между первым и вторым пальцем ноги карандаш и постарайся нарисовать круг. Проделай то же самое другой ногой.
- Сделай 5—6 прыжков в длину. Только отталкивайся от пола пальцами.
- Сидя перед телевизором, перекатывай различными сторонами ступни (внешней, пяткой, носком) мячик или валик с шипами.
- Захвати ногами ткань и скомкай ее, а затем приподними над землей. Брось ткань на землю и расправь ее с помощью пальцев ног, не нагибаясь. Это будет тренировать суставы, придавать им гибкость и послужит отличная профилактикой заболеваний косточек на ногах.
Степени развития
- Отклонение составляет от 10 до 15°. Такие отклонения встречаются довольно часто и легко поддаются коррекции.
- Отклонение от нормы в промежутке от 15 до 20° потребует от родителей определенных усилий, но тоже хорошо корректируется.
- Если угол наклона составляет от 20 до 30°, то требуется длительное лечение.
- Отклонение более 30° часто требует хирургического вмешательства.
Вальгусная деформация стоп подразделяется на четыре основных степени, каждая из которых характеризуется определенным набором симптоматики и тяжестью течения:
- Первая. Легкая степень тяжести, диагностируемая на ранних этапах формирования, когда угол отклонения свода стопы от принятых анатомических норм составляет не более пятнадцати градусов. Эта стадия особенно легко поддается лечению, основанному на задействовании консервативных методов.
- Вторая. Диагностируется тогда, когда угол отклонения варьируется от пятнадцати до двадцати градусов. Характерным для данной степени заболевания является присоединение таких симптомов, как тяжесть в ногах, незначительные болезненные ощущения, отечности тканей.
- Третья. Для заболевания третьей степени тяжести характерно отклонение угла на величину не более тридцати градусов. На данном этапе вальгусной деформации болезненные ощущения становятся более выраженными, стопа деформируется, возможно существенное увеличение косточки на большом пальце ноги.
- Четвертая. Деформация стопы на данном этапе является необратимой. Для коррекции ступни и устранения патологии задействование хирургического вмешательства.
Для предупреждения прогрессирования плосковальгусной стопы, развития осложнений и негативных последствий, показать ребенка врачу следует уже при появлении первичных признаков, которые могут указывать, в том числе, косвенно, на возникновение патологии.
Положительные качества ходьбы для здоровья
Пешие прогулки осуществляются в условиях работы сложной мышечной деятельности туловища и конечностей. Ходьбу характеризуют биомеханические и нейрохимические процессы, благоприятно воздействующие на организм человека. При движении оказываются задействованными разные группы мышц, их активность приводит в тонус все тело.
Ходьба способствует перемещению ног в трех различных плоскостях:
- Вертикальная;
- Продольная;
- Поперечная.
Чем интенсивней ритм передвижения, тем сильнее амплитуда вертикальных перемещений, выше работоспособность связочно-мышечного аппарата, происходит значительное расходование энергии.
Деятельность ступней при ходьбе способствует активизации кровотока: кровь лучше насыщает внутренние органы кислородом, стимулирует процессы обмена.
Частые прогулки способны укрепить здоровье и оказать положительное влияние на общее самочувствие человека. Кроме того, ходьба является хорошей профилактикой заболеваний опорно-двигательного аппарата.
Вальгусная деформация стопы: причины и лечение
Вальгусная деформация или, простым языком, шишки на пальцах – одна из наиболее распространенных патологий деформаций стопы.
Деформация возникает на большом пальце и является следствием прогрессирования поперечного плоскостопия и смещения головки первой плюсневой кости наружу. Большой палец смещается к остальным четырем. Патология приводит к воспалению суставной сумки, провоцирует болевые ощущения, приводит к нарушению походки. У женщин она проявляется чаще, чем у мужчин, причиной чего может считаться слабость соединительной ткани.
Причиной часто является неудобная и неправильно подобранная обувь, высокие каблуки, узкий носок. Все это приводит к поперечному плоскостопию, которое крайне часто является предпосылкой к развитию таких деформаций.
Если деформация стойкая и выраженная, может потребоваться оперативное лечение, а после реабилитация. При отсутствии такой необходимости используются специальные упражнения, медикаменты, массаж и прочие назначенные врачом меры.