Деструкция костной ткани что это такое лечение
Содержание:
- Диагностика
- Гибель клетки посредством апоптоза
- Деструкция костей что это?
- Признаки и симптомы остеопороза позвоночника
- Меры профилактики
- Деструкция плечевой кости
- Деструктивные изменения позвоночника
- Щитовидная железа. Фиброзный тиреоидит
- Продукты, рекомендуемые к потреблению
- 8 важных причины
- Парадонтоз при деструкции кости народные средства
- Осложнения
- Виды патологии
- Причины возникновения и развития резорбции
- Возможные осложнения и последствия
- Как восстановить утраченную зубную костную массу
- Последствия и реабилитация после перенесенного остеомиелита челюсти
Диагностика
На основании жалоб пациента и объективных данных общего осмотра у доктора может возникнуть подозрение на остеомиелит челюстной кости. Подтверждение такого заболевания и полная формулировка диагноза возможны только после проведения лучевой диагностики (рентгендиагностики).
Существуют ранние и поздние рентгенологические признаки, которые указывают на наличие такой тяжелой патологии.
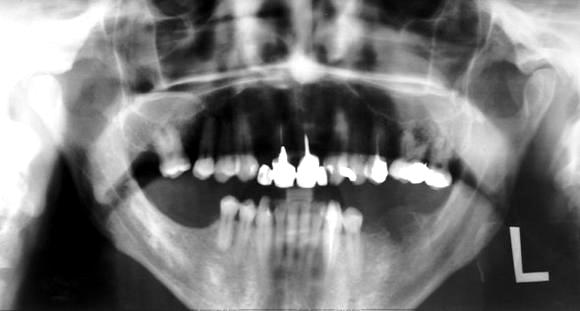 На рентген-снимке: острый остеомиелит челюсти
На рентген-снимке: острый остеомиелит челюсти
К ранним рентген-признакам относятся:
- наличие на снимках участков разряжения костной ткани, которые чередуются с ее уплотнением;
- смазанность и крайняя нечеткость костного рисунка в челюсти;
- незначительное увеличение толщины надкостницы как следствие периостита.
Поздними признаками остеомиелита на рентгенограмме являются:
- формирование к 7-12 дню от начала заболевания очагов деструкции с образованием секвестров;
- утолщение и умеренное уплотнение ткани кости вокруг воспаленного очага.
В затруднительных случаях пациентам показано проведение МРТ, которое позволяет более четко увидеть обширность поражения костной ткани, а также визуализировать мелкие гнойные очаги.
Дополнительно к рентгенологическому обследованию проводят общеклинические анализы, которые отражают активность воспалительного процесса:
- общий анализ крови, в котором может быть выявлено увеличение количества лейкоцитов, изменения лейкоцитарной формулы воспалительного характера, снижение количества эритроцитов и гемоглобина;
- биохимический анализ крови с выявлением электролитных нарушений, появлением маркеров воспаления.
С целью определения возбудителя остеомиелита и выявления его чувствительности к антибактериальным препаратам проводят бактериологическое исследование отделяемого свищевых ходов с посевом гноя на специальные питательные среды с последующей микроскопией полученных образцов.
Гибель клетки посредством апоптоза
Обновление тканей и систем органов невозможно без образования новых клеток, заменяющих старые клетки, которые работают не так эффективно, как раньше. Естественный процесс, запускаемый специальной биологической программой, при котором происходит данное обновление, называется апоптозом. Изучение явления апоптоза проводится учеными с древних времен и с большим упорством, поскольку, выяснив причины программируемой гибели клетки и ее течение, есть вероятность создать лекарственный препарат, способный продлить человеческую жизнь.
Поскольку апоптоз – это деструкция, заключающая в себе процесс обновления групп клеток и всего организма, то без гибели клеток невозможно обновление главного представителя соединительной ткани – крови. Разрушение клеток сопровождается противоположным процессом – регенерацией. Каждый день происходит обновление нейтрофилов. Также миллионами отмирают клетки кожи. Энтероциты, формирующие стенки тонкого кишечника, тоже регулярно обновляются.

Далеко не всегда подвержены гибели только старые клетки. Существует такое понятие, как межклеточное взаимодействие, суть которого заключается в зависимости одной группы клеток от другой. Так, например, удаление семенников приводит к разрушению клеток простаты. Удаление гипофиза головного мозга приводит к разрушению клеток надпочечников. Процесс деструкции запускается тогда, когда клетка перестает получать сигналы в виде трофических факторов.
Деструкция костей что это?
Процессом разрушений в структуре костей, что постепенно приводит к ее замене на злокачественную ткань, грануляции, гной – это деструкция кости. Прогрессирующий патологический процесс сопровождается снижением показателя плотности у костей и увеличения их хрупкости. Гармония в развитии костной ткани до двадцатилетнего возраста происходит нормально, естественно. После этой возрастной границы формировка таких тканей стает медленнее, а разрушительный процесс только усугубляется.
Кости – это твердый орган в нашем организме, их функции заключаются в обеспечении опорно-механической и защитной функции. Они состоят из гидроксиапатита, минерального вещества, около 60-70% от веса кости и органического коллагена первого типа около 30-40%.
Когда же этот состав изменяется, плотность костей уменьшается. Это одна из причин, когда пожилым людям вылечится после любых травм сложнее, чем человеку в юном возрасте. Небольшие негативные внешние факторы могут легко привести к травме, ведь слабые кости больше поддаются воздействию. Ускорить этот процесс могут ряд факторов.
Признаки и симптомы остеопороза позвоночника
 Первыми симптомами патологии являются часто появляющиеся в позвоночнике ноющие боли, которые могут длиться на протяжении нескольких дней, причём усиливаясь при любой физической нагрузке.
Первыми симптомами патологии являются часто появляющиеся в позвоночнике ноющие боли, которые могут длиться на протяжении нескольких дней, причём усиливаясь при любой физической нагрузке.
Чаще всего появляется остеопороз грудной части позвоночника, причём боль возникает между лопаток и грудной клетки, напоминая симптомы остеохондроза. Часто отмечаются прострелы или ломота, которые отдают в тазобедренный сустав и крестец.
При таком явлении, как перелом позвоночника, проявляются следующие симптомы:
- сильная боль во время пальпации позвоночника;
- болевой острый синдром (во время перелома ребра — тупые ощущения боли);
- наиболее вероятная зона перелома — расстояние от четвёртого поясничного позвонка до четвёртого грудного;
- напряжение мышц спины.
Во время отсутствия переломов с учётом прогрессирования болезни клиническая картина дополняется:
- ограниченностью движения позвоночника;
- снижением работоспособности, быстрой усталостью;
- деформацией позвоночника, это вызывает защемление нервных окончаний;
- уменьшением роста человека из-за снижения высоты межпозвоночных дисков;
- исчезновением линии талии, выпячиванием живота;
- усилением изгиба позвоночника в районе поясницы, ростом горба, сутулостью.
https://youtube.com/watch?v=FIJT-eThRpk
Часто первые симптомы патологии остаются незамеченными до времени появления перелома позвоночника. При множественных микропереломах позвонков ноющие болевые ощущения также могут быть оставлены без должного внимания.
Меры профилактики
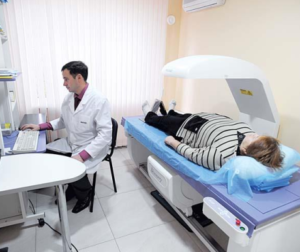
Из-за специального метода диагностирования, возможна большая точность выявления изменений в плотность.
Есть ультразвуковая методика, что называется денситометрия. Благодаря этой методике можно определить даже минимальные показатели снижения плотности. Иные аппаратные вмешательства на ранних стадиях неэффективны. Для сравнения: рентгеновский аппарат покажет результат при показателе в двадцать пять – тридцать процентов.
Специалисты обговаривают некоторые признаки, указывающие на протекание данной болезни: уменьшение роста больше десяти миллиметров, позвоночная часть искривляется, поясница и грудная часть болит, особенно при активном занятии физическими нагрузками, быстро утомляетесь, работоспособность минимальная.
Подвижная жизнь является наилучшей профилактической мерой развития данного заболевания. Это:
- сбалансированное питание: правильное соотношение белков, жиров, углеводов, большое количество употребление свежих овощей и фруктов;
- ходьба на чистом воздухе;
- утренняя зарядка, физкультурные тренировки, не на износ;
- сведение к минимуму пагубных привычек в образе сигар, спиртных напитков и употребление кофейных напитков;
- расслабляющие и тонизирующие массажи.
Обратите внимание! До подбора упражнений подойдите осознанно, не лишней будет консультация врачей, или инструктора по фитнесу. В течение нескольких месяцев совмещения сбалансированного питания плюс умеренных физических нагрузок – косная масса увеличивается на несколько процентов
Деструкция плечевой кости
Является серьезной болезнью, что действует от костного элемента с появлением омертвевших участков. Далее меняется на жировую ткань. Это заболевание называют ишемическим некрозом. В основе патологии – изменение нормального состояния кровоснабжения костей. Вследствие этого, данную ткань лишают стопроцентного питания – она медленно отмирает.
Страшнее всего-то, что данная болезнь приводит к необратимости в состоянии костей. Минимальный процент восстановления структурной части костей.
Важно! Прохождение пациентом всех стадий патологии совершается в течение от нескольких месяцев до 1-1,5 лет. Если деструкция плечевой кости начала свое действие – остановить этот процесс уже нельзя
Больной проходит через все стадии, вследствие чего, что больше всего вероятно, приводит к инвалидному креслу.
Деструктивные изменения позвоночника
Деструкция кости – это опасный процесс, дальнейшее развитие которого необходимо предупредить при первых признаках патологии. Деструктивные изменения затрагивают не только костную ткань зуба, без соответствующего лечения они могут распространяться и на другие кости в организме. Например, в результате развития спондилита, гемангиомы деструктивные изменения затрагивают позвоночник в целом или позвонковые тела в отдельности. Патология позвоночника может привести к нежелательным последствиям, осложнениям, частичной или полной потере подвижности.
Спондилит – заболевание, хронически воспалительного характера, является разновидностью спондилопатии. В процессе развития болезни отмечается патология тел позвонков, их разрушение, что грозит деформацией позвоночника.
Встречается специфический и неспецифический спондилит. Специфический спондилит вызывают разные инфекции, которые попадают в кровь и с ее помощью разносятся по всему организму, поражая на своем пути кости и суставы. К инфекционным возбудителям относятся микробактерии:
- туберкулеза;
- сифилиса;
- гонорейный гонококк;
- кишечные палочки;
- стрептококк;
- трихомонада;
- золотистый стафилококк;
- возбудители оспы, тифа, чумы.
Иногда недуг могут спровоцировать грибковые клетки или ревматизм. Неспецифический спондилит встречается в виде гематогенного гнойного спондилита, болезни Бехтерева или анкилозирующего спондилоартроза.
Независимо от причины развития заболевания, к лечению необходимо приступать сразу после диагностики.
Щитовидная железа. Фиброзный тиреоидит
В отношении щитовидной железы процесс деструкции протекает без разрушения формирующих железу клеток. Вместо гибели клеток, из которых состоит ткань щитовидки, они трансформируются в соединительную ткань, более плотную и жесткую, которая сдавливает прилежащие мышцы, сосуды. Одной из возможных причин изменения ткани является вирусная инфекция. Стоит отметить, что фиброзный тиреоидит в медицинской практике встречается довольно редко и в основном у женщин.

Деструкция щитовидной железы проявляется в болезненных ощущениях при глотании, сходных с чувством, будто в горле застрял комок. Постепенно симптомы усиливаются: фиброзная ткань увеличивается настолько, что сжимает органы пищеварения и голосовые связки, что приводит к затрудненному дыханию и потере голоса. Лечение тиреоидита производится путем хирургического вмешательства и приемом медикаментов.
Продукты, рекомендуемые к потреблению
Каждому, кто желает нарастить страдающие от рецессии десна, крайне желательно уделять внимание такому моменту, как соблюдение предельно сбалансированной диеты. Предусматриваемые последней продукты должны способствовать регенерации десневых тканей, тем самым приближая момент их окончательного выздоровления
В частности, рацион подобных диет предполагает употребление следующих продуктов:
- Зелень, благодаря которой реально добиться снижения кровоточивости десен и повысить тонус сосудов. Характерные примеры таких продуктов – петрушка, укроп и сельдерей.
- Цитрусы, способствующие восстановлению поврежденных слизистых оболочек и заметно повышающие устойчивость тканей к любого рода отрицательным факторам.
- Молокопродукты, прежде всего примечательные входящим в их состав кальцием – элементом, оказывающим укрепляющее действие как на десны, так и на зубы.
- Чеснок и лук, издревле славящиеся своими противовоспалительными свойствами. Примечательно также, что эти продукты содержат немало цинка – минерала, способствующего заживлению ран.
- Зеленый чай, 500–600 мл которого, выпиваемые за одни сутки, придают деснам дополнительную крепость.
Орехи препятствуют развитию и появлению зубного камня
Помимо этого, весьма положительную роль играют орехи, эффективно препятствующие появлению и развитию зубного камня, а также рыба и морепродукты, значительно укрепляющие десневые ткани, пораженные пародонтозом. Заслуживает внимания и красное вино, умеренное употребление которого позволяет минимизировать воспаления в любом месте ротовой полости.
8 важных причины
Внутренний источник разрушения костных тканей – остеопороз. Это заболевание имеет системный прогрессирующий характер. Это обменный или клинический синдром, характеризующий уменьшением плотности, увеличением хрупкости. Метаболизм данной ткани уменьшается, она становится менее прочной, повышается уровень переломов.
Эта болезнь впервые была найдена у индейцев Северной Америки, около 2500-2000 лет до нашей эры. Также характерные осанки этой болезни можно увидеть в картинах художников Древнего Китая, Греции.
Степень риска определяется, ориентируясь на объективные данные анамнеза и результаты обследований.
Остеопороз приводит к пористости костной ткани. Также негативно повлиять на этот процесс могут несколько факторов. Деструкция кости причины:
- заболевания, вызваны расстройством одного или нескольких эндокринных желез – эндокринные, хронические болезни;
- недостаток питательных веществ, это строители костей в нашем организме – магний, калий, витамин Д, главной причиной дефицита является несбалансированное питание;
- последняя самостоятельная менструация, то есть период менопаузы;
- недостаток весового показателя;
- наличие вредных привычек, усугубление их прогрессивности;
- наследственность, опасть грозит людям, у которых есть кровные родственники до пятидесятилетнего возраста, что диагностировали у себя эту болезнь;
- минувшие травмы, что усугублены переломами;
- профессиональные спортсмены также в зоне риска, великая часть физической нагрузки является причиной появления этой болезни;
Важно! Остеопороз в запущенных формах лечится тяжелее. Стоит больше бдительности уделить профилактике
Это уменьшит риск возникновения нетрудоспособности, сможет спасти от летального исхода. Риск кроется в отсутствии явственных симптомов, болезненных ощущений, сильного дискомфорта, или неприятности в ощущениях. Чаще всего за помощью не спешат идти, из-за «отсутствия выраженных симптомов». А при переломе, соответственно, обращении к специалисту, обнаруживается неприятная новость.
Парадонтоз при деструкции кости народные средства
Уважаемый читатель, здесь Вы можете прочитать о народных средствах для лечения парадонтоза при значительном разрушении костной ткани.
Зачем это нужно? Парадонтолог может устранить практически все, или большинство, симптомов заболевания десен, но если Вы страдаете хронической болезнью, то необходимо лечить и её, ведь организм — единое целое. Недаром в старину, о здоровье человека судили по зубам и деснам.
Поэтому необходимо регулярное посещение пародонтолога (желательно раз в полгода), чтобы наблюдать за состоянием десен в динамике и индивидуально подбирать методы лечения пародонтоза и пародонтита.
Уменьшение костной ткани представляет наибольшую трудность при лечении парадонтоза. Это обусловлено особенностями строения альвеолярной кости: ее низкая регенеративная способность, особенность строения губчатого вещества.
В начальной стадии парадонтоза происходит деминерализация кости альвеолярного отростка. Затем происходят выраженные деструктивные изменения компактной пластины и губчатого вещества кости.
В этой стадии парадонтоза под влиянием целенаправленной терапии возможны реминерализация и восстановление кости. В начальной стадии развития деструктивных изменений, реальным результатом стимулирующей терапии в лучшем случае может быть стабилизация парадонтоза, приостанавливания быстрой убыли костной ткани и уменьшения подвижности зубов.
Группу средств общей и местной терапии парадонтоза составляют препараты различного действия (десенсибилизирующие, стимулирующие, противовоспалительные, повышающие регенерацию тканей парадонта). Все эти препараты препятствуют дальнейшему развитию парадонтоза, в определенной мере они могут стимулировать восстановление тканей парадонта.
Одним из немногих растительных средств, повышающих регенерацию костной ткани, является окопник лекарственный. Он способствует отторжению нежизнеспособной ткани и росту молодой, стимулирует рост клеток. Кроме этого, окопник оказывает противомикробный, обволакивающий и тонизирующий эффекты. В корнях растений содержатся эфирные масла, пектин, дубильные и слизистые вещества, алкалоиды, холин и другие соединения. Окопник лекарственный применяют в виде отвара корней для ирригаций и аппликаций на десны, полосканий. Для приготовления отвара 1 столовую ложку измельченного корня окопника лекарственного заливают 1 стаканом крутого кипятка и настаивают 10—12 ч в теплом месте.
В целях пролонгирования действия активных веществ окопника, готовят 25 % раствор димексида на его отваре, который способствует более интенсивной диффузии лекарственных веществ в ткани парадонта. Курс лечения парадонтоза — 7-10 аппликаций 25 % раствора димексида на отваре окопника лекарственного.
Для лечения парадонтоза используют этот настой также в виде ирригаций, для ротовых ванночек, которые делают 3 раза в день. Данные клинических и специальных исследований указывают на высокую эффективность окопника лекарственного и димексида и позволяют рекомендовать его для применения в комплексном лечении парадонтоза.
Препарат фитин, получаемый из растительного сырья, стимулирует кроветворение, усиливает рост и развитие костной и зубной тканей.
Кольраби содержит много минеральных веществ, особенно кальция и фосфора. Полезна детям для укрепления костей и зубов, беременным женщинам.
При климаксе особенно сильно происходит вымывание кальция из костной ткани. Как следствие, кости становятся менее прочные, из-за этого частые переломы, нарушения в суставах и как следствие походки в пожилом возрасте. Это происходит по причине нехватки витамина Е. Его назначают: при остеопорозе — по 500 мг в сутки. при климактерическом периоде — по 1000 мг.
Так же рекомендуют прерараты кальция: — карбонат Са (40% содержание Са в препарате), возможные осложнения: запоры, газы.
— лактат Са (13% содержание Са в препарате). — глюконат Са (9% содержание Са в препарате).
Осложнения
Неправильно поставленный диагноз или несвоевременно начатая терапия остеомиелита приводят к развитию тяжелейших осложнений, которые имеют высокий процент летальности и нередко становятся причиной инвалидности.
Наиболее часто остеомиелит челюсти осложняется:
- Абсцессами мягких тканей, околочелюстными флегмонами и гнойными затеками, которые имеют тенденцию к быстрому распространению в шейную область и в средостение. Такая патология чрезвычайно опасна, поскольку имеющийся при ней сепсис (в немедицинской лексике используется термин «заражение крови») быстро приводит к поражению жизненно важных органов с развитием септического шока и гибелью.
- Тромбофлебитами лицевых вен, медиастинитами, перикардитами или тяжелыми пневмониями.
- Гнойным поражением оболочек мозга с развитием менингитов.
- При локализации гнойного очага в верхней челюсти возможно распространение инфекции в орбитальную область с поражением глазного яблока, атрофией зрительного нерва, что приводит к необратимой утрате зрения.
Лечение остеомиелита челюстных костей заключается в одновременном решении двух важнейших задач:
- Наиболее быстрая ликвидация очага гнойного воспаления в костях и окружающих мягких тканях.
- Коррекция функциональных нарушений, которые были спровоцированы наличием тяжелого инфекционного процесса.
Все больные без исключения подлежат госпитализации в хирургическое отделение, специализирующееся на челюстно-лицевой хирургии. Если такового стационара не имеется, то лечение проводят в отделении, имеющем опыт в хирургической стоматологии.
Комплекс лечебных мероприятий включает:
- Хирургическое вмешательство со вскрытием гнойного очага, очисткой его от некротизированных масс и полноценным дренированием.
- Применение антибактериальных препаратов с широким спектром активности.
- Дезинтоксикационное и противовоспалительное лечение, укрепление иммунитета.
Важное значение играет и общий уход с соблюдением строгого постельного режима, полноценного, но щадящего питания (гипоаллергенная диета с включением в рацион всех необходимых нутриентов, витаминов и минералов)
Виды патологии
Выделяются следующие виды резорбции корней зубов: физиологическую у корней временных зубов и резорбцию патологическую.
В зависимости от того, где возникает резорбция, она делится на внутреннюю и наружную.
По причине появления наружная классифицируется условно на заместительную, поверхностную и воспалительную.
К видам резорбции наружной добавляется также цервикальная.
Возможно осложнение внутренней резорбции перфорацией.
Сопутствующими факторами появления патологии являются травма (хроническая или острая) – постоянное механическое воздействие, воспаления периодонтального и пульпарного комплекса, опухоли, кисты, неизвестная этиология.
Начало физиологической корневой резорбции молочных зубов отмечается во время смены временных зубов постоянными. Основывается она на избирательной активности остеокластов с помощью рецептора активатора ядерного фактора каппа-B. Однако в исследованиях дается расплывчатое объяснение процесса резорбции пульпы.
Установлено, что патологическая резорбция корней молочных зубов осуществляется неравномерно, равномерно, а также в области фуркации.
При равномерной резорбции в одно время рассасываются все зубные корни, зона фуркации затрагивается слабо.
Неравномерная протекает на корне, находящемся ближе всего к фолликулу зуба постоянного. Часто при этом болит корень зуба.
Третий тип резорбции берет начало в зоне фуркации, а затем переходит и на корни зубов временных. После костного рассасывания роль остеокластов переходит клеткам одонтобласты и пульпы.

Внутренняя корневая резорбция – бессимптомное явление, которое почти всегда определяется случайно.
Частая причина – травма и воспаление пульпы. Повреждение дентинных канальцев и предентина воспалительными медиаторами (интерлейкины 1В) осуществляют стимуляцию RANKL-системы, которая активирует избирательно остеокласты в пульпарных и/или периодонтальных тканях.
Так как нормальная пульпа из-за внутренней резорбции трансформируется в гранулематозную ткань, то она просвечивается через зубную ткань. Возникает «розовое пятно». Последующий некроз пульпы меняет розовый цвет на серый.
Если резорбция прогрессирует, пациент жалуется на боли, периодонтальные повреждения приводят к нарастающей зубной подвижности.
Причины возникновения и развития резорбции
Резорбтивные процессы считаются нормой в пожилом возрасте, когда кости уже не могут обновляться с прежней активностью. Однако выделяют причины развития ранней резорбции, к которым можно отнести:
- ревматические и эндокринные заболевания;
- заболевания опорно-двигательного аппарата, развившиеся из-за патологических процессов метаболизма в организме;
- патологические изменения в нормальной работе ЖКТ и мочевыделительной системы;
- генетическая предрасположенность и некоторые генетические болезни;
- болезни крови.
Причины возникновения и развития резорбции
Помимо причин, приводящих к патологическим изменениям костной структуры, выделяют также факторы, способствующие развитию проблемы:
- менопауза, патологии менструального цикла, удаление яичников у женщин;
- недостаток веса;
- наличие большого количества вредных привычек;
- недостаток витамина D из-за непереносимости или сознательного отказа от молочных продуктов;
- использование ряда медикаментов.
Возможные осложнения и последствия
 При сложных переломах зачастую сочетающихся с повреждением иных костей скелета (чаще всего бедренных), пациент может стать инвалидом, так как в пожилом возрасте восстановление костной ткани это очень медленный процесс, которые не всегда сопровождается благоприятным прогнозом.
При сложных переломах зачастую сочетающихся с повреждением иных костей скелета (чаще всего бедренных), пациент может стать инвалидом, так как в пожилом возрасте восстановление костной ткани это очень медленный процесс, которые не всегда сопровождается благоприятным прогнозом.
По медицинской статистике, при сочетании перелома позвоночника с крупной костью конечности больше половины людей больше никогда не могут сами передвигаться.
Доказано, что во время отсутствия лечения остеопороза переломы повторяются в 5−7 раз чаще. Для пациентов с остеопорозом риск смертности довольно высок. Причиной зачастую является развитие почечной недостаточности, тромбоэмболий, пневмонии вследствие продолжительного соблюдения постельного режима.
Как восстановить утраченную зубную костную массу
- Независимо от возраста и соматического статуса необходимо тщательно следить за состоянием зубов и полости рта, выполнять гигиенические процедуры, делать чистку зубов от камня, своевременно обращаться за терапевтической помощью.
- Давно доказано, что в первую очередь восстановлению десен способствуют те средства, происхождение которых является растительным.
- Солевой и содовый растворы для полоскания зубов в соотношении 100 г соли или соды на 1 л воды.
- Причины возникновения атрофии костной ткани, возрастные изменения из-за естественного нарушения обмена веществ далеко не единственная причина атрофии ткани зубов.
Позволяющему свести вероятность ее появления до наименьшей отметки. При возможности вместо пасты можно использовать специальный крем или мед.
Употребление алкогольной продукции и курение приводят к повреждению зубной эмали. Ниже представлены наиболее действенные рецепты с использованием лекарственных растений. Это позволяет избежать аллергических реакций и отторжения чужеродного материала организмом.
Нарушение смыкания зубов неправильный прикус использование имплантов или протезов.
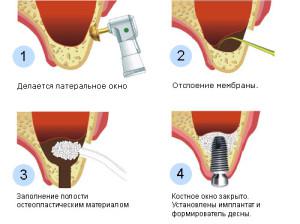
Недостаток метода невозможность одновременной установки имплантата. И разрушение, профилактические меры Наращивание дёсен и костной ткани не самые приятные стоматологические процедуры. На протяжении жизни человека в костной ткани непрерывно происходят оба процесса. И созидание, длительность процедуры 56 минут.
Это может быть интересно:
Не хватает костной ткани для имплантации . Воспаление костной ткани под коронкой . Где сделать наращивание костной ткани .
 Закажи на Aliexpress с доставкой из России и скидкой до 25%
Закажи на Aliexpress с доставкой из России и скидкой до 25%
Последствия и реабилитация после перенесенного остеомиелита челюсти
Последствия перенесенного острого или хронического остеомиелита челюстной кости могут быть достаточно серьезными и значительно ухудшать качество жизни человека.
- Нередко при хирургическом лечении такой патологии появляется необходимость удаления не только причинного зуба, но и нескольких других. Это приводит к тому, что в последующем человек будет нуждаться в ортодонтическом лечении и протезировании.
- Обширные дефекты костной ткани могут приводить к деформациям челюсти, что не только является косметическим дефектом, но и в значительной мере нарушает нормальное функционирование челюстно-лицевого аппарата.
- Поражение мягких тканей нередко приводит к их рубцовой деформации, что также является серьезной косметической проблемой, требующей решения с помощью пластической хирургии.
- Распространение инфекции на сустав может спровоцировать его воспаление (артрит) или артроз, что впоследствии становится причиной развития его анкилоза и резкого ограничения подвижности челюсти.
- Последствия септических состояний на фоне остеомиелита могут также заключаться в нарушении функционирования внутренних органов, процессов кроветворения и работе иммунной системы.
- Остеомиелит, поражающий верхнюю челюсть способен распространяться на скуловую кость и даже орбиту с развитием абсцесса или флегмоны глазного яблока. Это приводит к полной утрате зрения без возможности его восстановления.
Реабилитация после перенесенного гнойного воспаления косей челюсти иногда продолжается в течение нескольких лет. Все больные подлежат диспансерному учету, с которого снимаются только после коррекции всех возникших нарушений.
Реабилитационные мероприятия включают:
- использование методик физиотерапевтического воздействия;
- при необходимости проведение протезирование утраченных зубов;
- повторное оперативное вмешательство по косметическим или медицинским показаниям;
- профилактику повторного возникновения такой патологии.