Синдром арнольда-киари
Содержание:
Лечебный процесс
Лекарственная терапия и физиотерапия
Если больные испытывают сильную головную боль, боль в шее, мышцах и суставах, им назначают следующие группы препаратов:
- Обезболивающие средства – «Кеторол», «Пенталгин», «Анальгин».
- НПВС для уменьшения боли – «Мелоксикам», «Ибупрофен», «Вольтарен».
- Миорелаксанты для снятия напряжения с мышц шеи – «Мидокалм», «Сирдалуд».
Патогенетическое лечение синдрома включает:
- Препараты, улучшающие мозговое кровообращение – «Пирацетам», «Винпоцетин», «Циннаризин».
- Диуретики для уменьшения образования ликвора и с целью дегидратации – «Фуросемид», «Маннитол».
- Витамины группы В, поддерживающие работу нервной системы на оптимальном уровне и оказывающие антиоксидантное действие – «Тиамин», «Пиридоксин». Наиболее распространенные витаминные средства «Мильгамма», «Нейромультивит», «Комбилипен».
Если состояние больного признают крайне тяжелым, то его госпитализируют сразу в реанимационное отделение. Там пациента подключают к аппарату ИВЛ, устраняют имеющийся отек мозга, предупреждают инфекционные патологии и корректируют неврологические нарушения.
Физиотерапевтическое воздействие дополняет медикаментозное лечение, позволяет быстрее добиться положительных результатов, ускоряет процессы восстановления функций организма и выздоровления больных. Неврологи назначают:
- Криотерапию, оказывающую обезболивающий эффект, стимулирующую работоспособность желез внутренней секреции и укрепляющую иммунитет.
- Лечение лазером, улучшающее трофику и микроциркуляцию в очаге поражения.
- Магнитотерапию, оказывающую общее оздоравливающее действие и запускающую внутренние резервы организма.
В настоящее время особой популярностью пользуется кинезиологическая терапия, которая направлена на развитие умственных способностей и достижение физического здоровья через двигательные упражнения. Ее также включают в схему лечения данного синдрома.
Лечение не проводится вообще, если патология была обнаружена случайно, во время прохождения томографического обследования совсем по другому поводу, и у больного отсутствуют какие-либо характерные симптомы. За состоянием таких пациентов специалисты ведут динамическое наблюдение.
Оперативное вмешательство
Стойкие неврологические нарушения с парестезиями, дистонией мышц, параличами и парезами требуют проведения хирургической коррекции. Оперативное вмешательство показано также в тех случаях, когда медикаментозная терапия на дает положительного результата. Операции преследуют одну цель — устранение сдавления и ущемления мозга, а также восстановление нормальной циркуляции ликвора.
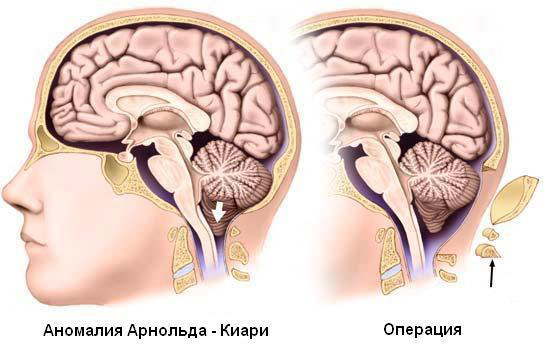
В настоящее время нейрохирурги спасают жизнь больным путем выполнения декомпрессивных и шунтирующих операций. В первом случае выпиливают часть затылочной кости с целью расширения большого отверстия, а во втором создают обходной путь для оттока ликвора по имплантационным трубкам с целью снижения его объема и нормализации внутричерепного давления.
После хирургического вмешательства всем пациентам показаны реабилитационные мероприятия. Если лечение было успешным, у больных восстанавливаются утраченные функции — дыхательные, двигательные, сердечно-сосудистые, нервные. В течение трех лет возможно рецидивирование патологии. В таких случаях больных признают инвалидами.
Видео: об операции при синдроме Арнольда-Киари
Народная медицина
Народные средства, применяемые при данной патологии, устраняют боль и расслабляют напряженные мышцы. Они эффективно дополняют традиционную терапию синдрома.
Наиболее популярные средства:
- Настой алтея для постановки компрессов,
- Прогревания пораженного места горячим куриным яйцом,
- Медовые компрессы,
- отвар папоротника или малины для приема внутрь.
Симптоматика
Клинические проявления при синдроме Бадда — Киари могут немного разниться в зависимости от того, какая имеется форма патологии. При развитии острого типа заболевания у человека увеличивается печень, наблюдается болевой синдром в нижней части грудины, тошнота, рвота, общая слабость, быстрая утомляемость.
Чтобы поставить диагноз «синдром Бадда Киари» врач должен увидеть непроходимость 2-х и более вен. Только в этом случае симптомы болезни становятся заметными.
Печень начинает увеличиваться до такой степени, что происходит растяжение печёночной капсулы. Этот симптом синдрома очень болезненный.
Увеличение в особенности затрагивает хвостатую долю печени.
В зависимости от уровня застоя крови в печёночной вене, могут нарушаться и функции печени. Следствием этого становится гипоксия или кислородное голодание.
Такой симптом болезни ведёт к частичному разрушению печени.
Синдром Бадда Киари развивается на фоне проблем со свёртываемостью крови. При этом появляются такие признаки:
- асцит;
- желтуха;
- увеличение селезёнки;
- увеличение печени.
У болезни Бадда Киари есть несколько клинических форм:
- Подострая и острая форма характеризуется асцитом, моментальным нарастанием болезненных ощущений в животе, увеличением печени, вздутием живота, желтухой и появлением почечной недостаточности;
- Чаще всего встречается синдром в хронической форме. При этом желтуха может отсутствовать, а вот асцит только прогрессирует. Больше 50% пациентов, у которых есть эта болезнь, страдает от почечной недостаточности;
- Реже всего встречается молниеносная форма синдрома Бадда Киари. При ней все клинические симптомы болезни очень быстро нарастают.
Пострадать от обструкции при данном синдроме способны сосуды разного калибра. Симптомы синдрома Бадда-Киари, в вернее, степень их выраженности, напрямую зависит от того, какое количестве вен, питающих печень, оказываются поврежденными.
Скрытая клиническая картина наблюдается при нарушении функционирования одной вены. При этом больной не ощущает каких-либо нарушений самочувствия, не замечает патологических проявлений болезни.
Однако, если в процесс вовлекаются две и более вены, то организм начинает реагировать на нарушение достаточно бурно.
Симптомы острой стадии болезни:
-
Внезапное начало.
-
Появление высокоинтенсивных болей в правом подреберье и в животе.
-
Появление тошноты, сопровождающейся рвотой.
-
Кожные покровы и склеры глаз умеренно желтеют.
-
Печень увеличивается в размерах.
-
Ноги сильно отекают, вены по всему телу набухают, выпирают из-под кожных покровов. Это указывает на вовлечение в патологический процесс полой вены.
-
При нарушении работы брыжеечных сосудов, у больного развивается понос, боли распространяются на всю брюшную полость.
-
Почечная недостаточность с асцитом и гидротораксом развивается спустя несколько суток от начала заболевания. Состояние больного с каждым днем ухудшается, развивается кровавая рвота, медикаментозная коррекция помогает слабо. Рвота с кровью чаще всего указывает на то, что произошел разрыв вен нижней трети пищевода.
Классическая триада – боли в животе, асцит и гепатомегалии, наблюдаются у подавляющего большинства пациентов с синдромом Бадда-Киари, но эта триада является неспецифичной.
Однако, если в печени успели развиться коллатерали, то такие пациенты могут оставаться бессимптомными или у них может присутствовать только несколько симптомов или проявлений. Однако, у некоторых лиц с этим синдромом, это безсимптомное состояние может перейти в печеночную недостаточность и портальную гипертензию с развитием соответствующих симптомов (например, энцефалопатия, кровавая рвота).
Ниже приведен список клинических вариантом синдрома Бадда-Киари:
- Острые и подострые формы: характеризуются быстрым развитием боли в животе, асцитом, гепатомегалией, желтухой и почечной недостаточностью.
- Хроническая форма: наиболее частая форма, пациенты поступают в больницу с прогрессивным асцитом, желтуха отсутствует, приблизительно 50% пациентов имеют нарушение функций почек
- Молниеносная форма: необычная форма синдрома. Лица с этой формой могут в кротчайшие сроки развить печеночную недостаточность, наряду с асцитом, гепатомегалией, желтухой и почечной недостаточностью.
Пациенты с обструкцией, как правило, имеют острую боль в правом верхнем квадранте. Вздутие живота также может быть важным признаком. Желтуха встречается редко.
Физическое обследование
На физическом обследовании можно выявить:
- Желтуху
- Асцит
- Гепатомегалию
- Спленомегалию
- Отек лодыжек
Литература
- Неврология и нейрохирургия: учебник: в 2 т./Е. И. Гусев , А. Н. Коновалов, В. И. Скворцова. — 2-е изд., испр. и доп. — М.: ГЭОТАР-Медиа, 2010. — Т.1: Неврология. — 624 с.:ил.
- KLEKAMP, J., SAMII, M., «Syringomyelia». Spinger-Verlang 2002, pag. 65.
- AGHAKHANI, J., PARKER, F., TADIE, M. (1999). «Syringomyelia and Chiari abnormality in the adult. Analysis of the results of a comparative series of 285 cases». Neurochirurgie 45 (Suppl. 1): 23-36.
- LORENZO, D.N., FORTUNA, A., GUIDETTI, B. (1982) «Craneovertebral junction malformations. Cranioradiological findings, long term results and surgical indications in 63 cases. J. Neurorusurg 57: 603—608.
- PAUL, K.S., LYE, R.H., STRANG, F.A., DUTTON, J. (1983). «Arnold-Chiari Malformation. Review of 71 cases. J. Neurosurg 58:183-187.
Симптоматика
Клиническая картина синдрома Бадда-Киари определяется его формой. Основная причина, заставляющая пациента обратится к врачу — боль, лишающая сна и покоя.
- Острая форма патологии возникает внезапно и проявляется резкой болью в животе и правом подреберье, диспепсическими явлениями — рвотой и поносом, желтушностью кожи и склер, гепатомегалией. Отеки ног сопровождаются расширением и выбуханием подкожных вен на животе. Симптоматика появляется неожиданно и быстро прогрессирует, ухудшая общее состояние больных. Они передвигаются с большим трудом и уже не могут сами себя обслуживать. Дисфункция почек развивается стремительно. Свободная жидкость скапливается в грудной и брюшной полости. Появляется лимфостаз. Подобные процессы практически не поддаются терапии и заканчиваются комой или смертью больных.
- Признаками подострой формы синдрома являются: гепатоспленомегалия, гиперкоагуляционный синдром, асцит. Симптоматика нарастает в течение полугода, трудоспособность больных снижается. Подострая форма обычно переходит в хроническую.
- Хроническая форма развивается на фоне тромбофлебита вен печени и прорастания в их полость фиброзных волокон. Она может не проявлять себя много лет, то есть протекать бессимптомно, или проявляться признаками астенического синдрома — недомоганием, разбитостью, утомляемостью. При этом печень всегда увеличена в размерах, ее поверхность плотная, край выступает из-под реберной дуги. Синдром выявляют только после проведения всестороннего обследования больных. Постепенно у них появляется дискомфорт и неприятные ощущения в правом подреберьи, отсутствие аппетита, метеоризм, рвота, иктеричность склер, отечность лодыжек. Болевой синдром выражен умеренно.
- Молниеносная форма отличается быстрым нарастанием симптоматики и прогрессированием недуга. Буквально за считанные дни у больных развивается желтуха, дисфункция почек, асцит. Официальной медицине известны единичные случаи этой формы патологии.
При отсутствии поддерживающей и симптоматической терапии развиваются тяжелые осложнения и опасные последствия:
- внутренние кровотечения,
- дизурия,
- повышение давления в портальной системе,
- варикоз вен пищевода,
- гепатоспленомегалия,
- цирроз печени,
- гидроторакс, асцит,
- печеночная энцефалопатия,
- гепаторенальная недостаточность,
- бактериальный перитонит.
следствие нарастания портальной гипертензии – симптом “голова медузы” и асцит (справа)
На завершающем этапе прогрессирующей печеночной недостаточности возникает коматозное состояние, из которого больные редко выходят и погибают. Печеночная кома – расстройство функций ЦНС, обусловленное тяжелым поражением печени. Коматозное состояние отличается последовательным развитием. Сначала у больных возникает тревожное, возбужденное или тоскливое, апатичное состояние, нередко – эйфория. Мышление замедляется, нарушается сон и ориентация в пространстве и во времени. Затем симптомы усугубляются: у больных возникает спутанность сознания, они кричат и плачут, остро реагируют на обычные события. Появляются симптомы менингизма, «печеночный» запах изо рта, тремор рук, кровоизлияния в слизистую рта и ЖКТ. Геморрагический синдром сопровождается отечно-асцитическим. Резкая боль в правом боку, патологическое дыхание, гипербилирубинемия — признаки терминальной стадии патологии. У больных возникают судороги, зрачки расширяются, давление падает, рефлексы угасают, дыхание останавливается.
Клиническое значение сети Киари
Клиническое значение сети Киари в первую очередь определяется высокой сопряженностью с открытым овальным окном. В проведенных исследованиях у 82% с открытым овальным окном были дополнительно обнаружены евстахиев клапан или сеть Chiari.
Сеть Хиари и Евстахиев клапан могут препятствовать закрытию открытого овального окна. Они предрасполагают к формированию аневризмы межпредсердной перегородки и парадоксальной эмболии, направляя поток крови из нижней полой вены к межпредсердной перегородке (МПП). Также прослеживается связь между наличием сети Киари и мигренью с аурой у пациентов с открытым овальным окном (ООО).
Описаны случаи инфекционного эндокардита с поражением сети Хиари. Также сеть Киари может выглядеть подобно опухолевому образованию, и тем самым приводить к ложному диагнозу.
Рис. 3. В правом предсердии визуализируется нитевидное образование — сеть Хиари
Если рассматривать сеть Chiari с позиции тромбоэмболических осложнений, то мнение может быть двояким. С одной стороны, она может выступать в качестве ловушки для тромбоэмболов, предохраняя пациента от фатальной тромбоэмболии легочной артерии (ТЭЛА). С другой стороны – сеть Киари может способствовать образованию тромбов in situ.
Предположение о том что сеть Киари может препятствовать кровотоку, не нашло убедительных подтверждений.
Описаны случаи интраоперационных осложнений, обусловленных затруднением проведения катетеров в правые камеры сердца или в коронарный синус из-за наличия этого предсердного образования.
Метки: внутрисердечные образования, правое предсердие, сеть Chiari, сеть Киари, сеть Хиари
Аномалия Арнольда Киари: симптомы
Выделяют 4 наиболее распространенные симптома аномалии Киари:
- головная боль давящего характера в затылке, что усиливается при физической нагрузке и кашле, часто с болью в области шеи;
- осиплость голоса и нарушение глотания;
- слабость и снижение чувствительности в конечностях;
- нарушение координации и равновесия.
Данное состояние может длительно оставаться бессимптомным. Проявиться может в подростковом возрасте в период активного роста или у взрослых. В этом случае есть целый перечень симптомов, которые могут указывать на эту аномалию:
-
- головная боль, как правило, начинается с затылочной области;
- головокружение;
- боль в шее;
- онемение в руках
- «мурашки» в пальцах рук;
- пробуждение среди ночи из-за онемения руки;
- шаткость при походке;
- чувство нехватки воздуха. Возникает из-за длительного сдавливания стволовых отделов мозга;
- давление за грудиной;
- запоры.
Симптоматика при аномалии Киари может отличаться у разных пациентов и не обязательно соответствует степени вклинения миндалин мозжечка. Некоторые пациенты со значительным уровнем опущения миндалин не имеют никаких симптомов. В свою очередь у пациентов с небольшим вклинением может наблюдаться тяжелая симптоматика. Когда симптомы есть, они зачастую нечеткие, размытые и неспецифические и в результате постановка правильного диагноза аномалии арнольда киари может откладываться на длительный срок.
Появление симптомов является следствием нарушения ликворной циркуляции и сдавления нервных структур. В некоторых случаях повреждение головы или шеи в результате травмы может послужить началом проявлений заболевания.
Диагностика Мальформации Киари
Синдром Арнольда Киари может характеризоваться признаками, похожими на другие заболевания. Это приводит к ошибочной диагностике и откладывает правильное лечение.
Диагнозы, которые часто путают с аномалией Киари:
-
-
- шейный остеохондроз;
- вертебро-базилярная недостаточность;
- фибромиалгия;
- синдромо хронической усталости;
- мигрень;
- рассеянный склерозом;
- психическое расстройство;
- депрессия;
- невралгия тройничного нерва.
-
Синдром Арнольда Киари
Некоторые пациенты ждут годами, пока удается установить правильный диагноз “Синдром Арнольда Киари”, потому как не существует специфического патогномоничного критерия для подтверждения аномалии Киари помимо визуализирующей диагностики. Обычно диагноз устанавливается на основании комплексной оценки жалоб больного, данных объективного и неврологического осмотра, а также МРТ-признаков патологии:
-
-
- вклинение миндалин,
- костная деформация,
- нарушение ликвороциркуляции,
- гидроцефалия,
- киста в спинном мозге.
-
-
- Основными методами диагностики заболевания “Синдрома Арнольда Киари” есть:
-
- МРТ – неинвазивный метод исследования, который позволяет оценить состояние головного мозга, спинного мозга и системы ликвороциркуляции. Также МРТ позволяет оценить степень вклинения миндалин мозжечка, которое может достигать уровня С1-С2 шейных позвонков. Уровень опущения миндалин измеряется в миллиметрах ниже большого затылочного отверстия. В то же время степень вклинения, наблюдаемая при МРТ-сканировании, не всегда точно соответствует выраженности неврологической симптоматики. Иногда у пациента без вклинения миндалин по данным МРТ наблюдается выраженная симптоматика, а у больного с опущением миндалин, достигающим 20 мм, проявления заболевания минимальны.
- КТ-диагностика. Применяется для визуализации костей основания черепа и позвоночного столба, но неинформативна для диагностики Арнольд-Киари.
-
-
Возможные осложнения
Нередко у людей, страдающих патологией Арнольда Киари, наблюдается прогрессирование заболевания, вследствие чего развиваются достаточно серьезные осложнения. К наиболее часто встречающимся последствиям относятся:
- Гидроцефалия – в головном мозге накапливается достаточно большое количество избыточной жидкости;
- Паралич – к нему может привести сильное сдавливание спинного мозга. Следует отметить, что он может остаться даже после хирургического вмешательства и последующей реабилитации;
- Сирингомиелия – внутри позвоночника образуется киста либо полость, которая постепенно заполняется жидкостью и нередко нарушает нормальное функционирование спинного мозга;
- Порок сердца – диагностируется только в единичных случаях;
- Нарушение дыхательного процесса;
- Застойная пневмония;
- Пониженный уровень интеллекта.
Проявления
По частоте возникновения выделяют следующие симптомы:
- головные боли – у трети пациентов;
- боль в конечностях – 11%;
- слабость в руках и ногах (в одной или двух конечностях) – больше половины пациентов;
- чувство онемения в конечности – половина больных;
- снижение или утрата температурной и болевой восприимчивости – 40%;
- шаткость походки – 40%;
- непроизвольные колебания глаз – треть больных;
- двоение в глазах – 13%;
- нарушения глотания – 8%;
- рвота – у 5%;
- нарушения произношения – 4%;
- головокружения, глухота, онемение в лицевой области – у 3% больных;
- синкопальные (обморочные) состояния – 2%.
Боли в голове и области шеи – распространенный симптом патологии
Болезнь Киари второй степени (диагностируется у детей) сочетает в себе дислокацию мозжечка, ствола и четвертого желудочка. Неотъемлемый признак – наличие менингомиелоцеле в области поясницы (грыжа спинального канала с выпячиванием вещества спинного мозга). Неврологическая симптоматика развивается на фоне аномального строения затылочной кости и шейного отдела позвоночного столба. Во всех случаях присутствует гидроцефалия, часто – сужение водопровода мозга. Неврологические признаки появляются с самого рождения.
Операция при менингомиелоцеле проводится в первые дни после рождения. Последующее хирургическое расширение задней черепной ямки позволяет добиться хороших результатов. Многие пациенты нуждаются в шунтировании, особенно при стенозе Сильвиевого водопровода. При аномалии третьей степени черепно-мозговая грыжа внизу затылка или в верхней шейной области сочетается с нарушениями развития мозгового ствола, краниального основания и верхних позвонков шеи. Образование захватывает мозжечок и в 50% случаев – затылочную долю.
Эта патология встречается очень редко, имеет неблагоприятный прогноз и резко сокращает продолжительность жизни даже после операции. Сколько именно человек будет жить после своевременного вмешательства, точно сказать нельзя, но, вероятнее всего, что недолго, так эта патология считается несовместимой с жизнью. Четвертая степень заболевания представляет собой обособленную гипоплазию мозжечка и на сегодняшний день не относится к симптомокомплексам Арнольда-Киари.
Клинические проявления при первом типе прогрессируют медленно, в течение нескольких лет и сопровождаются включением в процесс верхнего шейного спинномозгового отдела и дистального отдела продолговатого мозга с нарушением работы мозжечка и каудальной группы черепных нервов. Таким образом, у лиц с аномалией Арнольда-Киари выделяют три неврологических синдрома:
- Бульбарный синдром сопровождается дисфункцией тройничного, лицевого, преддверно-улиткового, подъязычного и вагусного нервов. При этом наблюдаются нарушения глотания и речи, бьющий вниз спонтанный нистагм, головокружения, расстройства дыхания, парез мягкого неба с одной стороны, охриплость голоса, атаксии, дискоординация движений, неполный паралич нижних конечностей.
- Сирингомиелитический синдром проявляется атрофией мышц языка, нарушением глотания, отсутствием чувствительности в лицевой области, хриплостью голоса, нистагмом, слабостью в руках и ногах, спастическим повышением мышечного тонуса и т. д.
- Пирамидный синдром характеризуется незначительным спастическим парезом всех конечностей с гипотонусом рук и ног. Сухожильные рефлексы на конечностях повышаются, брюшные рефлексы не вызываются или снижаются.
Операция проводится при тяжелых формах нарушения
Боли в области затылка и шеи могут усиливаться при покашливании, чихании. В руках снижается температурная и болевая чувствительность, а также мышечная сила. Часто возникают обмороки, головокружения, у больных ухудшается зрение. При запущенной форме появляются апноэ (кратковременная остановка дыхания), быстрые неконтролируемые движения глаз, ухудшение глоточного рефлекса.
Интересный клинический признак у таких людей – провоцирование симптомов (синкопе, парестезии, боли и др.) натуживанием, смехом, кашлем, пробой Вальсальвы (усиленный выдох при закрытом носе и рте). При нарастании очаговых симптомов (стволовых, мозжечковых, спинномозговых) и гидроцефалии встает вопрос о хирургическом расширении задней черепной ямки (субокципитальной декомпрессии).
Симптоматика
Аномалия Киари I типа — самая распространенная форма синдрома, клинические признаки которой условно объединены в пять синдромов:
- Гипертензионный синдром проявляется цефалгией, подъемом артериального давления в утренние часы, напряженностью и гипертонусом шейных мышц, дискомфортом и болезненными ощущениями в шейном отделе позвоночника, диспепсическими явлениями, общей астенизацией организма У новорожденных детей возникает общее беспокойство, рвота фонтаном, тремор подбородка и конечностей, нарушается сон. Ребенок постоянно плачет, отказывается от груди.
- При наличии мозжечковых нарушений у больных изменяется произношение, речь становится скандированной, возникает вертикальный нистагм. Они жалуются на частые головокружения, рассогласованность движений, шаткость походки, дрожание рук, нарушение равновесия, дезориентацию в пространстве. Больные с большим трудом выполняют простые целенаправленные действия, в движениях отсутствует четкость и скоординированность.
- Поражение черепно-мозговых нервов проявляется признаками корешкового синдрома. У пациентов ограничивается подвижность языка и мягкого неба, что приводит к нарушению речи и проглатывания пищи. Их голос изменяется в сторону гнусавости и осиплости, речь становится неясной, дыхание затрудненным. Нарушение ночного дыхания отмечаются у большинства больных. У них возникает гипопноэ, центральное или обструктивное апное, при прогрессировании которого развивается острая дыхательная недостаточность. Лица с синдромом плохо слышат и видят, у них двоится в глазах и шумит в ушах. Со стороны органов зрения пациенты отмечают наличие светобоязни и боль при движении глазными яблоками. Офтальмологи часто обнаруживают анизокорию, спазм аккомодации или скотомы. Одним из основных симптомов синдрома является гипестезия – снижение чувствительности кожи лица и конечностей. Подобные патологическое изменения связаны с приглушенным реагированием рецепторов кожи на внешние раздражители: тепло или холод, уколы, удары. В тяжелых случаях нервное окончания вообще перестают воспринимать различные экзогенные воздействия.
- Сирингомиелический синдром — сложный симптомокомплекс, проявляющийся парестезией или онемением конечностей; изменением тонуса мышц и их гипотрофией, приводящей к миастеническим расстройствам; поражением периферических нервов, проявляющимся болью в конечностях; дисфункцией органов таза в виде затрудненной дефекации или самопроизвольного мочеиспускания; возможны артропатии — поражения суставов.
- У больных с пирамидальной недостаточностью снижается сила в нижних конечностях и способность к тонким движениям, ограничивается объем движений, повышается мышечный тонус — так называемая спастичность, например, спастическая походка. Повышение сухожильных рефлексов сочетается с одновременным снижением кожных рефлексов — брюшных. Возможно появление патологических рефлексов. У пациентов страдает мелкая моторика рук.
Любое неосторожное движение усиливает симптомы патологии, делает их более выраженными и яркими. Изменение положения головы — частая причина потери сознания
Симптомы
К основным признакам данного синдрома относятся:
- В шейно-затылочном отделе практически всегда ощущается боль, которая обычно усиливается при чихании и кашле;
- Головные боли, которые возникают из-за того, что внутричерепное давление становится выше или напрягаются шейные мышцы;
- Частые приступы головокружения и потери сознания, особенно при повороте головы или резких движениях;
- Резкое ухудшение зрения;
- Ухудшение общего состояния;
- Значительное снижение температурной, а также болевой чувствительности в руках;
- Ощущение сильной слабости в мышцах верхних конечностей;
- Спастичность в пальцах;
- Регулярно повторяющиеся приступы апноэ (короткие остановки дыхания);
- Заметное ослабление рефлекса глотания;
- Резкое движение зрачками глаз, которое не контролируется головным мозгом;
- Затрудненное либо непроизвольное мочеиспускание;
- Нистагм – аномальное подергивание глазных яблок;
- Возникновение посторонних шумов в ушах, особенно при повороте или низком наклоне головы;
- Проявление тремора верхних и нижних конечностей;
- Нарушение координации движений;
- Явно выраженное нарушение мелкой моторики;
- Снижение чувствительности тела;
- Мускулатура некоторых частей тела гораздо слабее, поэтому бывает больно поднять даже легкие предметы;
- Состояние, которое может стать причиной приступа инфаркта головного либо спинного мозга.
Диагностика заболевания
Чтобы поставить максимально точный диагноз, определить стадию развития заболевания, а также сделать дальнейший прогноз, нужно провести тщательный осмотр и несколько неврологических обследований:
- Эхоэнцефалография головного мозга;
- Электроэнцефалография;
- Рэоэнцефалография.
Однако даже их результаты не позволяют поставить точный диагноз, потому что с их помощью можно определить только признаки повышения показателей внутричерепного давления.
Рентгенография черепной коробки требуется для определения уровня нарушения развития костей, которые нередко сопровождают синдром Арнольда Киари. КТ, как и МСКТ головного мозга, несмотря на достаточно хорошую визуализацию костных структур краниовертебрального перехода, не дают возможности неврологам полностью определить состояние мягких образований в задней ямке черепа.
В связи с этим в последнее время наиболее часто применяется МРТ (магнитно-резонансная томография) – единственный простой и достоверный способ диагностики данной аномалии развития головного и спинного мозга. Поскольку для ее проведения необходима полная обездвиженность человека, то для обследования маленьких детей вводят в состояние так называемого медикаментозного сна.
Помимо МРТ головного мозга, неврологи могут дать направление на проведение МРТ грудного и шейного отделов позвоночника. Показанием для этого является подозрение на параллельное развитие сирингомиелических кист либо менингоцеле. Еще одним важным преимуществом данной методики является то, что она помогает обнаружить даже слабо выраженные нарушения в развитии центральной и периферической нервной системы, которые могут сопровождать аномалию Киари.