Миотонический синдром
Содержание:
- Этиология и патогенез миотонии
- Симптоматика
- Симптомы миотонического синдрома у детей
- Симптоматика
- Этиология
- Миотонический синдром симптомы
- Симптоматика
- Этиология и патогенез
- Причины развития и симптомы нейромиотонии. Миотония – описание и классификация синдромов, причины и лечение заболевания
- Симптомы заболевания
- Профилактика
Этиология и патогенез миотонии
Основной этиологический фактор, провоцирующий развитие миотонии — аутосомно-доминантная или аутосомно-рецессивная наследственная передача. Нередко данное заболевание возникает в результате кровородственного брака.
Мышечная дисфункция при миотонии спровоцирована расстройством проницаемости клеточных мембран, изменением медиаторного и ионного метаболизма.
Патогенез атрофической миотонии представлен нарушением регуляции гипоталамо-гипофизарной системы. Во время патоморфологического исследования диагностируются изменения в мышечной ткани. Гистологическое исследование позволяет конкретизировать уменьшение размеров и увеличение количества волокон I типа.
Симптоматика
Для всех разновидностей нарушения мышечной активности характерно присутствие признака «кулака», который является не только основным клиническим тестом, проводимым во время диагностики, но также выступает в качестве наиболее специфического симптома.
Суть его заключается в том, что человек не способен быстро разжать кулак – чтобы это сделать пациенту с подобным заболеванием необходимы некоторое время и приложение усилий. Примечательно то, что при повторных попытках выполнить подобное движение, миотонические проявления угасают. Единственное исключение составляет миотония Эйленбурга, при которой скованность ещё больше усиливается во время повторных попыток совершить такое движение.
Помимо этого, скованные движения также наблюдаются при:
- открытии рта;
- быстром открытии крепко зажмуренных глаз;
- вставании со стула.
В остальном же каждая разновидность заболевания имеет собственные признаки.
Например, миотония Россолимо-Баттена-Штейнерта-Куршмана характеризуется:
- возникновением первых признаков в возрасте старше пяти лет;
- продолжительность манифестации вплоть до тридцатипятилетнего возраста;
- пиком выраженности симптоматики в возрастной категории от десяти до двадцати лет;
- нарушением функционирования ЦНС и органов, составляющих сердечно-сосудистую систему;
- развитием эндокринных патологий;
- присутствием катаракты;
- выраженностью миотонических спазмов в жевательных мускулах и мышцах кисти, реже в мускулах нижних конечностей и височных мышцах;
- атрофией различных мышц;
- миопатическим парезом гортани;
- расстройством процесса глотания и воспроизведения голоса;
- приступами апноэ во сне;
- понижением интеллекта, вплоть до дебильности;
- нарушением сна.
Проявления миотонии Беккера представлены:
- возникновением симптоматики с самого рождения ребёнка;
- редкой манифестацией у детей старшего возраста – у девочек до двенадцати лет, у мальчиков – до восемнадцати;
- медленным расслаблением мышц после активного движения;
- снижение спастичности при повторных движениях;
- болевыми ощущениями в мышцах;
- поражение проксимальных и дистальных отделов рук и ног.
Миотония Томпсена выражается в:
- миотоническом феномене, характеризующемся длительной мышечной релаксацией после совершения быстрых движений;
- тоническом спазмировании мышц, что делает невозможным быстро осуществить следующее движение;
- поражении мышц кистей и ног, мимической и жевательной мускулатуры;
- утрате равновесия при быстрой ходьбе;
- атлетическом телосложении, к чему приводит диффузная мышечная гипертрофия.
Симптомы миотонии хондродистрофической формы:
- низкорослость;
- дисплазия тазовых костей;
- ригидность суставов;
- скованностью мимики.
Врождённая дистрофическая миотония может выражаться в:
- нарушении ЧСС;
- гиперсомнии;
- нарушении менструального цикла – у слабой половины человечества;
- гипогонадизме и импотенции – у представителей мужского пола;
- обострении миотонического феномена на холоде.
Симптомы миотонического синдрома у детей
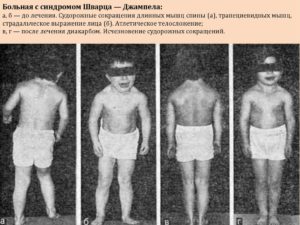
В современной медицине выделено несколько разновидностей миотоний, отличия которых состоят в особенностях происхождения расстройства, в некоторых его проявлениях, в прогнозах на будущее. Это болезнь Томсена, генерализованная миотония Бейкера, парамиотомия, миотоническая дистрофия, синдром Шварц-Джемпела и прочие ее виды.
И все же, все они очень между собой похожи, поскольку механизм их развития одинаков: мышцы с недостаточным тонусом в определенных условиях тонизируются уж очень сильно, прямо парализуются.

В зависимости от локализации миотонии, то есть области ее поражения, нарушения в мышечной активности могут проявляться в ногах, руках, плечах, шее, на лице и даже веках глаз. Это значит, что в том или ином случае ребенок с миотоническим синдромом будет плохо сидеть, ходить, поворачиваться, удерживать осанку, разговаривать, управлять своей мимикой и даже, возможно, есть. В каждом возрасте это может проявляться по-другому.
Например, миотонический синдром у новорожденного младенца мало заметен, в особенности, если родители молодые, неопытные, и им не с чем сравнивать. Но опытный внимательный педиатр способен заподозрить неладное и направить ребенка на осмотр специалиста — сначала невролога, но затем может понадобиться участие ортопеда, окулиста или логопеда (в зависимости от вида нарушений). Хотя и здесь не все так гладко, как мы уже говорили: в последнее время этим диагнозом стали злоупотреблять, скрывая под ним самые разнообразные неврологические расстройства и нарушения, не всегда являющиеся проявлением миотонии.
Вот почему важно, чтобы заключение врача имело под собой какое-то основание. Как минимум, врач должен провести специфический тест, определив миотоническую реакцию на нагрузку, холод и другие раздражители
Ребенка с подозрением на миотонию для уточнения диагноза необходимо определенным образом обследовать: провести электромиографию (ЭМГ); некоторые лабораторные исследования (анализы крови, анализ ДНК); биопсию и гистохимическое исследование мышечных волокон.
Примечательно, что полностью вылечить миотонический синдром практически невозможно (но пугаться не стоит — об этом мы сейчас еще поговорим), и, как правило, он остается с ребенком на всю жизнь. Но впервые расстройство нередко дает о себе знать именно в детстве, причем очень часто в самом раннем возрасте: можно определить миотонический синдром у новорожденного, но чаще диагноз ставится у более старшего ребенка, когда признаки мышечной слабости налицо: малыш долго не сидит, не ходит, не встает или делает все эти движения с трудом, только при помощи взрослых и с нескольких попыток. Родители замечают, что в ответ на попытку выполнить определенный вид движений тело ребенка как будто бы не слушается, становится им неуправляемым.
У ребенка с миотонией могут наблюдаться проблемы с опорожнением кишечника и мочевого пузыря (запоры, энурез), с выведением желчи, со зрением (развивается близорукость). Такой ребенок может иметь задержку в речевом развитии, он быстро устает, страдает от головных болей, имеет нарушения в позвоночнике. Заметны проблемы с равновесием, особенно при беге, поднятии по лестнице. Малыш не может сидеть на корточках, опираясь о пол полной ступней — только на пальцы с поднятой кверху пяткой. Легкий удар по слабым мышцам приводит к их моментальному сжатию и даже боли (нередко мышечный спазм виден даже невооруженным глазом). Различные виды миотонии могут сопровождаться другими нарушениями и патологиями.
Легче всего заметить миотонические атаки: например, малыш хочет встать, но замирает и обездвиживается, а то и вовсе падает. Затем делает несколько усилий — и, опираясь на что-то, поднимается. В большинстве случаев миотоний спазмированные мышцы «разрабатываются»: то есть движение, которые при первой попытке не представляется возможным, после нескольких таких усилий удается сделать. Если это шаг или бег, то, пытаясь тронуться с места, ребенок падает, словно спарализованный, но чем больше шагов затем он проделает, тем больше состояние приближается к нормальному: ребенок уверенно и без проблем двигается. Впрочем, так происходит не всегда.
Во взрослом возрасте человек нередко выглядит как качек или бодибилдер, если проблема кроется в соответствующих группах мышц (ног, ягодиц, спины): из-за постоянного перенапряжения они гипертрофируются, выглядят накачанными, крупными. Если синдром поражает область лица или шеи, то во внешнем виде это проявляется менее привлекательно.
Симптоматика

Симптомы МФС весьма разнообразны. Клиническая картина патологии определяется местом локализации триггерной точки. Основным признаком недуга является болевой синдром, интенсивность которого может варьироваться от неприятных, дискомфортных ощущений до мучительной и нестерпимой боли. Она сначала локализуется в триггерной точке — плотном узле, затем проходит по мышечному волокну, распространяется на соседнюю мышцу и даже кость. Постепенно количество уплотнений в мышце увеличивается. Одна точка симметрична другой, расположенной на противоположной части тела. Боль первоначально возникает только при движении и физическом напряжении, а затем и в покое.
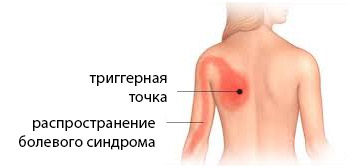
- Активная триггерная точка реагирует острой болью при надавливании на уплотнение. Для данного недуга характерен симптом «прыжка» — особая реакция организма, заставляющая человека подпрыгнуть от внезапной боли при ощупывании тяжа. Гипергидроз, гипертрихоз, сужение капилляров, бледность кожи сопровождают болевой синдром. Напряженная мышца ограничена в движении, скована и плохо растяжима. Она не в состоянии максимально растягиваться и полноценно сокращаться. При попытки разогнуть пораженную конечность больные ощущают резкую боль и судорожные сокращения мышц. По ходу моторного нервного волокна появляется боль, дискомфортные ощущения, парестезии, жжение, онемение.
- Латентная триггерная точка в покое не определяется. Она болезненна только при механическом воздействии. Боль локализованная, не отражающаяся на другие части тела. Возможна активация латентных точек при воздействии негативных факторов. У больных отсутствует симптом «прыжка».
При МФС боль возникает где угодно — в шее, голове, грудино-ключичном сочленении, спине, пояснице, груди, животе, ногах и руках, тазовом дне.
Основные виды патологии:
- МФС поясницы характеризуется болью в нижней части спины, иррадиирующей в пах и промежность.
- Шейный МФС проявляется головокружением, предобморочным состоянием, зрительными расстройствами, шумом в ушах, гиперсаливацией, насморком. Головная боль сопровождается спазмом затылочных мышц и орбитальной части головы.
- При расположении триггерной точки в грудных мышцах возникает острая боль, напоминающая таковую при инфаркте миокарда.
- Тазовый МФС проявляется дискомфортом в кишечнике, болью во влагалище и промежности, полиурией, затрудненной и мучительной дефекацией, неприятными ощущениями во время коитуса.
- Клиническими признаками лицевого МФС являются: боль в мышцах, возникающая во время еды и при разговоре; невозможность открыть рот или выдвинуть нижнюю челюсть вперед; хруст в суставах челюсти; напряжение мышц лица и шеи; сильное стискивание зубов. Тупая и ноющая боль иррадиирует в зубы, горло, уши. Жевательные мышцы быстро утомляются, их пальпация резко болезненная. К сопутствующим симптомам относятся: гиперчувствительность зубной эмали, нервные тики.
Этиология
Этиологические и патогенетические факторы миотонического синдрома точно не определены. Ученые выделяют две формы патологии — врожденную и приобретенную.
- В основе недуга могут лежать генетические нарушения. Синдром передается по наследству детям от больных родителей. Чтобы болезнь проявила себя клинически, необходимо получить от матери и отца по одной измененной копии гена. В этом случае мутантный ген подавляет его нормальную копию, и происходит развитие патологии. Если ребенок наследует мутантный ген только от одного из родителей, он становится его носителем, но не болеет. При передаче здоровой копии гена ребенок рождается абсолютно здоровым. Врожденная форма патологии имеет различные проявления.
- Спровоцировать развитие патологии могут другие нервно-мышечные и эндокринные заболевания, травмы при родах, постгипоксическая энцефалопатия новорожденных, метаболические расстройства, гиподинамия беременной женщины в течение всего периода вынашивания ребенка. Приобретенный миотонический синдром хорошо поддается лечению, в отличие от генетического типа недуга.
Миотонический синдром симптомы
Патология у взрослого или ребенка имеет клинические признаки исходя из места расположения основного очага повреждения. Пациенты ощущают:
- мышечную слабость;
- быструю утомляемость, апатию к окружающей среде;
- наблюдается энурез;
- проявляется цефалгия неизвестного происхождения;
- выявляются нарушения в работе ЖКТ, которые провоцируют хронические запоры, кишечные колки;
- внешними признаками являются сутулость и сгорбленность;
- нарушается равновесие;
- теряется устойчивость;
- походка становится неуверенной в момент крутого подъема или резкого спуска.
Часто появляются речевые нарушения, которые выступают основными провокаторами снижения интеллекта.
Миотонический синдром у ребенка
Патологическая клиническая картина проявляется в раннем возрасте. Миотонический синдром у детей влияет на общее развитие. Малыши поздно держат головку самостоятельно, позже начинается физическое развитие в виде ползания и ходьбы, задерживается развитие речевого аппарата. Действия даются им с трудом при помощи взрослых.
Тело больного малыша плохо управляемое. Вставая, ребенок замирает, падает, прилагая усилия и труд, выполняет то или иное физическое действие. Большее количество попыток выполнить задуманное приводит к правильному движению из-за разработки мышечных структур, которые в результате становятся расслабленными.
У ребенка с врожденным синдромом повышенный тонус, напряжение мышц плечевого пояса. Часто наблюдается гипертрофия мышц в области бедер.
Маленькие пациенты страдают из-за нарушения стула. Хронические запоры провоцируют в результате дисфункции мочевого пузыря, желчевыводящих протоков.
Когда поражению поддаются волокна глаз, развиваются симптомы миопатии. Родители жалуются на нарушение речи, непонятное произношение крохой слогов, слов. Дети менее активны, быстро устают во время требуемых для их возраста физических нагрузок. Бывают приступы головной боли. При подъеме по лестнице или быстром передвижении малыш способен терять равновесие.
Незначительное постукивание в районе икр образует спазм пострадавших мышечных структур нижних конечностей, что является диагностическим критерием патологии, который возможно диагностировать без помощи специалиста. Неприятное ощущение спазма становится провокатором образования мышечных валиков на ногах, которые не исчезают еще несколько минут после расслабления структур.

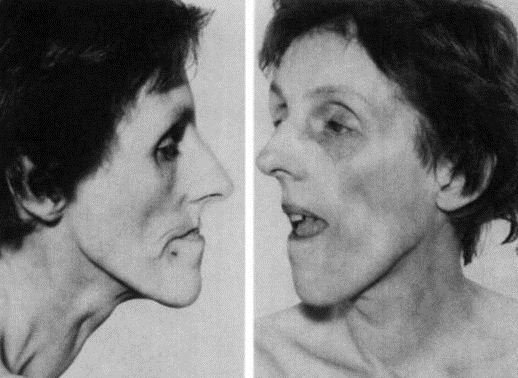
Миотонический синдром у взрослых
Взрослые с миотонией внешне накачаны и напоминают или бодибилдеров из-за гипертрофии мышечных фрагментов на фоне перенапряжения. Внешний вид изменяется при повреждении лицевых или шейных мышечных структур.
Миотонические атаки способны нарушать глотание, деформировать дыхательные функции, что приводит к одышке и дисфагии. Не редко изменяется тембр голоса.
Действие приседания выполняется неполноценно. При движении стопа от носка до пяты не стоит на полу. Пациенты способны не удержать равновесие и упасть.
Симптоматика
Клиническая картина паранеопластического синдрома развивается стремительно быстро и включает в себя следующие симптомы:
- Расстройство речевой функции, что объясняет невнятность и неразборчивость речи больного.
- Снижение чувствительности рецепторов, локализующихся на верхних, а также нижних конечностях.
- Развитие сильной тошноты.
- Частые возникновения панических приступов.
- Ухудшение работы глотательной функции.
- Ослабевание так мышечного тонуса, так и его координации.
- Развитие бессонницы, на фоне чего пациент испытывает хроническое недомогание и усталость.
- Расстройство эмоционального фона.
- Ухудшение качества памяти и работы логической функции, что способствует развитию деменции.
- Частое проявление сильного головокружения.
- Возникновение непроизвольных движений, что свидетельствует о расстройстве работы двигательного аппарата.
- Ухудшение зрения и слуха.
Этиология и патогенез
Миотония Томсена относится к наследственным каналопатиям. Как и миотония Беккера, заболевание связано с дефектом 7-й хромосомы, а именно гена CLCN1, детерминирующего синтез белка хлорных ионных каналов миофибрилл скелетной мускулатуры. Следствием нарушения синтеза этого специфического белка является уменьшенное прохождение ионов хлора внутрь миофибриллы и их скопление на поверхности мембраны мышечного волокна (сарколеммы). Возникающая в результате биоэлектрическая нестабильность сарколеммы обуславливает ее чрезмерную возбудимость. При этом периферический неврон функционирует без отклонений, но на обычный нервный импульс мембрана миофибриллы реагирует повышенным возбуждением, которое препятствует нормальному расслаблению мышечного волокна после его сокращения. Причем, чем быстрее происходит сокращение миофибриллы, тем более затрудненно ее расслабление. Однако после серии сокращений реализуются компенсаторные механизмы, ионные каналы начинают усиленно функционировать и ситуация нормализуется.
Морфологические изменения мышечной ткани неспецифичны для миотонии Томсена и являются типичными для большинства миотоний. Отмечается централизация ядер сарколеммы, увеличение площади сечения миофибрилл, свидетельствующее о их гипертрофии. Электронная микроскопия определяет гипертрофию саркоплазматического ретикулума, увеличение размеров митохондрий и изменение их формы, утолщение телофрагмы.
Этиологические и патогенетические факторы миотонического синдрома точно не определены. Ученые выделяют две формы патологии — врожденную и приобретенную.
- В основе недуга могут лежать генетические нарушения. Синдром передается по наследству детям от больных родителей. Чтобы болезнь проявила себя клинически, необходимо получить от матери и отца по одной измененной копии гена. В этом случае мутантный ген подавляет его нормальную копию, и происходит развитие патологии. Если ребенок наследует мутантный ген только от одного из родителей, он становится его носителем, но не болеет. При передаче здоровой копии гена ребенок рождается абсолютно здоровым. Врожденная форма патологии имеет различные проявления.
- Спровоцировать развитие патологии могут другие нервно-мышечные и эндокринные заболевания, травмы при родах, постгипоксическая энцефалопатия новорожденных, метаболические расстройства, гиподинамия беременной женщины в течение всего периода вынашивания ребенка. Приобретенный миотонический синдром хорошо поддается лечению, в отличие от генетического типа недуга.
Развитие болезни связано с генетической мутацией, развивающейся во время внутриутробного периода. Поврежденный ген, ответственный за работу хлорных каналов и синтез белка дистрофина, расположен на длинном плече 7 хромосомы. В результате мутации происходит недостаточное образование или полное отсутствие белка, регулирующего сокращение мышц.
В норме дистрофин отвечает за поддержание мышечной работы и правильную последовательность расслабления и сокращения. Из-за нарушения его синтеза происходит задержка хлора на мембранах мышечных клеток. Пучки поперечно-полосатой мускулатуры теряют способность к расслаблению и остаются сокращенными после выполнения движения.
Причины развития и симптомы нейромиотонии. Миотония – описание и классификация синдромов, причины и лечение заболевания
Другое название идиопатической формы нейромиотонии — синдром Исаакса (назван в честь английского невропатолога H.Isaacs, который первым описал патологическое состояние во второй половине 20 века). Она относится категории первичных. Также существует и вторичная (симптоматическая) форма.
В основе первой разновидности патологического процесса некоторые исследователи предполагают развитие аутоиммунного процесса. У таких пациентовсерологически определяются антитела, которые направлены против антигенов К-каналов пресинаптической мембраны, вызывающих гипервозбудимость нейральных терминалей в мускулах и способствующих возникновению частых спонтанных импульсов в нейроне.
Вторая разновидность главным образом формируется в результате полиневропатии (к примеру, хроническая воспалительная демиелинизирующая полирадикулоневропатия, синдром Гийена-Барре, токсикополиневропатии, наследственные сенсомоторные невропатии). В литературе есть описания паранеопластических вариантов, которые имеют связь со злокачественными новообразованиями легочной ткани.
Когда обращаться к врачу
Нередко тиканье в ушах проходит само собой, но если это продолжается длительное время и дискомфортные ощущения мешают нормальному образу жизни, следует обязательно обратиться за помощью к врачу.
Все причины неприятного шума в ушах можно разделить на три большие группы в зависимости от происхождения:
- Возникшие без видимых причин. Чаще всего это своеобразный нервный тик внутри организма, вызванный сокращением мышц среднего уха. Как правило, он не несет за собой серьёзных последствий. Но иногда даже сокращение мышц в ушах может доставлять серьезный дискомфорт. В этом случае необходимо обязательно обратиться к отоларингологу.
- Щелчки во время простуды и сильного насморка. Риск подхватить простуду более высок не зимой, как можно подумать, а весной. Из-за авитаминоза организм слабеет и сильнее подвергается внешним воздействиям. Во время простудных заболеваний в носоглотке накапливается слизь, которая может послужить раздражителем для слуховых органов. Если тиканье в ушах появилось во время простуды и насморка, сначала необходимо вылечить сам насморк, скорее всего, тиканье пройдет само собой.
- Вследствие отита. Выявить у себя отит несложно – потяните несильно за мочку уха. Если вы почувствуете боль или резкие неприятные ощущения, то, вполне возможно, у вас наружный или внутренний отит.
Обратите внимание: если тикает из-за отита, то недуг всегда сопровождается резкой болью в ушах. Тиканье в ушах может иметь различные причины
Возможно, через два-три дня симптом уйдёт сам, но чтобы не допустить развития серьёзных заболеваний, стоит «прислушиваться» к своему организму. Если щёлкает в ухе только во время активного отдыха, разговора или жевания – это не повод для беспокойства, но если проблема не дает покоя даже во время сна, следует обязательно обратиться к врачу
Тиканье в ушах может иметь различные причины. Возможно, через два-три дня симптом уйдёт сам, но чтобы не допустить развития серьёзных заболеваний, стоит «прислушиваться» к своему организму. Если щёлкает в ухе только во время активного отдыха, разговора или жевания – это не повод для беспокойства, но если проблема не дает покоя даже во время сна, следует обязательно обратиться к врачу.
Болит бровь
Не понимаю что происходит. Стала болеть бровь, сама бровь и место над ней. Такое впечатление. что меня иногда дергает током. когда задеваешь бровь рукой. Что же это может такое быть.Вроде бы ничего внешне нет, только небольшое покраснение.читать далее
–>
Болит бровь
бывают мысли кустистые)))
Иногда смотришь на мир и видишь, как вдруг озаряет его вспышкой и какой-то новый человек вдруг выпрыгивает из общей массы и становится над ней при чем легко и непринужденно, а чаще всего можно видеть как люди всю жизнь пытаются выпрыгнуть из штанов чтобы хоть на каплю жить завтра лучше чем вчера но у них ничего не получается. Отчего так бывает? Почему одним достается все легко и непринужденно а другие должны ежедневно с потом и кровью доказывать свое право на более достойное существование иличитать далее
Симптомы заболевания
Сопровождают приобретенную нейромиотонию симптомы в виде подергиваний, тиков, спазмов, непрерывных сократительных реакций мышц, которые вносят ощутимый дискомфорт в повседневную жизнь человека. Непрерывное, непроизвольное мышечное напряжение вызывает их жесткость, замедленную релаксацию в пораженных патологией конечностях.
При последующих попытках (например, разжать кулак) миотонический феноменальный симптом угасает. А при миотонии Эйленбурга, наоборот, скованность усиливается при последующих попытках. У пациентов наблюдаются различные симптомы патологии:
- атаксия (затруднения при ходьбе);
- ослабление мышц;
- постепенная мышечная атрофия;
- нарушение равновесия;
- шаткая походка;
- расстройство речи (заикание);
- усиленное слюно- и потоотделение (гипергидроз);
- потери в весе;
- тахикардия.
Реже (в 20% случаев) проявляются:
- спутанность сознания и ухудшение памяти;
- аритмия;
- расстройство сна;
- запоры;
- галлюцинации;
- расстройство сна.
Врожденный тип миотомии проявляется гипертрофией некоторых групп мышц. Синдром «броненосца» (СИ) производит ложное ощущение, что пациент имеет телосложение атлета. При общем сохранении силы мышечных волокон в дистальных участках рук она может быть снижена.
Кисть принимает специфический вид обезьяньей. Неврологические проявления нередко сочетаются с сердечными патологиями (аритмией, мышечной гипертрофией желудочка), церебральными проявлениями (снижением умственных показателей, дневной сонливостью — гиперсомнией).
У женщин эндокринные нарушения проявляются расстройством цикла менструаций, у мужчин – гипогонадизмом, ослаблением потенции.
Слабость в дистальных участках рук проявляется при миотонии I типа (дистрофической), в проксальных — при II типе. Анализы при нейромиотонии обнаруживают антитела к К-каналам, при дистрофической форме — повышенную активность КФК. Возникновение спазмов, парезов мышц при переохлаждении, длящееся кратковременно или часами, характерна парамиотонии, называемой «холодовой миотонией».
Профилактика
Профилактические мероприятия для маленьких пациентов с врожденной формой синдрома заключаются в хороших, комфортных условиях пребывания. Родителям следует больше гулять с крохой на свежем воздухе, организовывать интересные игры, требующие активности
Важно выполнять назначения доктора:
- делать массаж;
- посещать бассейн;
- исключать развитие рахита;
- проходить физиотерапевтические манипуляции.
Мамам советуют не отказываться от возможности грудного вскармливания. Переводить кроху на искусственные каши следует не ранее года (если есть грудное молоко). Грамотно переходить к периоду прикорма, соблюдая все рекомендации доктора.
Взрослым для профилактики назначают курс массажа, который надо делать с перерывом в 1-1,5 месяца. Не следует отказываться от закалывания, физических упражнений, занятий в бассейне
Важно соблюдать режим и придерживаться рациона питания. Следует отказаться от вредных привычек, исключая поедание вкусностей из «черного» списка