Люмбоишиалгия
Содержание:
Седалищного нерва воспаление: рецепты народного лечения
Знание точек на теле позволяет простым нажатием собственных пальцев вылечить и воспаление седалищного нерва. Меридиан седалищного нерва начинается от головного мозга и идет до нижней части поясницы, а затем разделяется на два. Затем он достигает пяток и пальцев ног.
Вся нервная система связана с этим седалищным нервом, который получает защиту спинномозгового позвоночника. Если по какой-либо причине (переохлаждение, воспаление) какая-то мышца давит на какую-то часть этого седалищного нерва, то нервная система, соединенная с этой частью, повреждается, и это приводит к заболеванию.
Когда седалищный нерв зажимается опасно и постоянно, появляется боль в тазобедренных суставах, бедрах, ногах. Поэтому лечение надо осуществлять на точках, связанных с седалищным нервом, — обратная сторона ладони и на нижней части ног перед голеностопным суставом.
Замечено, что быстрое облегчение достигается, если мягким надавливанием пальцами оказывать воздействие на точки седалищного нерва на ногах в течение 5-6 минут ежедневно 3-4 раза в день. Болезненность указанной точки Вы сразу заметите, не стремитесь сильно надавливать.
Оно должно быть достаточным, чтобы его могли почувствовать. Надавливание не должно быть непрерывным, а только прерывистым, подобно накачиванию.
Надавливание должно быть применено на точки и вокруг них только на этих хвуя оборотных сторонах ладоней и обратите внимание на то, что массировать в нижней части ноги надо как на внутренней, так и на наружной части стопы. При надавливании больше 3-х минут вы заметите, что наступает обезболивание, но для начальной стадии лечения можно воспользоваться мазями, которые сами можете приготовить
Боль в точках надавливания уменьшается с использованием мазей: из листьев лавра, хвои можжевельника, сливочного масла (6:1:12) измельченные в порошок лавровые листья и можжевельника растирают со сливочным маслом. Или цветы коровяка настаивают (50 г) в ½ л 70% спирта и используют для втирания в больные места.
Можно приготовить и использовать мазь в составе: 1/4 стакана подсолнечного масла с 50 г керосина и 1/4 куска хозяйственного мыла с добавлением неполной чайной ложки пищевой соды. Все перемешивают и выдерживают 3 дня. Втирать в больные места досуха.
Можно в состав мази включить листья таких трав как белена, зверобой, мята, душица, головки клевера красного, таволги вязолистной (лабазника). Скипидар также хорошо помогает как обезболивающее средство, но массаж надо проводить обязательно, это позволит убрать воспаление и освободить зажатый воспаленными участками мышц седалищный нерв.
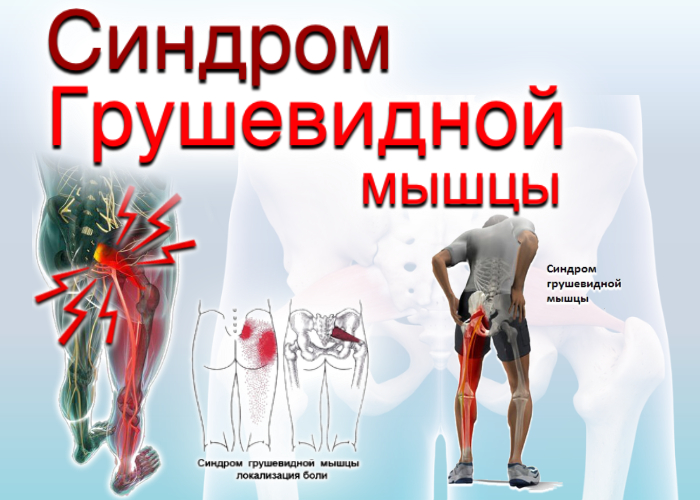
Синдром грушевидной мышцы
Синдром грушевидной мышцы является одной из самых частых причин упорного болевого синдрома. Его признаки имеются более чем у половины пациентов с дорсопатиями пояснично-крестцового отдела….
Лечебные мероприятия
Обычно приступ вертеброгенной люмбоишиалгии настигает человека внезапно. Что делать при появлении острых болей?
Следуйте особым правилам, которые помогут облегчить состояние, предотвратить появление осложнений:
- лягте на твёрдую поверхность, постарайтесь не двигаться;
- примите любое обезболивающее средство (например, Баралгин или его аналоги);
- можно использовать грелку, втирать индомеметациновую мазь для облегчения состояния.
Важно знать! В случае появления нарушений работы кишечника, желудка, мочеполовой системы, вызовите бригаду скорой помощи. Самостоятельное лечение ведет к негативным последствиям.
Медикаментозные препараты
В зависимости от первопричины появления вертеброгенной люмбоишиалгии, препараты подбираются разные.
Имеется перечень специфических средств, которые подходят всем пациентам:
- НПВС (Ибупрофен, Мовалис). Средства купируют болевые ощущения, справляются с воспалительным процессом в тканях. Положительное воздействие на организм способствует увеличению подвижности повреждённого участка позвоночника, замедляются дегенеративные процессы;
- миорелаксанты. Предназначены для устранения мышечных спазмов, которые увеличивают вероятность защемления седалищного нерва, ведут к появлению острого дискомфорта;
- витамины группы В, хондропротекторы и другие средства, направленные на восстановление хрящевой, нервной ткани, повышение иммунитета пострадавшего.
Физиотерапевтические процедуры
Действенные лечебные процедуры:
- массаж. Запускает обменные процессы, кровообращение, улучшает подвижность поясничного отдела, нижних конечностей;
- лечебная физкультура. Упражнения прописываются и показываются специалистом с учётом особенностей пациента, выраженности симптомов;
- иглотерапия, магнитотерапия, электрофорез. Все физиопроцедуры направлены на ослабление болевых ощущений, расслабление мышц, замедление дегенеративных и воспалительных процессов.
Все лечебные мероприятия согласовывайте с врачом, больше отдыхайте, ходите в бассейн, постарайтесь не напрягать спину (не только поясничный отдел). Совокупность лечебных мероприятий покажет отличный результат.
Народные средства и рецепты
Натуральные снадобья отлично справляются с дискомфортом, редко вызывают побочные эффекты.
Существует множество целебных рецептов:

- скипидар. Предварительно раскатайте 100 граммов теста на ржаной муке, сверху налейте чайную ложку скипидара. В больное место вотрите до покраснения кожи терпентинное масло, приложите лепёшку к поясничному отделу позвоночника, укутайте целлофаном. Компресс оставьте на час, в случае сильного жжения немедленно смойте средство с кожи. Продолжительность терапии – три дня;
- валериана. Приобретите валериановую спиртовую настойку. В случае обострения болевых ощущений, хорошенько пропитайте марлю в настойке валерианы, приложите к больному месту. Под поясницу и колени подложите невысокий валик, поясницу укутайте целлофаном. Держите компресс несколько часов, на ночь оставлять средство не рекомендуется (велика вероятность появления раздражения на коже);
- красная глина. Смешайте красную глину и горячую воду, возьмите такое количество ингредиентов, чтобы в конечном итоге получилась масса, схожая по консистенции с густой сметаной. Полученное средство распределите по поясничной зоне, укутайте тёплым полотенцем, держите полчаса. Такое лечение рекомендуется проводить на протяжении нескольких недель.
Перед домашней терапией проконсультируйтесь с медиком. Народные снадобья рекомендуется совмещать с традиционными методиками лечения для усиления эффективность обоих способов.
2 Основные причины
Возникновение люмбоишиалгии обусловлено раздражением нервных корешков в результате их повреждения. Существует ряд провоцирующих факторов, способных вызвать развитие этого заболевания. Среди них выделяют:
- межпозвонковые грыжи;
- артроз суставов позвоночника;
- позвоночный остеохондроз;
- сколиоз;
- повышенные физические нагрузки на поясничный отдел позвоночного столба;
- переохлаждения организма, включая спину;
- беременность;
- структурные изменения позвонков, связанные со старением организма;
- инфекции нервных стволов;
- опухоли, локализованные в области поясницы;
- избыточный вес;
- нарушение кровотока;
- осложнения и последствия операций позвоночника;
- повреждение связок и мышц в поясничном отделе;
- суставные воспаления позвонков.
Причины
Причины заболевания, в большинстве случаев связаны с болезнями позвоночника (невертеброгенные причины), которые провоцируют воспалительные процессы вокруг седалищного нерва или его сдавливание, в том числе:
- грыжа межпозвоночного диска;
- остеохондроз позвоночника;
- спондилоартроз;
- спондилит;
- сколиоз;
- врожденные аномалии позвоночника;
- новообразования в позвоночном столбе (абсцесс, опухоль и т. п.).
К недугам, не имеющим отношение к болезням позвоночника (вертеброгенные) и влияющим на формирование люмбаго с ишиасом, относят:
- болезни внутренних органов (как правило, непосредственно расположенных рядом с местом болевого синдрома)
недуги, связанные с нарушениями кровоснабжения (обделение питанием седалищного нерва); - ревматизм;
- инфекции, которые затрагивают нервные корешки;
- болезни соединительной ткани (рассеянный склероз);
- воспаления мышечной ткани;
- травмы в тазобедренном суставе.
К группе риска относятся люди, которые:
- тмеют сидячий образ жизни (работа за компьютером, низкая двигательная активность);
- находятся в постоянном стрессе (регулярные споры с начальством, ссоры на дома не самым лучшим образом влияют на нервную систему и могут спровоцировать воспаление);
- страдающие от искривления позвоночника;
- подвергаются частым переохлаждениям организма (иногда достаточно и одного раза);
- работающие на должностях, связанных с выполнением тяжелой физической нагрузки, ровно как и профессиональные спортсмены.
Кроме того, беременные девушки также находятся в группе риска, так как давление малыша на внутренние органы может спровоцировать сдавливание или ущемление седалищного нерва. Особенно это касается будущих мам с многоплодной беременностью.
Симптомы
Классическая клиническая картина люмбалгии дает локальную, острую или ноющую боль, при которой наблюдается ограничение подвижности в поясничном отделе позвоночника. Если хроническая люмбалгия вызвана грыжей или спондилоартрозом, то отмечаются чувствительные нарушения в зоне иннервации пораженного межпозвоночного диска.
Боль в поясничном отделе позвоночника может быть разлитой или локализоваться с одной стороны или даже в одной точке. Длительность болевого синдрома от нескольких минут до хронических (постоянных) форм. Симптомы люмбалгии — боли в поясничном отделе позвоночника включают в себя и появление мышечных уплотнений в поясничной области. Надавливание на них очень болезненно.
В случае, если болевые ощущения в пояснице длятся более шести недель, прогрессивно усиливаются, или сопровождаются повышенной температурой тела, резкой утратой веса и травмой, немедленно обращайтесь за медицинской помощью чтобы не пропустить онкологическое заболевание.
В большинстве случаев поясничная люмбалгия является неспецифической, однако в 1–3% случаев может свидетельствовать о развитии гнойного эпидурита, спондилита, дисцита.
Чтобы не пугаться первых признаков, ведь речь может идти о разных заболеваниях, стоит обратить внимание на несколько моментов, которые подскажут, что делать дальше:
- Боль с одной стороны поясницы. Совсем не обязательно, что «выстрел» проявит себя в полной мере. Достаточно произойти хотя бы с одной стороны, и можно вполне подозревать люмбалгию.
- Наклоны. Не обязательно, что неприятные ощущения возникнут в определенном положении тела. Но если стоило только хотя бы немного наклониться, и в то же мгновение все тело напряглось от сковавших его ощущений, то тут сомнений быть не может.
- Лежачее положение. Боль способна носить разный характер. В том числе и вынуждая больного устроиться на постели на боку. В большинстве случаев это здоровая половина тела. Но бывают и отступления от правил.
- Рука-помощница. Классическая картина: наклон, попытка подняться, дискомфорт. И вот уже пальцы ложатся на поясницу, словно помогая распрямиться. Часто такое поведение бывает неосознанное, мы ведь всегда стремимся дотянуться до источника боли. А когда рука касается, то, кажется, что становится легче.
- Время. Когда все происходит в первый раз, часто думается, что это просто так, пройдет. Вот сейчас немного полежим, и все будет в порядке.
Люмбалгия не проявляется в первый же момент. Сначала пройдет несколько дней, а вот уже потом начинается осознание: лежать, когда мышцы расслаблены, гораздо приятней, боль становится тише.
Болевой синдром часто выражен настолько, что пациенту сложно ходить и совершать ранее привычные бытовые действия: умываться, стоять у плиты, занимаясь приготовлением пищи, гладить одежду утюгом.
Наклониться вперед человеку сложно, а с прогрессированием заболевания объем движений все уменьшается, а боль становится постоянной, интенсивной, усиливающейся при резких движениях, кашле, чихании, смехе.
При остутствии лечения патологический процесс прогрессирует: боль распространяется на область крестца, в ягодицу и нижнюю конечность. Возможно рефлекторное нарушение функций внутренних органов.
В пораженной области больной, его окружающие или врач обнаруживают не менее болезненные уплотнения мышц, пальпация которых вызывает интенсивную локальную боль и боль отраженную, в отдаленной от места повреждения точке. Пациент даже вздрагивает от боли. Это так называемый симптом мышечного напряжения. Он позволяет отличить люмбалгию от других заболеваний позвоночника с аналогичными клиническими проявлениями.
Если причиной люмбалгии стала грыжа межпозвоночного диска, помимо боли в пояснице больной может предъявлять жалобы на чувство холода в ногах, онемения их, а врач обнаружит вялость сухожильных рефлексов на нижних конечностях, а также двигательные нарушения.
Диагностируя люмбалгию, необходимо убедиться, что данный симптом не является признаком серьезного заболевания позвоночника или спинного мозга. Таким образом, люмбалгия симптомы и лечение будут взаимосвязаны, так как от интенсивности, длительности клиники будет меняться и актуальность назначаемой терапии.
Классификация и разновидности
Люмбоишиалгия может протекать в нескольких формах, каждая из которых классифицируется по различным признакам.
По степени и характеру распространения болей патология может быть односторонней (боль отдает в ягодицу и ногу только с одной стороны) или двухсторонней, когда больной жалуется на болезненные ощущения в обеих конечностях.
Боль может отдавать только в одну ногу или сразу в обе
По особенностям течения выделяют острую люмбоишиалгию, возникающую впервые, и хроническую, которая длится дольше 12 недель и проявляется регулярными рецидивами под воздействием неблагоприятных факторов.
Основная классификация люмбоишиалгии проводится по патогенетическим особенностям и механизму развития.
Виды люмбоишиалгии
| Разновидность | Характеристика и описание |
|---|---|
| Мышечно-тоническая (миофасциальная). | Главная причина миофасциальной люмбоишиалгии – нарушение тонического напряжения мышц. В основе патогенетического механизма – мышечный спазм, который приводит к сдавливанию и защемлению кровеносных сосудов и нервных пучков, а также нарушению циркуляции крови и лимфы. Нарушение мышечной моторики характерно не только для заболеваний опорно-двигательной системы, но и для патологий внутренних органов, например, пищеварительного тракта. |
| Нейродистрофическая. | Нейродистрофическая люмбоишиалгия всегда является следствием миофасциальной формы заболевания. Сдавленный корешок воспаляется, что приводит к изменению трофических свойств и нарушению питания нервных окончаний. Способствует дистрофии нервных клеток и компрессия кровеносных сосудов, по которым к нервным окончаниям поступают питательные вещества, необходимые для регулирования нервно-мышечной передачи. |
| Вегето-сосудистая. | При данной форме люмбоишиалгия сочетается с острым нарушением кровообращения в сосудах дистальной части позвоночника и нижних конечностях, что клинически проявляется выраженной парестезией (онемение, покалывание), а также чувством жара или озноба в области поясницы. |
Отдельно нейрохирурги выделяют вертеброгенную форму, которая развивается на фоне заболеваний позвоночника (вертеброгенный означает «идущий от позвоночника»). Это могут быть как патологии межпозвоночных дисков, так и дегенеративные изменения в костных структурах и суставах позвоночника. Лечение вертеброгенной люмбоишиалгии невозможно без коррекции основного заболевания.
Вертеброгенная люмбоишиалгия: лечение и симптомы
Вертеброгенная люмбоишиалгия – синдром, развивающийся при проблемах в пояснично-крестцовом отделе позвоночника и обозначающий два основных проявления синдрома – боль в поясничном отделе, иррадиирующая в ноги.
Информация для врачей: по МКБ 10 вертеброгенная люмбоишиалгия (слева, справа или с обеих сторон) шифруется кодом M 54.4. По системе МКБ 11 код диагноза ME94.20. В диагноз должны входить сведения о стадии процесса, выраженности синдромов.
Симптомы заболевания
Диагноз вертеброгенная люмбоишиалгия устанавливается при имеющемся рентгенологическом подтверждении патологического процесса в поясничном отделе, а также развернутой клинической картины заболевания, включающей следующие симптомы:
- Боль в поясничном отделе, отдающая в одну или обе ноги.
- Напряжение мышц поясницы.
- Судороги в ногах.
- Онемение и чувство ползания мурашек в ногах.
- Слабость в ногах при имеющемся выраженном болевом синдроме.
- Ограничения поворотов туловища в поясничном отделе.
- Необходимость вставать из лежачего положения с опорой на руки (симптом треножника).
Диагностика заболевания должна включать полный неврологический осмотр. При неврологическом осмотре, подтверждающем наличие именно люмбоишиалгии (положительные симптомы натяжения, снижение рефлексов с вовлеченной ноги и т.п.), также может выявиться радикулопатия, наличие которой будет являться показанием для консультации нейрохирурга.
Лечение люмбоишиаглии
К лечению следует подходить комплексно, используя всевозможные средства терапии, в том числе немедикаментозные физиовоздействия, лечебную физкультуру, массаж, ортопедические устройства.
Медикаментозное лечение включает в себя назначение препаратов действующих на все звенья замкнутого круга: проблема в позвоночнике вызывает воспаление, которое в свою очередь приводит к боли и рефлекторному спазму мышц, спазм мышц сближает позвонки друг к другу и увеличивает сдавление задействованных спинномозговых корешков, что усиливает воспаление – круг замыкается.
Противовоспалительные препараты обязательно должны использоваться в адекватной дозировке в остром периоде, если нет строгих противопоказаний (непереносимость, наличие тяжелой язвенной болезни).
В случае невозможности назначать противовоспалительную терапию прибегают к обезболивающим средствам центрального действия (катадолон, финлепсин, лирика и т.п.).
Также не стоит забывать о необходимости нейропротекторной лекарственной терапии. В нее обязательно входят витамины группы В (при отсутствии аллергии), тиоктовая кислота (берлитион), корректоры микроциркуляции (трентал) и т.п.
– Среди процедур физиотерапевтического воздействия следует прибегать к диадинамическим токам, электрофорезу с местными анальгетиками, магнитотерапии. Противопоказанием к назначению процедур является наличие гинекологической, онкологической и декомпенсированной соматической патологии.
– В остром периоде при наличии выраженных синдромов, ЛФК упражнения назначаются на растяжение мышц. Используется легкие воздействия на позвоночник, при появлении боли упражнение приостанавливается.
В стадии выздоровления и с целью профилактики назначаются упражнения на укрепление мышечного корсета поясничного отдела, которые позволяют снизить нагрузку на позвоночник, улучшить микроциркуляцию и питание тканей.
– Массаж при вертеброгенной люмбоишиалгии должен включать в себя не только воздействие на поясничный отдел, но и на ноги.
Массаж не должен приводить к выраженной боли, однако некоторые неприятные ощущения могут иметь место, особенно на первых сеансах.
– Среди ортопедических изделий следует отметить необходимость ношения полужесткого или жесткого корсета на пояснично-крестцовый отдел позвоночника. Корсет носят не более 4-5 часов в день.
Также человек, у которого хоть раз в жизни развивалась патология, должен не забывать о ношении корсета при предстоящих тяжелых физических нагрузках.
Также при вертеброгенной люмбоишиалгии можно пользоваться различными массажерами, аппликаторам Ляпко и Кузнецова, ортопедическими изделиями для сна и т.д.
ВАЖНО! Сохранение болей локализованых в области тазобедренного, коленного суставов после полноценного лечения вертеброгенной люмбоишиалгии является основанием провести рентгенологическое обследование суставов и обратиться за консультацией к ревматологу
Устраняем потенциальные причины
Правильно начинать лечение люмбоишиалгии поясничного отдела с устранения потенциальных причин развития данной патологии. Стоит уточнить, что люмбоишиалгия как результат компрессии седалищного нерва, может развиваться на фоне следующих заболеваний:
- дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков пояснично-крестцового отдела позвончого столба (остеохондроз);
- осложнения остеохондроза, такие как протрузия, экструзия или межпозвоночная грыжа диска;
- стеноз спинномозгового канала;
- нестабильность положения тел позвонков и их смещение по типу антелистеза или ретролистеза;
- искривление позвончого столба и нарушение осанки со смещением тел позвонков и межпозвоночных дисков;
- чрезмерное напряжение мышечного волокна, в том числе на фоне миозита или фибромиалгического синдрома;
- разрушение межпозвоночных фасеточных и дугоотросчатых суставов (спондилоартроз);
- деформирующий остеоартроз подвздошно-крестцовых сочленений костей;
- туннельный синдром грушевидной мышцы;
- воспалительные и опухолевые процессы в месте прохождения седалищного нерва.
Лечение люмбоишиалгии поясничного отдела позвоночника опытный врач всегда начинает с подробного расспроса пациента. Он собирает данные анамнеза, оценивает состояние организма в целом. Затем дает индивидуальные рекомендации. Они могут затрагивать следующие аспекты:
- решение проблемы с лишним весом, поскольку каждый избыточный килограмм создает чрезмерную нагрузку на хрящевые ткани позвончого столба и провоцирует их преждевременное разрушение;
- правильная организация с точки зрения эргономики спального и рабочего места, поскольку именно этот фактор может быть решающим в разрушении хрящевой ткани межпозвоночных дисков;
- ведение активного образа жизни с регулярным оказанием достаточного количества физической нагрузки на мышечный каркас спины;
- отказ от курения и приема алкогольных напитков;
- решение вопроса о переводе на легкий труд, если выполнение профессиональных обязанностей связано с подъемом и переносом тяжестей;
- организация рационального питания и употребления достаточного количества чистой питьевой воды в сутки.
Очень важно при проведении синдрома люмбоишиалгии устранить действие негативного фактора
Обратите внимание, что лечить нужно само заболевание, а не болевой синдром. От правильного выбора методики во многом зависит прогноз развития заболевания
Если сделаете ставку неверно, то в будущем это может привести вас на хирургический стол по поводу удаления секвестрированной грыжи диска.
В крайних случаях при серьёзной степени стеноза спинномозгового канала возможно развитие паралича нижних конечностей. При этом гарантирована инвалидность. Так что ен стоит рисковать своим здоровьем и работоспособностью. Выбирайте для себя только безопасные и эффективные способы лечения синдрома люмбоишиалгии.
Признаки
Болевая атака появляется неожиданно и застает человека врасплох. Боль может быть резкой, жгучей, стреляющей или ноюще-тупой. Симптомы люмбаго с ишиасом включают также сильную скованность движений, так как даже минимальная физическая активность усиливает болезненность.
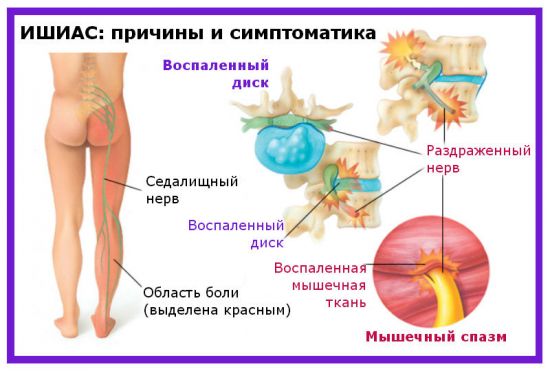 При повреждении седалищного нерва может болеть вся нога или отдельные области, в зависимости от локализации места компрессии
При повреждении седалищного нерва может болеть вся нога или отдельные области, в зависимости от локализации места компрессии
При напряжении и нагрузках на поясничный отдел в области корешков L4-S3 седалищный нерв реагирует болью, которая, в свою очередь, вызывает рефлекторный мышечный спазм. В итоге возрастает интенсивность приступа.
Пациенты описывают симптомы люмбоишиалгии как боли внизу спины, которые распространяются вниз по задней поверхности бедра и нарастают при каждой попытке поменять позу. Невозможно поднять или перенести что-то тяжелое, нагнуться или выпрямиться.
Чтобы меньше чувствовать боль, человек принимает вынужденное положение, в котором находится как в покое, так и при движениях. Он так и остается в полусогнутом состоянии, немного наклонясь вперед.
Стоять или ходить легче всего с опорой на одну ногу, поэтому корпус отклоняется в сторону здоровой конечности. Мышцы поясницы, а зачастую и всей спины, находятся в постоянном напряжении. Особенно страдают мышцы на стороне поражения.
Если лечение люмбоишиалгии не проводится, возможны деформации позвоночника: боковое искривление (сколиоз), уплощение поясничного изгиба (гиполордоз) или, реже, его усиление (гиперлордоз).
У многих пациентов наблюдается так называемый «симптом треножника». Они сидят или меняют положение тела, упираясь руками в сиденье, чтобы перенести центр тяжести на здоровые части тела.
Характерными признаками люмбоишиалгии являются усиление болей и судороги икроножных мышц по ночам, побледнение кожи в зоне поражения, отечность голеностопного сустава. Боль может отдаваться даже в пальцах стоп, поскольку седалищный нерв заканчивается в ступне.
СПРАВКА: люмбоишиалгия иногда принимает тяжелую форму, если сдавлен спинной мозг. Срочно обратиться к врачу необходимо при утрате контроля за отправлениями организма (недержании мочи и/или кала), выраженном отеке поясницы и явных признаках интоксикации – высокой температуре, головной боли и рвоте.
Боль в спине в области поясницы, которая отдает в ногу
Причины и условия появления люмбоишиалгии
Спровоцировать возникновение сильнейших болевых ощущений в результате раздражения корешков седалищного нерва может резкое неловкое движение, поднятие тяжестей или нахождение тела в неудобной позе на протяжении длительного времени.А также причинами люмбоишилгии могут стать:
- травмы позвоночника;
- протрузия (выпячивание) дисков или межпозвоночные грыжи;
- смещение позвонков;
- поясничный спондилоартроз;
- остеопороз;
- заболевания мышц и фасций (оболочек мышц, сухожилий, сосудисто-нервных пучков);
- деформирующий остеоартроз тазобедренного сустава;
- болезни сосудов, обеспечивающих кровоснабжение поясничного отдела;
- заболевания внутренних органов;
- инфекции, поражающие нервные волокна;
- патологии подвздошно-крестцового сочленения;
- беременность;
- избыточный вес;
- переохлаждение поясницы.
При патологиях опорно-двигательного аппарата различного происхождения люмбоишиалгия наблюдается в 20-30% случаев.
Перечисленные ниже признаки свидетельствуют о присутствии у пациента синдрома люмбоишиалгии:
Тупые или жгучие, ноющие или простреливающие боли в пояснично-крестцовой зоне, распространяющиеся (иррадиирующие) в область бедер до коленной впадины, икроножных мышц или даже ступней. Усиление болей при попытке выпрямиться или сменить положение тела. Ограниченность движений (поворотов) в поясничном отделе
Возникновение трудностей при ходьбе, когда человек вынужден передвигаться с наклоненной вперед спиной, осторожно наступая на больную ногу, опасаясь усиления боли. Онемение ноги по протяженности седалищного нерва или его ветвей, ощущение мурашек
Ослабление тонуса мышц пораженной стороны, периодические судороги конечностей. Симптом «треножника», когда человек вынужден опираться на руки при сидении на стуле или поднимаясь из лежачего положения. Нарушение кровотока в конечностях, что становится причиной ощущения холода в ногах, изменения цвета кожного покрова и отечности голеностопа. В тяжелых случаях нарушения работы органов малого – дефекация или мочеиспускание.
Люмбоишалгию классифицируют по нескольким направлениям.
- По причинам, вызывающим болезненные ощущения:
Вертеброгенная Дискогенная – возникает при наличии грыж межпозвоночных дисков Спондилогенная – развивается на фоне прогрессирующего остеохондроза Корешковая – вызвана компрессией корешков спинного мозга Миофасциальная Возникает при воспалениях мышц и фасций Ангиопатическая Вызывается поражением сосудов поясничного отдела и нижних конечностей Причиной смешанной люмбоишиалгии становятся несколько факторов, например, патологии сосудов и органов брюшной полости, малого таза, позвоночных структур.
- По частоте и интенсивности возникающих приступов люмбоишиалгию делят на острую и хроническую.
- По клинической картине и течению заболевания на:
- мышечно-тоническую,
- нейродистрофическую,
- нейрососудистую,
- невропатическую.