Как лечить синдром титце
Содержание:
- Причины и факторы риска
- Лечение
- Факторы, увеличивающие риск развития недуга
- Диагностика
- К каким докторам следует обращаться если у Вас Синдром Титце:
- Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
- Диагностика
- Симптоматика
- Синдром скользящего ребра
- Что это такое
- Принципы лечения
- Лечение
- Симптомы реберного хондрита
Причины и факторы риска
Определить истинные причины развития синдрома Титце на сегодняшний день так и не удалось. Александр Титце считал, что воспаление реберных хрящей развивается из-за нерационального питания и, как следствие, из-за нарушения обменных процессов в организме, которые приводят к дистрофическим изменениям хрящевой ткани.
На данный момент специалисты разработали 3 теории возможного происхождения болезни:
Травматическая теория
Заключается в том, что постоянное микротравмирование хрящевой ткани реберных хрящей у людей определенного рода занятий (спортсмены, работники физического труда) или перенесенные серьезные повреждения грудной клетки, операции на органах грудной полости провоцируют аномальный процесс регенерации надхрящницы. Хрящевые клетки, которые при этом образуются, отличаются от нормальных, кроме того, они образуются в избыточном количестве.
Это сопровождается развитием асептического воспаления, а также сдавливания или раздражения рядом лежащих нервных волокон, что и становится причиной развития симптомов синдрома Титце и боли.
Данная теория на сегодня получила много клинических подтверждений, поэтому она занимает ведущее место в этиологии этой болезни.
 Спортсмены находятся в группе риска развития синдрома Титце из-за частого травмирования
Спортсмены находятся в группе риска развития синдрома Титце из-за частого травмирования
Инфекционно-аллергическая теория
В данном случае развитие реберного хондрита связывают с перенесенными инфекциями, особенно поражениями органов дыхания. Вследствие таких инфекций нарушается нормальная работа иммунной системы организма, что приводит к формированию своеобразного аллергического процесса. При этом антитела, которые образуются, обладают способностью поражать хрящевую ткань ребер.
Алиментарно-дистрофическая теория
Согласно этой теории дистрофические нарушения в хрящевой ткани развиваются из-за дисметаболических процессов, которым способствует нарушение рационального питания. В частности, синдром Титце может быть одним из проявлений дефицита в организме кальция, витаминов В, С, D. На данный момент эта теория практически не рассматривается специалистами в качестве этиологии реберного хондрита.
 Дефицит витаминов и микроэлементов может провоцировать развитие синдрома Титце
Дефицит витаминов и микроэлементов может провоцировать развитие синдрома Титце
К основным факторам риска развития синдрома Титце относятся:
- ежедневные физические нагрузки, которые задействуют плечевой пояс и грудную клетку;
- частые повреждения и микротравмы структур грудной клетки;
- ушибы и переломы скелета грудной клетки;
- недуги органов дыхания, особенно хронического характера;
- перенесенные инфекционные заболевания;
- аутоиммунные процессы и системные заболевания соединительной ткани;
- артрозы и артриты в анамнезе;
- склонность к аллергическим реакциям;
- нарушения обменных процессов в организме;
- эндокринологическая патология.
Лечение
Консервативная терапия
Терапевтические процедуры позволяют лишь увеличить продолжительность и повысить качество жизни больных.
- Пациентам проводят иммуномодулирующую и иммуносупрессивную терапию: вводят иммуноглобулины и назначают курсовой прием цитостатиков. Иммуносупрессоры подавляют собственные иммунокомпетентные клетки для того, чтобы не отторгался трансплантат.
- Для лечения экземы применяют местные и системные кортикостероиды. Десенсибилизирующие средства и гормональные мази снимают зуд и гиперемию экземных проявлений, а также оказывают противоаллергическое действие.
- При выраженных признаках геморрагического синдрома показано переливание крови, эритроцитарной массы и тромбоконцентрата. Объемные инфузии восполняют недостаточность свертывающей системы крови.
- Препараты железа назначают больным с анемией – «Сорбифер Дурулес», «Феррум лек», «Гемофер».
- Противомикробное лечение показано всем больным с признаками инфекционного поражения внутренних органов. Обычно используют антибиотики из группы цефалоспоринов, макролидов, фторхинолонов, пенициллинов.
- Противовирусные препараты – «Валтрекс», «Ацикловир», «Ингавирин».
- Противогрибковые препараты назначают часто с профилактической целью – «Нистатин», «Флюконазол», «Кетоконазол».
Хирургическое лечение
Трансплантация костного мозга проводится в специализированных клиниках. В настоящее время этот метод является основным и самым эффективным в лечении СВО. Пациентов помещают в стерильный бокс. Подобная изоляция позволяет минимизировать их контакты с патогенными биологическими агентами — бактериями, вирусами, простейшими, грибами. После относительной стабилизации общего состояния больной получает костный мозг донора, который заранее подбирают по гистосовместимости и особым способом подготавливают для пересадки. После успешного завершения реабилитационного периода новая, хорошо прижившаяся ткань начинает полноценно функционировать. Трансплантация костного мозга — эффективная лечебная процедура, нередко осложняющаяся проблемами с поиском донора, риском разрушения пересаженной ткани и частым развитием посттрансплантационных осложнений. Пересаженные стволовые клетки продуцируют достаточное количество здоровых тромбоцитов. Правильно подобранная поддерживающая терапия позволяет иммунной системе пациента «привыкнуть» к чужеродным тканям и не пытаться их ликвидировать. Эта операция отличается высокой стоимостью и отсутствием гарантий.
Спленэктомия помогает уменьшить проявления геморрагического синдрома, но не вылечить его. В селезенке тромбоциты подвергаются массивному разрушению. Удаление органа спасает больных от кровотечений. При этом повышается риск развития септических состояний. После операции у больных повышается число тромбоцитов в крови и увеличивается их размер. У детей, перенесших спленэктомию, намного чаще возникают острые инфекционные заболевания, чем у остальных.
Генотерапия в настоящее время разрабатывает способы, с помощью которых возможно изменение набора генов в пораженных клетках. Для этого необходимо внести в клетку нужный ген, а дефектный удалить, чтобы не дать ему возможности запустить патологический процесс.
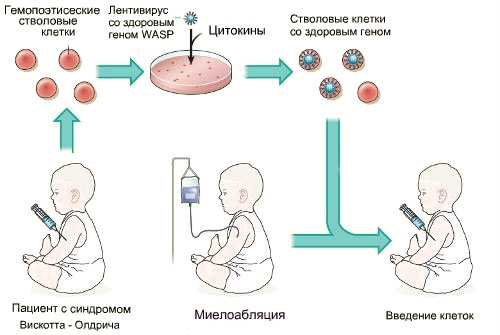
пример современного метода лечения СВО
Чтобы избежать развития острой инфекции, аутоиммунного заболевания или онкопатологии, больным необходимо соблюдать рекомендации врачей:
- не прививаться живыми вакцинами,
- не давать больным детям аспирин и другие препараты из группы НПВС,
- избегать травм, ушибов, порезов,
- маленьким детям носить каски и щитки, защищающие голову и суставы от повреждений,
- укреплять иммунитет,
- ограничивать контакты со сверстниками,
- дважды в сутки проводить влажную уборку с дезинфицирующим средством,
- мыться с использованием специальных гипоаллергенных средств,
- соблюдать гипоаллергенную диету.
В настоящее время пересадка костного мозга — единственно правильный метод лечения, эффективность которого резко падает без здорового гистосовместительства. Все больные должны пожизненно соблюдать рекомендации врачей и принимать назначенные ими медикаменты.
Факторы, увеличивающие риск развития недуга
Патология течения беременности и родов, токсическое воздействие на плод алкоголя, наркотических веществ, медикаментов существенно влияют на здоровье новорождённого. Такие патологические состояния, как внутриутробная гипоксия, родовая травма, гемолитическая болезнь увеличивают риск развития неприятных симптомов у ребёнка;
повреждения головного мозга.
Тяжёлые, генерализованные инфекционные заболевания, воспаление головного мозга и его оболочек могут привести к развитию осложнений, нарушению функционирования центральной нервной системы. Так же негативно сказываются на работе мозга перенесённые черепно-мозговые травмы;
аутоиммунные состояния.
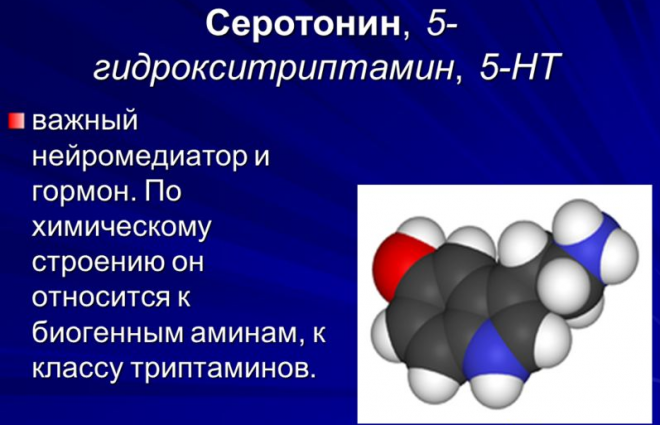
У каждого нейромедиатора своя функция, например, дофамин отвечает за мотивацию, моторику, вызывает чувство удовольствия
Серотонин участвует в управлении настроением, способности концентрировать внимание, является «гормоном счастья». Соотношение нейротрансмиттеров у здорового человека находится в равновесии, при их дисбалансе возникают различные неврологические болезни и их сочетания
Этим объясняется случаи одновременного проявления у ребёнка признаков синдрома Туретта, обсессивно-компульсивного расстройства, синдрома дефицита внимания, депрессии, социофобии.
стрессовые ситуации.
Повышенная умственная и физическая нагрузка, психоэмоциональное напряжение могут спровоцировать развитие синдрома Туретта. Стрессом для детского организма могут оказаться переезд, поступление в школу или детский сад, неблагоприятный климат в семье, длительные занятия на ПК.
Диагностика
Диагноз синдрома Титце выставляется специалистом в сфере травматологии и ортопедии на основании клинических данных, после исключения других заболеваний, которые могли стать причиной появления болей в грудной клетке. И одним из основных симптомов, подтверждающих диагноз, становится наличие характерной четкой и плотной припухлости, не выявляемой больше ни при одном заболевании.
В ходе дифференциальной диагностики исключают острую травму, заболевания сердечно-сосудистой системы и внутренних органов, которые могли вызвать подобную симптоматику, в том числе – различные инфекционные заболевания и уже упомянутые злокачественные новообразования. При необходимости пациента направляют на анализы крови, МРТ, КТ, УЗИ и другие исследования.
При рентгенологическом исследовании в динамике удается обнаружить нерезкие изменения структуры хряща. На начальных этапах патология не определяется. Через некоторое время становится заметным утолщение и преждевременное обызвествление хряща, появление костных и известковых глыбок по его краям. Еще через несколько недель на передних концах костной части пораженных ребер появляются небольшие периостальные отложения, отчего ребро немного утолщается, а межреберное пространство – суживается. На поздних стадиях обнаруживается слияние хрящевых и костных отрезков ребер, деформирующий остеоартроз реберно-грудинных сочленений и костные разрастания.
Рентгенография при синдроме Титце не имеет самостоятельного значения в момент постановки диагноза, поскольку первые изменения на рентгенограммах становятся заметны лишь спустя 2-3 месяца с начала заболевания. Однако это исследование играет большую роль при исключении всевозможных злокачественных опухолей, как первичных, так и метастатических.
В сомнительных случаях показана компьютерная томография, которая позволяет выявлять изменения, характерные для синдрома Титце на более ранних стадиях. Также в ходе дифференциальной диагностики со злокачественными новообразованиями может выполняться сканирование Tc и Ga и пункционная биопсия, при которой определяются дегенеративные изменения хряща и отсутствие элементов опухоли.
Особую настороженность из-за своей широкой распространенности у взрослых больных вызывают возможные сердечно-сосудистые заболевания и в первую очередь – ишемическая болезнь сердца. Для ИБС характерны кратковременные боли (в среднем приступ стенокардии длится 10-15 минут), в то время как при синдроме Титце боли могут сохраняться на протяжении часов, дней и даже недель. В отличие от синдрома Титце, при ишемической болезни болевой синдром купируется препаратами из группы нитроглицерина. Для окончательного исключения сердечно-сосудистой патологии выполняется ряд анализов и инструментальных исследований (ЭКГ и проч.).
Синдром Титце также приходится дифференцировать от ревматических заболеваний (фиброзита, спондилоартрита, ревматоидного артрита) и местных поражений хрящей и грудины (костохондрита и ксифоидалгии). Для исключения ревматических болезней выполняется ряд специальных анализов. О костохондрите свидетельствует отсутствие гипертрофии реберного хряща, о ксифоидалгии – усиливающиеся при надавливании боли в области мечевидного отростка грудины.
В ряде случаев синдром Титце по своей клинической картине может напоминать межреберную невралгию (и для того, и для другого заболевания характерны длительные боли, усиливающиеся при движениях, чихании, кашле и глубоком дыхании). В пользу синдрома Титце свидетельствует менее выраженный болевой синдром, наличие плотной припухлости в области реберных хрящей и отсутствие зоны онемения по ходу межреберного промежутка. Изменения в биохимическом составе крови, общих анализах крови и мочи при синдроме Титце отсутствуют. Иммунные реакции в норме.
К каким докторам следует обращаться если у Вас Синдром Титце:
Ревматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Синдрома Титце, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
| Cиндром Шарпа |
| Алкаптонурия и охронотическая артропатия |
| Аллергический (эозинофильный) гранулематозный ангиит (синдром Черджа-Штрауса) |
| Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона) |
| Артропатия при гемохроматозе |
| Болезнь Бехтерева (анкилозирующии спондилоартрит) |
| Болезнь Кавасаки (слизистокожножелезистыи синдром) |
| Болезнь Кашина-Бека |
| Болезнь Такаясу |
| Болезнь Уипла |
| Бруцеллезный артрит |
| Внесуставный ревматизм |
| Геморрагический васкулит |
| Геморрагический васкулит (болезнь Шенлейна — Геноха) |
| Гигантоклеточный артериит |
| Гидроксиапатитная артропатия |
| Гипертрофическая легочная остеоартропатия (болезнь Мари — Бамбергера) |
| Гонококковый артрит |
| Гранулематоз Вегенера |
| Дерматомиозит (ПМ) |
| Дерматомиозит (полимиозит) |
| Дисплазия тазобедренного сустава |
| Дисплазия тазобедренных суставов |
| Диффузный (эозинофильный) фасциит |
| Зоб |
| Иерсиниозный артрит |
| Интермиттирующий гидрартроз (перемежающаяся водянка сустава) |
| Инфекционный (пиогенный) артрит |
| Иценко — Кушинга болезнь |
| Лаймовская болезнь |
| Локтевой стилоидит |
| Межпозвонковый остеохондроз и спондилез |
| Миотендинит |
| Множественные дизостозы |
| Множественный ретикулогистиоцитоз |
| Мраморная болезнь |
| Невралгия позвоночного нерва |
| Нейроэндокринная акромегалия |
| Облитерирующий тромбангиит (болезнь Бюргера) |
| Опухоль верхушки легкого |
| Остеоартроз |
| Остеопойкилия |
| Острый инфекционный артрит |
| Палиндромный ревматизм |
| Периартрит |
| Периодическая болезнь |
| Пигментный виллезанодулярный синовит (синовит геморрагический) |
| Пирофосфатная артропатия |
| Плексит плечевого сустава |
| Пневмокониоз |
| Подагра |
| Пояснично-крестцовый плексит |
| Псориатический артрит |
| Реактивный артрит (артропатия) |
| Ревматизм |
| Ревматическая полимиалгия |
| Ревматоидный артрит |
| Рецидивирующий полихондрит |
| Саркоидоз |
| Синдром (болезнь) Рейтера |
| Синдром Барре — Льеу |
| Синдром Бехчета |
| Синдром Гудпасчера |
| Синдром запястного канала |
| Синдром Марфана |
| Синдром тарзального канала |
| Синдром Фелти |
| Синдром Шегрена |
| Синдром Элерса — Данло |
| Синовиома |
| Сирингомиелия |
| Системная красная волчанка |
| Системная красная волчанка (СКВ) |
| Системная склеродермия |
| Сифилитический артрит |
| Смешанная криоглобулинемия (криоглобулинемическая пурпура) |
| Смешанное заболевание соединительной ткани |
| Сывороточная и лекарственная болезнь |
| Тендовагинит |
| Туберкулез позвоночника |
| Туберкулезный полиартрит |
| Узелковый полиартериит |
| Фиброзит (фасцииты и апоневрозиты) |
| Хондродисплазия |
| Хондроматоз суставов |
| Шейный плексит |
Диагностика
Диагностикой и лечением синдрома Тричера Коллинза занимаются педиатры, пластические хирурги, ЛОР-врачи и генетики. Диагностические мероприятия подразделяются на пре- и постнатальные.
Пренатальное выявление патологии осуществляется во время ультразвукового исследования беременной женщины. Дополнительно проводят хорионбиопсию, амниоцентез и анализ амниотической жидкости, исследование крови из плодовых сосудов плаценты, фетоскопию.
Постнатальная диагностика основывается на характерных клинических признаках и внешних данных больного. Если симптоматика синдрома выражена незначительно, возникают проблемы с постановкой диагноза
Специалисты должны обратить особое внимание на функцию дыхания и насыщения гемоглобина кислородом, а также оценить эффективность кормления больного ребенка.
Во время молекулярно-генетического исследования находят дефект в 5 хромосоме и обнаруживают мутацию ответственного за заболевание гена. С учетом наследственной предрасположенности и клинической картины ставят диагноз патологии. Генетическое консультирование осложняется переменной экспрессией заболевания.
Дополнительные диагностические методы:
- оценка слуха ребенка — фиксация слуховых потенциалов, аудиометрия, аудиологическое тестирование, томография височных костей;
- оценка органов дыхания связана с риском апноэ во сне;
- рентгеноскопическое или томографическое исследование головы;
- пантомография;
- КТ и МРТ головного мозга.
Симптоматика
Синдром характеризуется полиморфностью клинических проявлений. Больных с СТК можно узнать сразу. Такие дети имеют характерный внешний вид и часто похожи друг на друга.
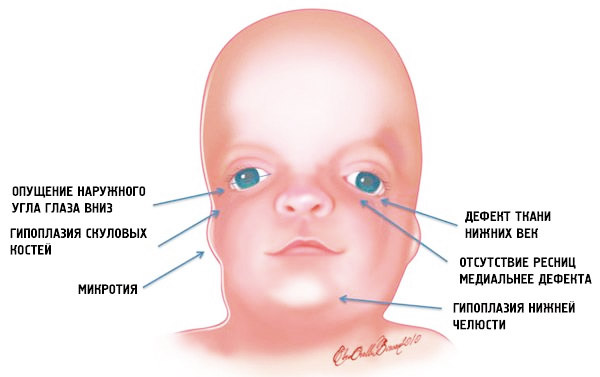
Клинические признаки синдрома:
- нарушение нормальной формы глазной щели, широкий разрез глаз и опущение их внешнего края, антимонголоидные глаза;
- гипоплазия скуловых костей и надбровных дуг;
- асимметрия лица;
- непропорционально крупный нос;
- вдавленное внутрь лицо;
- мелкий подбородок,
- незаращение твердого неба;
- расщелина верхней губы;
- рост волос на щеках;
- поражение органа слуха – недоразвитие слуховых косточек, барабанной полости и ушной раковины; атрезия слухового прохода; тугоухость; предкозелковые фистулы;
- поражение полости рта – «готическое» небо; фарингеальная гипоплазия – сужение глотки и дыхательных путей; «открытый», неправильный прикус; ограничение возможности открытия рта различной степени тяжести; отсутствие зубов; смещение языка назад с перекрытием дыхательных и пищеварительных путей; дефект мягких тканей ротовой полости;
- поражение органа зрения – колобома нижнего века, отсутствие ресниц; косоглазие, снижение остроты зрения;
- деформированные большие пальцы рук.
Деформация лица и черепа может сочетаться с пороками развития внутренних органов: сердца, позвоночника, слухового анализатора, желез внешней и внутренней секреции, дыхательных путей. У больных детей нарушается адаптация в обществе. Они стесняются окружающих и избегают контактов с ними. Это приводит к формированию комплекса неполноценности и развитию депрессии. При этом интеллект полностью сохраняется: больные адекватно воспринимают информацию и правильно развиваются в моральном и физическом плане.
Клинические признаки синдрома имеют различную степень выраженности: от малозаметных деформаций до тяжелых уродств, при которых полностью стерты черты лица. У больных в запущенных случаях появляются проблемы с жеванием и глотанием, произношением отдельных звуков, зрением и слухом.
Синдром скользящего ребра
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Состояние «скользящего ребра» проявляется интенсивной болью по нижнему краю реберной дуги и повышением подвижности переднего конца реберного хряща (один из видов соединительной ткани, отличается плотным, упругим межклеточным веществом, образующим вокруг клеток-хондроцитов и групп их особые оболочки, капсулы).
В первый раз патология была выявлена в 1922 году. Она носила заглавие «передний реберный сидром», «щелкающая грудная клеточка», «заболевание смещенного ребра (одна из парных дугообразных плоских костей, идущих от позвоночника к грудине и составляющих грудную клетку у позвоночных животных)». Состояние является нередкой предпосылкой болезненности в грудной клеточке.
Считается, что заболевание имеет травматическую этиологию и связана с повторным подвывихом хрящевой части ребра.
В отличие от вышерасположенных ребер, хрящевые части грудино-реберных суставов внизу груди тесновато соединены с межреберной мембраной. Отданная область подвержена травматизации не лишь вследствие ровных ушибов и ударов. В ней возникают воспалительные конфигурации при артрозах и нарушении обмена веществ.
Специальные щелчки при патологии возникают из-за смещения хрящевой части ребра ввысь при движении.
При болезни боль носит стреляющий или острый нрав. Она локализуется в верхнем квадранте брюшной стены и обоснована завышенной гиперэкстензией грудной полости при подъеме рук ввысь. Острая стадия заболевания вынуждает человека принимать принужденное положение с наклоном тела вперед.
При мощном смещении покоробленная кость может травмировать хрящ и нерв вышележащего ребра. Часто отданное состояние принимают за проявление острой патологии брюшной полости. Неких пациентов подвергают диагностической лапароскопии.
Рентгенография грудной клеточки при синдроме «скользящего ребра» не выявляет специфичных конфигураций. Диагностика болезни строится на специфичном тесте:
- нажмёте пальцем на выпячивающуюся часть ребра;
- согнутым пальцем поднимите край ребра наверх;
- ежели отмечается щелчок, тест положительный.
Отданное патологическое состояние одностороннее. При нем на здоровой стороне щелчковый тест будет отрицательным.
В стационаре для доказательства диагноза употребляется особый тест. При нем в межреберный просвет вводится 5 мл 0,5-процентного раствора лидокаина. Отданное вещество приводит к регрессированию болевых чувств через 10 минуток опосля процедуры.
Что это такое
Синдром Титце (или реберный хондрит) – это воспалительное поражение одного или нескольких реберных хрящей. Данная патология впервые была описана в 1921 году немецким врачом А. Титце.
Все передние концы ребер заканчиваются реберными хрящами, посредством которых они соединяются с грудиной и друг с другом. Основная функция этих хрящевых образований – это крепление ребер к грудине и обеспечение эластичности стенок грудной клетки. Первые 7 пар хрящей прикрепляются непосредственно к грудине, следующие 3 пары сочленяются с хрящом ребра, расположенного выше, а 2 последние пары заканчиваются слепо в стенке брюшной полости.
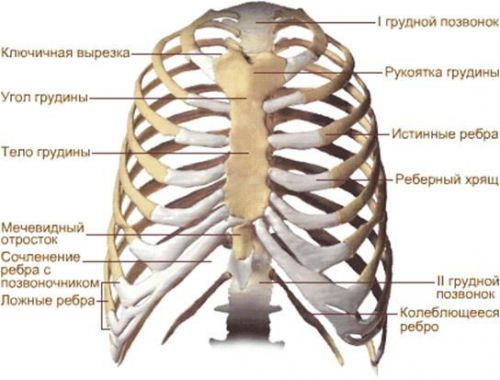 Схематическое строение грудной клетки
Схематическое строение грудной клетки
Согласно международной классификации болезней 10 пересмотра (МКБ-10) реберный хондрит имеет шифр М94.0 (синдром хрящевых реберных соединений – Титце).
Недуг встречается довольно редко, обычно поражает детей старшего возраста и подростков, также взрослых до 40 лет. Мужчины и женщины болеют одинаково часто.
Принципы лечения
Больной получает лечение в условиях поликлиники, то есть амбулаторно. Госпитализация при этом заболевании не показана.
Ведущей группой лекарственных средств, применяющихся в данной ситуации, являются – нестероидные противовоспалительные препараты. Они могут быть назначены больному в форме гелей или мазей (Фастум-гель, Диклак-гель и другие), таблеток или раствора для инъекций (препараты на основе диклофенака (Вольтарен), мелоксикама (Мовалис, Ревмоксикам, Мовасин), нимесулида (Нимесил, Найз), ибупрофена (Ибупром, Нурофен) и прочие).
Также НПВС могут быть использованы в составе компрессов с димексидом (1 часть димексида, 4 части воды, 1 доза НПВС), которые прикладывают к пораженной области на 2 часа 2 раза в сутки. Не рекомендуется делать более концентрированный раствор димексида – это может вызвать ожог.
Если нестероидные противовоспалительные препараты и компрессы с димексидом оказались недостаточно эффективны – не смогли подавить воспалительный процесс, больному назначают новокаиновую блокаду, инъекции гиалуронидазы и гидрокортизона или дексаметазона непосредственно в пораженную область.
Дополнительно могут быть использованы методы физиолечения, мануальная терапия и иглорефлексотерапия, а также лечение на грязевых курортах.
В единичных, крайне тяжелых случаях, когда ни один из вышеописанных методов не помог устранить или хотя бы уменьшить интенсивность боли, пациенту рекомендуют хирургическое лечение в объеме поднадкостничной резекции (то есть удаление части) пораженного ребра. Операцию выполняют в хирургическом или травматологическом стационаре под или общей (наркоз) анестезией.
Лечение
Клинические признаки синдрома Титце обычно исчезают самостоятельно и не требуют специфического лечения.

Консервативная терапия:
- Для уменьшения боли в груди рекомендуют принимать нестероидные противовоспалительные средства или анальгетики, ставить согревающие компрессы. Больным назначают «Кетопрофен», «Индометацин», «Мовалис».
- В условиях стационара травматологи-ортопеды проводят местные новокаиновые блокады, парахондральные инъекции «Гидрокортизона», инъекции стероидов и анестетиков в болевые точки, например, «Дипроспана» или «Кеналога».
- Поливитаминные комплексы и биогенные стимуляторы для укрепления иммунитета – «Алоэ», «Апилак», «Бефунгин», «Глюнат», «Кальципотриол».
- Локальная медикаментозная терапия – использование мазей, кремов и гелей с НПВС: «Капсикама», «Финалгона», «Фастум-геля». Подобная терапия синдрома Титце не устранит припухлость на груди, но уменьшит отек и боль.
Больным необходимо ограничить физические нагрузки и занятия спортом. Косыночная иммобилизация руки со стороны воспаления дает хороший эффект. Для восстановления структуры хрящевой ткани специалисты рекомендуют своим пациентам полноценно и правильно питаться, употреблять продукты, содержащие витамины и микроэлементы.
Физиотерапевтические методы:
- Лазеротерапия.
- Электрофорез с гидрокортизоновой мазью.
- Ультразвук.
- Дарсонвализация.
- УВЧ-терапия.
- УФО.
- Кварцевание.
- Магнитотерапия.
- Грязелечение.
- Рефлексотерапия.
- Мануальная терапия.
К хирургическому лечению переходят в тех случаях, когда медикаментозная терапия не дает положительных результатов. Поднадкостничная резекция хряща – удаление воспаленного хряща, послойное ушивание мягких тканей, дренирование операционной рану. Операция — это крайняя мера при данной патологии, поскольку синдром может себя не проявлять годами. Оперативное вмешательство становится необходимым также при выраженной деформации грудной полости.
 Народное лечение синдрома Титце заключается в применении отваров лекарственных трав — ромашки, чабреца, шалфея, зверобоя, можжевельника, крапивы. Их употребляют внутрь и добавляют в ванну.
Народное лечение синдрома Титце заключается в применении отваров лекарственных трав — ромашки, чабреца, шалфея, зверобоя, можжевельника, крапивы. Их употребляют внутрь и добавляют в ванну.
- На область поражения ставят компрессы из мелиссы и хрена.
- Свиным или бараньим жиром натирают грудную клетку.
- Отвар из листьев брусники пьют по столовой ложке трижды в день.
- Принимают настойку бузины в течение дня.
- Листья и почки березы также используют для лечения синдрома Титце.
- Настой кизила или клевера для приема внутрь.
Профилактические мероприятия заключаются в ежегодном посещении грязевых курортов. Для предотвращения дальнейших обострений синдрома Титце необходимо избегать переохлаждений и сквозняков, минимизировать физическое перенапряжение, опасаться травм, правильно питаться, своевременно санировать имеющиеся в организме очаги хронической инфекции и лечить бронхо-легочные заболевания. Вовремя оказанная медицинская помощь поможет избежать возможных осложнений патологии, продлить ремиссию и снизить частоту обострений.
sindrom.info
Симптомы реберного хондрита
К сожалению, синдром Титце не имеет ярко выраженных клинических признаков, поэтому выявить данное нарушение зачастую бывает проблематично. Как уже было сказано, патология отличается длительным течением с периодами обострений и ремиссий.
Основные симптомы дебюта или обострения синдрома Титце:
- болевые ощущения в передней области грудной клетки, которые носят чаще всего острый характер, но возможен и ноющий характер болевого синдрома;
- усиление боли при движениях и глубоком дыхании;
- также боль усиливается при нажатии на пораженный хрящ ребра;
- припухлость или отек в области воспаления;
- появление крепитации при движениях в области поврежденной хрящевой ткани.
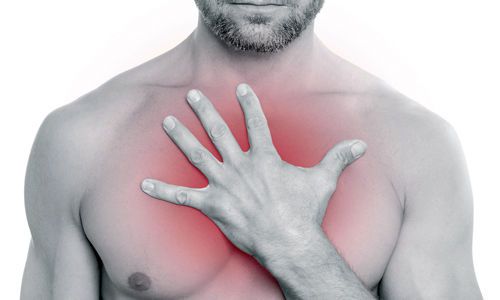 Боль в области грудины – основной признак реберного хондрита
Боль в области грудины – основной признак реберного хондрита
У некоторых пациентов появляются дополнительные симптомы:
- беспокойство, раздражительность, страх;
- учащенное сердцебиение;
- нарушение сна;
- развитие одышки;
- отсутствие аппетита;
- повышение температуры;
- покраснение в области повреждения реберного хряща.
Как правило, обострение длится от нескольких часов до нескольких дней. Если болезнь прогрессирует, пациенту становится трудно лежать на боку, осуществлять любые движения верхними конечностями и туловищем. Также боль усиливается при кашле, чихании, смехе.
Симптомы синдрома Титце стихают сами по себе. Но если боль интенсивная и мешает повседневной деятельности человека, то нужно лечение. Кстати, применение нестероидных противовоспалительных средств является своеобразным диагностическим тестом. В случае уменьшения или исчезновения боли после приема таблетки НПВС с большой вероятностью следует подозревать синдром Титце.